CorSalud 2014 Jul-Sep;6(3):246-256
ARTÍCULO DE REVISIÓN
FASE HOSPITALARIA DE LA REHABILITACIÓN CARDÍACA. PROTOCOLO PARA LA CIRUGÍA CARDÍACA
MSc. Susana Hernández García, MSc. Dra. Elisabeth Prendes Lago, Lic. José A. Mustelier Oquendo y Dr. C. Eduardo Rivas Estany
______________
Departamento de Ergometría y Rehabilitación. Instituto de Cardiología y Cirugía Cardiovascular. La Habana, Cuba.
Correspondencia: S Hernández García. Calle 6 N° 408 Apto. 204, e/ 17 y 19 Vedado CP 10400. La Habana, Cuba.
Correo electrónico: susahg@infomed.sld.cu
Resumen
La rehabilitación cardíaca en la fase hospitalaria, en pacientes programados para cirugía, ha progresado con el transcurso de los años. Beneficiada por el conocimiento y la evidencia científica de que intervenciones fisioterapéuticas más dinámicas favorecen una recuperación más rápida de la cirugía, disminuyen las complicaciones posoperatorias y la estadía hospitalaria. Se establecieron desde el preoperatorio, aspectos educativos, informativos y de enseñanza en técnicas y ejercicios respiratorios, así como de intervención psicológica, además se presenta una tabla de ejercicios según los diferentes estadios y el uso de variables para el control de la sesión de acondicionamiento físico. La actualización del protocolo de actuación desde la etapa preoperatoria hasta el egreso hospitalario, contribuirá a unificar criterios y estrategias de trabajo en la fase hospitalaria del programa nacional de rehabilitación para la cirugía cardíaca.
Palabras clave: Rehabilitación cardíaca, Fase hospitalaria, Cirugía cardíaca, Movilización precoz, Fisioterapia hospitalaria
Hospitalization phase of cardiac rehabilitation. Protocol for cardiac surgery
Abstract
Cardiac rehabilitation in the hospitalization phase, in patients scheduled for surgery, has progressed over the years. Based on the knowledge and scientific evidence that a more dynamic physiotherapy intervention favors a quicker recovery from surgery, and reduces postoperative complications and hospital stay, it is the aim of this paper to update the physiotherapy intervention protocol of our hospital. Educational and informational aspects were established in the preoperative stage, as well as the teaching of techniques and breathing exercises, and a psychological intervention. Also, an exercise routine is presented according to the different stages, and the use of variables to control the physical fitness session. Updating the action protocol from the preoperative stage to the moment of hospital discharge will help unify work strategies and criteria in the hospital phase of the national rehabilitation program for cardiac surgery.
Key words: Cardiac rehabilitation, Hospitalization phase, Cardiac surgery, Early mobilization, Hospital physiotherapy
Introducción
Se han descrito diferentes etapas que potencializaron la utilización del ejercicio físico como terapia para pacientes con enfermedades coronarias, desde William Heberden en 18021, hasta la creación, en la década de los años cincuenta del siglo pasado, de las unidades especiales para el tratamiento del infarto agudo de miocardio2. Estas etapas estuvieron sustentadas sobre la base de los resultados de investigaciones de diferentes autores y épocas3,4 que favorecieron el desarrollo paulatino del concepto de movilización precoz, la ambulación temprana, y posteriormente, la prescripción del entrenamiento físico, aspectos que facilitaron la evaluación de la capacidad funcional residual del miocardio pocas semanas después del episodio agudo; además de ser los primeros elementos tomados en consideración desde que la rehabilitación cardíaca fue identificada como forma de tratamiento, a los cuales posteriormente se le incorporaron, la atención psicológica y social, que requirieron un poco más de tiempo en progresar5.
La rehabilitación cardíaca se originó y desarrolló desde los años ´50 - ´60, a partir de las técnicas y principios puestos en práctica inicialmente en el seguimiento a corto y largo plazo de individuos sobrevivientes a un infarto miocárdico; después, favorecida por el rápido desarrollo de la cirugía coronaria a finales de los años setenta, continuó mostrando sus ventajas con la inclusión de pacientes con cirugía aorto-coronaria, valvular, congénita, y de trasplante cardíaco5-8. La incorporación de estos pacientes a los programas de rehabilitación en la fase hospitalaria, en el Instituto de Cardiología y Cirugía Cardiovascular de La Habana5, y en instituciones de otros países6, comenzaba con un ingreso de una o dos semanas previo a la cirugía, para la enseñanza de la fisioterapia respiratoria, específicamente la respiración diafragmática. Se realizaban además, ejercicios de miembros superiores e inferiores y recibían apoyo emocional. En el posoperatorio, se enfatizaba en la movilización lo antes posible del paciente, en la realización de ejercicios respiratorios, calisténicos y la deambulación, con protocolos que oscilaban entre 15 y 21 días, con 14 etapas de ejercicios inicialmente, que posteriormente se fueron reduciendo a 92,6,9.
Hoy en día se conciben protocolos más dinámicos y con mucho menos tiempo de hospitalización posterior a la cirugía. Se tiene en cuenta que una correcta preparación previa, disminuye la incidencia de complicaciones posoperatorias, reduce la estadía hospitalaria y facilita la reinserción al entorno familiar y social10-14. El concepto de movilización precoz sigue siendo esencial en las primeras 24 - 48 horas12,15-18, y la fisioterapia respiratoria, no solo incluye la respiración diafragmática, sino que se han agregado otras técnicas y equipos que atenúan las alteraciones respiratorias que pudieran aparecer tras una cirugía de tórax19-21.
Se han ido incorporando paulatinamente programas educativos-nutricionales, y de deshabituación tabáquica. La atención psicológica, las recomendaciones para la actividad sexual, el asesoramiento para la reincorporación laboral, así como el control de los factores de riesgo cardiovascular, se han ido tratando con enfoques más actualizados y abarcadores15,22, orientados a la prevención secundaria, elemento clave y vital de los programas de rehabilitación cardíaca23-25.
A través de los años, los resultados beneficiosos en la reducción de la morbilidad y la mortalidad cardíacas de los programas de prevención secundaria y de rehabilitación, han favorecido que actualmente sean considerados por la Asociación Estadounidense del Corazón (American Heart Association), el Colegio Estadounidense de Cardiología (American College of Cardiology) y por la Sociedad Europea de Cardiología (European Society of Cardiology) como indicación Clase IA, de acuerdo con su recomendación, utilidad, efectividad y nivel de evidencia, en el tratamiento de pacientes con síndrome coronario agudo, insuficiencia cardíaca, intervención coronaria percutánea y cirugía de revascularización miocárdica12,18,26. De igual modo, estos programas están indicados tras la cirugía valvular y el trasplante cardíaco26-28.
Con el objetivo de brindar servicios cada vez más idóneos y eficaces, se actualiza el protocolo de rehabilitación hospitalaria para pacientes programados para cirugía cardíaca.
En el Instituto de Cardiología y Cirugía Cardiovascular de La Habana, todos los pacientes con indicación de procedimiento quirúrgico, de acuerdo a las directrices de la Organización Mundial de la Salud29, comienzan por la fase hospitalaria, donde el protocolo de cirugía cardíaca se divide en 2 etapas, pre y posoperatoria, por lo que el equipo multidisciplinario (cirujano, anestesiólogo, cardiólogo, psicólogo, nutricionista, enfermera, fisiatra y fisioterapeuta) debe realizar una adecuada valoración psicológica y física para emprender una estrategia de trabajo desde el ingreso del paciente.
ETAPAS DE LA INTERVENCIÓN FISIOTERAPÉUTICA
Etapa 0: Preoperatorio
El objetivo fundamental en la etapa preoperatoria es la preparación previa a la cirugía, por lo que es de vital importancia la enseñanza, la educación y la información al paciente para que llegue al acto quirúrgico en las mejores condiciones posibles y así, garantizar una pronta y adecuada recuperación10,12,15,17.
La intervención fisioterapéutica comienza realizando una anamnesis para conocer los antecedentes patológicos personales y familiares. Se hace además, una evaluación general para determinar cualquier afección osteomioarticular, y del aparato respiratorio.
La apertura del tórax causa disminución de la función respiratoria y complicaciones pulmonares, tales como: atelectasia, neumonía, derrame pleural, insuficiencia respiratoria, neumotórax, parálisis frénicas, entre otras. Estas se agudizan en pacientes fumadores y los que padecen de una enfermedad pulmonar obstructiva crónica. La anestesia, la analgesia y otros medicamentos utilizados en el perioperatorio afectan la regulación respiratoria central y modifican la regulación neurológica de la vía aérea superior y de los músculos de la caja torácica, todo lo cual contribuye aún más a las alteraciones pulmonares posoperatorias. El trauma quirúrgico es otro factor que influye, al alterar la mecánica ventilatoria a causa de la disrupción funcional de los músculos respiratorios por la incisión; además, la inhibición de su inervación y el dolor posoperatorio alteran la actividad normal de los músculos, en particular el diafragma, por lo que se considera que la fisioterapia respiratoria es uno de los puntos más importantes de actuación de la rehabilitación cardíaca pre y postquirúrgica19,21,30.
Aspectos a tener en cuenta en la preparación preoperatoria
Fisioterapia respiratoria
El objetivo fundamental es mejorar la ventilación regional, el intercambio de gases, la función de los músculos respiratorios, la disnea, y la tolerancia al ejercicio, así como facilitar la eliminación de las secreciones bronquiales10,31.
De las técnicas de permeabilización de las vías aéreas existentes32,33, en el preoperatorio se utilizarán las que puedan ser aplicables en el posoperatorio de una cirugía de tórax.
Reeducación respiratoria
- Enseñanza de la respiración diafragmática (Figura1): El paciente realiza una inspiración lenta y profunda por la nariz, al tratar rítmicamente de elevar el abdomen; a continuación espira con los labios entreabiertos y comprueba cómo va descendiendo el abdomen. Se iniciará con la realización de 5 a 10 respiraciones diafragmáticas, y se instará al paciente a continuar practicándola varias veces al día.
- Respiración con los labios fruncidos: Inhalar a través de la nariz, y exhalar lenta y uniformemente contra los labios apretados, mientras los músculos se contraen. Al apretar los labios, se aumenta la presión intraalveolar, prolonga la fase espiratoria y facilita el vaciado del aire de los pulmones, lo que propicia la eliminación de dióxido de carbono.
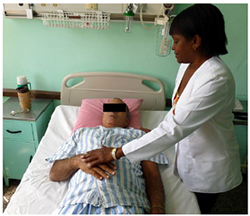
Figura 1. La fisioterapeuta realiza la reeducación respiratoria mediante la enseñanza y explicación al paciente de la respiración diafragmática en la etapa preoperatoria.
Técnicas que utilizan la compresión de gases
- Espiración forzada: Secuencia de 3-4 respiraciones diafragmáticas a volumen corriente, seguida de 3-4 movimientos de expansión torácica (inspiración lenta y profunda con espiración pasiva), se repite de nuevo con 1-2 espiraciones forzadas con glotis abierta a volumen pulmonar medio o bajo.
- Tos eficaz: El despegamiento de la mucosidad de la pared bronquial la desencadena habitualmente. Esta puede provocarse aplicando una suave presión sobre la tráquea, en la fosa supraesternal, al final de la inspiración. La tos produce la expectoración de la mucosidad por la boca o su deglución. Para lograrla de forma eficaz y sin molestias se le instruirá al paciente que deberá colocar una mano en la zona esternal, donde se realizará la incisión quirúrgica, para no comprometer sutura esternal por el aumento de las presiones, y la otra mano en el abdomen, para contribuir a su contracción. Otras instituciones prefieren utilizar ambos brazos cruzados sobre el tórax en el momento de la tos.
Equipos utilizados para apoyar la fisioterapia respiratoria y su metodología
- TriFlo II: Sostener el espirómetro en posición vertical sobre su mano. Procurar no inclinarlo hacia ningún lado. Espirar normalmente y poner la boquilla del aparato entre los labios. Inhalar profundamente hasta que la esferilla del dispositivo ascienda hasta la posición más elevada posible. Aguantar la respiración mientras cuenta hasta 3 (no importa que descienda la esferilla). Sacar la boquilla de la boca y exhalar normalmente32.
- Flujómetro: Para utilizarlo de manera terapéutica, se debe hacer previamente una evaluación del flujo espiratorio máximo (se considera normal mayor a 270 ml)32. Se efectuarán 3 tomas, de la cual se escogerá la cifra mayor y esta se dividirá en 3 volúmenes para realizar las repeticiones.
- Fluter o Cornet: Combina presión espiratoria positiva y vibraciones de alta frecuencia. Se realizan inspiraciones lentas, profundas con apnea de 2-3 segundos, seguidas de una espiración fuerte y prolongada32.
Se realizarán 2 - 3 series de 7 a 10 repeticiones de cada ejercicio con descanso entre 15 - 30 segundos entre repeticiones y de 45 - 60 segundos entre series. Estos ejercicios se realizarán 2 veces al día. Se aplicará uno u otro ejercicio en dependencia de la necesidad del paciente. De la misma manera, aunque se establezca una dosificación inicial de trabajo y descanso, esta puede modificarse de acuerdo a la tolerancia e indicación médica precisa de cada paciente.
Enseñanza de la toma del pulso radial y la familiarización con la escala de Borg34
Son muy importantes para el control de la intensidad y tolerabilidad de los ejercicios en la sesión de acondicionamiento físico17,35.
Enseñanza de la transferencia cama-silla y silla-cama17,36
Es necesario dar consejos ergonómicos al paciente para realizar las transferencias con el menor esfuerzo posible y en posiciones que no le provoque dolor de la herida del tórax o de la pierna, en caso de que se le realizara una safenectomía.
Charlas educativas e informativas para pacientes y familiares17,22
El grupo multidisciplinario informará varios aspectos que deben conocer el paciente y sus familiares, antes y después de la operación:
- Higiene. Integridad de la piel, rasurado previo y aseo; con énfasis para la etapa posoperatoria en el lavado de manos.
- Alimentación. Adecuada hidratación y una dieta balanceada.
- Aspectos relacionados con su estancia en las unidades de cuidados intensivos e intermedios quirúrgicos.
- Se darán todas las instrucciones necesarias para que el paciente continúe correctamente el tratamiento medicamentoso, en particular el uso de los anticoagulantes y otros medicamentos.
- Se insistirá en la importancia del control de los factores de riesgo coronario en los pacientes con cardiopatía isquémica y se les hablará acerca del beneficio del programa de rehabilitación cardíaca para la mejoría de la calidad de vida y la reinserción laboral y social.
- Se pedirá el apoyo y colaboración del familiar en todo lo recomendado para ayudar a que el paciente sea objeto de su propia recuperación y rehabilitación.
Intervención psicológica preoperatoria
Desde el anuncio del procedimiento quirúrgico los pacientes comienzan a experimentar estados emocionales agudos, incertidumbre, angustia, ansiedad, depresión y estrés, generados por la propia enfermedad, que se expresarán en mayor o menor medida en dependencia de la tolerancia y la personalidad de cada paciente; además, del temor al dolor y a la muerte. Estos factores rompen el equilibrio cotidiano vinculado con la vida social, laboral y personal, por lo que se impone la intervención psicológica con el objetivo de fomentar mecanismos eficientes de autorregulación, para el afrontamiento efectivo al tratamiento quirúrgico y la rehabilitación37.
La asistencia psicológica va dirigida a la psicoterapia individual y grupal, y a la orientación sobre la dinámica familiar. Desde su ingreso se efectuarán:
- Entrevistas psicológicas para explorar las posibles áreas de conflictos, el apoyo social, sus reacciones emocionales hasta el momento, su personalidad, e identificar los estados emocionales agudos: ansiedad y depresión. Se exploran además, los mecanismos de autorregulación personal, de sensibilización-acentuación, de defensa perceptual, y de estilos de afrontamiento al proceso al que se expone.
- Pruebas psicológicas: se aplican la Escala de autovaloración Dembo-Rubinstein38, el inventario de ansiedad Rasgo-Estado IDARE39 para la ansiedad, y el de Beck40 para la depresión. También se realizan tareas para evaluar la capacidad intelectual y de trabajo41.
Sesiones de acondicionamiento físico
Se realizarán movilizaciones pasivas, ejercicios activos asistidos y libres, y deambulación, con el objetivo de minimizar lo más posible la pérdida de capacidad funcional, de la fuerza muscular y de los arcos articulares15,17. Se utilizará como guía el programa de ejercicios para la rehabilitación hospitalaria (Tabla).
Tabla. Programa de ejercicios - Rehabilitación hospitalaria.

Deben realizarse de 6 a 10 repeticiones de cada ejercicio 2 veces al día, que se combinan con la respiración diafragmática, y se tiene en cuenta modificar esta dosificación o suspender la sesión de acondicionamiento físico si el paciente tuviera cualquier signo o síntoma de intolerancia al esfuerzo. El paciente deambulará la distancia que tolere y le permita su estado clínico.
El control de la sesión de acondicionamiento de la etapa preoperatoria se realizará mediante la frecuencia cardíaca y la escala de Borg. También se puede utilizar el pulsioxímetro de dedo.
- Frecuencia cardíaca: La frecuencia cardíaca puede elevarse hasta 20 latidos por encima de la frecuencia cardíaca obtenida en reposo35.
- Escala de Borg (de 6 a 20): Método de percepción subjetiva del esfuerzo. El paciente debe realizar sus ejercicios y percibir el esfuerzo de muy, muy ligero a ligero (rango en la Escala de Borg de 6 a 12). Este método además de ser efectivo y seguro en el control de la intensidad del esfuerzo resulta muy útil en pacientes con arritmias, incompetencia cronotrópica o implante de marcapasos a demanda11,34,35.
- Presión arterial: La presión arterial sistólica debe incrementarse entre 10 y 40 mmHg con respecto a la obtenida en reposo35.
- Pulsioxímetro de dedo: Instrumento que expresa el valor del índice de saturación de oxígeno, de la frecuencia cardíaca y la curva del pulso durante la sesión de acondicionamiento. Esta saturación es normal > 95 %, de 95 - 93 % es desaturación leve, de 92 - 88 %, desaturación moderada, y < 88 %, desaturación grave42.
Etapa I: Unidad de cuidados intensivos quirúrgicos (UCIQ)
El objetivo fundamental de esta etapa es evitar complicaciones respiratorias propias de la cirugía cardíaca, y minimizar los efectos del reposo indicado en estas primeras horas, por lo que los ejercicios respiratorios y las movilizaciones de los miembros son de vital importancia.
A partir de las 24 horas, si el paciente se encuentra estable desde los puntos de vista clínico, hemodinámico y electrocardiográfico, se comenzará con la fisioterapia:
- Ejercicios respiratorios diafragmáticos: se deben realizar varias veces al día.
- Movilizaciones pasivas y ejercicios activos asistidos (Figura2): se deben realizar de 6 a 10 repeticiones de cada ejercicio 2 veces al día, y que sean combinados con la respiración diafragmática. En la pierna donde se realizó la safenectomía no debe hacerse el movimiento de flexión-extensión rodilla-cadera, hasta pasadas las 72 horas del procedimiento quirúrgico.
- Aunque el paciente se encuentra en la UCIQ, con atención personalizada de enfermería y supervisión constante de sus signos vitales, se debe estar atento a cualquier signo o síntoma de intolerancia o complicación en la realización de la fisioterapia.
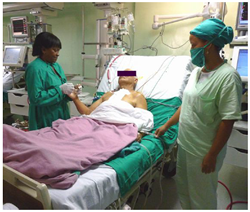
Figura 2. La fisioterapeuta realiza movilización activa asistida de flexo-extensión de los dedos ya pasadas las 24 horas de operado el paciente en la UCIQ.
Etapa II: Unidad de cuidados intermedios quirúrgicos
En esta etapa el paciente se encuentra entre las 24 - 72 horas posteriores a la operación. Como objetivo se persigue, además de evitar complicaciones respiratorias y del encamamiento, mejorar la capacidad respiratoria y funcional del paciente e ir introduciendo actividades de la vida diaria.
Se continuará con las técnicas de fisioterapia respiratoria enseñadas en la etapa preoperatoria, fundamentalmente la respiración diafragmática, la espiración forzada y la tos eficaz.
- Se realizarán 3 series de 7 a 10 repeticiones de cada ejercicio con descanso de 15 - 30 segundos entre las repeticiones y de 45 a 60 segundos entre las series. Estos ejercicios se realizarán 2 veces al día, de igual manera que en la etapa preoperatoria, aunque se establezca una dosificación de trabajo y descanso, esta se llevará a cabo de acuerdo a la tolerancia y la evolución clínica del paciente.
- Se agregan además otras técnicas que facilitan el desprendimiento de la mucosidad y favorecen la expectoración de las flemas acumuladas32,33.
Técnica que utiliza el efecto de la gravedad
Drenaje postural: las maniobras de drenaje postural que contemplan cambios de posición del paciente para drenar los diferentes lóbulos pulmonares se contraindican, en su mayoría, para pacientes operados de cirugía cardiovascular, debido a que el enfermo tiene que permanecer en decúbito supino, salvo en aquellas intervenciones donde no se realice esternotomía media. Habitualmente solo se puede aplicar la técnica que eleva la cabecera de la cama hasta llevar al paciente a la posición de sentado. De este modo se facilita el drenaje de los lóbulos superiores.
Técnicas de onda de choque
- Vibración-sacudidas: son movimientos oscilatorios manuales o mecánicos sobre la pared torácica, para modificar la viscoelasticidad de las secreciones. Se efectúan en tiempo espiratorio y perpendicularmente a la pared de tórax. Las vibraciones mecánicas se realizan con un vibrador eléctrico.
Movilizaciones, ejercicios activos, deambulación y subidas de escaleras5,6,11,17,36,43
- Movilizaciones pasivas, ejercicios activos libres o activos asistidos en dependencia del estado físico que encuentre el paciente. Se deben realizar de 8 a 10 repeticiones de cada ejercicio 2 veces al día, y se combinan con la respiración diafragmática.
- Deambulación: se realizará primero en la habitación y posteriormente en el pasillo de la sala, se comenzará entre 25 y 50 metros, se irá aumentando de 10 a 15 diarios de manera tal que el paciente complete al menos 150 a 200 metros antes del egreso hospitalario.
- Subir escaleras: se comenzará con 5 escalones, se aumentará de 2 a 3 diarios, y se procurará que el paciente logre subir 20 escalones antes del egreso hospitalario.
- Aunque las movilizaciones, ejercicios, la deambulación y las escaleras tienen una dosificación inicial, van a estar sujetos a la tolerancia individual y la evolución de cada paciente.
- El control de la sesión de acondicionamiento de esta etapa se hará similar al de la preoperatoria.
Resulta muy beneficioso el aprendizaje y la familiarización de la Escala de Borg en la etapa preoperatoria para el control de la sesión de acondicionamiento físico, pues las taquiarritmias supraventriculares representan unas de las complicaciones más frecuentes en la cirugía cardíaca. La fibrilación auricular se considera la arritmia sostenida más frecuente en el posoperatorio, tiene una incidencia que oscila entre 25-40 % en cirugías de revascularización miocárdica, hasta 60 % en las valvulares, y puede llegar a porcentajes superiores cuando se realizan intervenciones combinadas44.
Intervención psicológica posoperatoria
Sobre la base de las características individuales de los pacientes y de los resultados de la entrevista, de la observación, y de las técnicas y pruebas aplicadas, se continuará con el reforzamiento de habilidades para apoyar la recuperación del paciente y favorecer la incorporación de la intervención fisioterapéutica desde la UCIQ hasta el egreso hospitalario.
Etapa III: Egreso hospitalario
El paciente ya está en condiciones de ser egresado del hospital e iniciar la fase de convalecencia en su hogar, para la cual se le darán una serie de recomendaciones, las que deberá cumplir hasta que tenga la consulta con el cardiólogo rehabilitador.
Como son pacientes con una cirugía de tórax (que generalmente llevan esternotomía y safenectomía a los que presentan enfermedad coronaria) se esperará de 21 a 30 días (para garantizar una adecuada cicatrización) para la incorporación a la fase de convalecencia en un centro especializado o en un área terapéutica en la comunidad, para ello se seguirán las directrices del Programa Nacional de Rehabilitación Cardíaca en la Comunidad45. Estas recomendaciones deben ser dadas en presencia del médico, psicólogo, fisiatra, fisioterapeuta y su familiar, para que el equipo multidisciplinario explique cada detalle y satisfaga cualquier duda que el paciente o su familiar tengan al respecto.
PACIENTES CON IMPLANTACIÓN DE MARCAPASOS O DESFIBRILADORES AUTOMÁTICOS
Aunque a estos pacientes se les realiza una cirugía menor para la implantación de los dispositivos, se brinda una orientación de manera general para evitar complicaciones.
La implantación de marcapasos o desfibriladores automáticos tiene el objetivo de mantener la conducción cardíaca apropiada y prevenir la muerte por aparición de arritmias malignas. El dispositivo generalmente se inserta debajo de la piel, en el espacio infraclavicular, desde donde salen los electrodos a través de la vena subclavia y la vena cava superior, hasta quedar fijados en el endocardio del ventrículo derecho, y algunos en el seno coronario. Para evitar el desplazamiento del generador y los electrodos, sobre todo durante el tiempo que tarda en cicatrizar la incisión (1-2 semanas) y fijarse los electrodos con firmeza en las cavidades cardíacas (4-6 semanas), se recomienda evitar17,46:
- La elevación de los miembros superiores correspondiente a la zona de implantación por encima de los 90°.
- Los movimientos bruscos de esa extremidad.
- La carga de pesos mayores a 2-3 kg.
PACIENTES EN EL PROGRAMA DE TRASPLANTE CARDÍACO
Los pacientes que esperan un trasplante cardíaco suelen ser individuos con insuficiencia cardíaca en clase funcional III o IV de la Asociación del Corazón de Nueva York (New York Heart Association) y con gran deterioro físico después de una larga enfermedad. Previo a la cirugía, como en todo paciente que va a operarse de una cirugía de tórax, debe realizarse fisioterapia respiratoria y muscular, y tenerse en cuenta que en estos pacientes se puede observar una amiotrofia que es necesario tratar con movilizaciones y ejercicios suaves, en caso necesario se trabajará por grupos musculares separados y luego miembro por miembro, ya que la debilidad muscular que pudieran presentar impide iniciar una fisioterapia global. De la misma manera la reeducación respiratoria, especialmente la respiración diafragmática, es muy importante para evitar la hiperventilación frecuente en estos pacientes43,47.
Posterior a la cirugía, los pacientes continuarán el proceso de rehabilitación establecidos desde la etapa I a la III, y tendrán en cuenta que pudiera interrumpirse, debido a las posibles complicaciones de una cirugía de tal magnitud.
Las dosificaciones de las movilizaciones y ejercicios se realizarán por cortos períodos de trabajo, repetidos varias veces y alternados con tiempos de recuperación. El incremento de las dosificaciones va a estar en dependencia de la tolerancia del paciente para ir buscando un incremento progresivo de la capacidad funcional. El control de la sesión de acondicionamiento será mediante la Escala de Borg, ya que después del trasplante de corazón la falta de inervación no permite que la frecuencia cardíaca sea útil como medida de la intensidad del trabajo físico. Se recomienda que el paciente perciba el esfuerzo en rangos de 11-13 y de 13-15, progresivamente43. Por otro lado, se debe tener en cuenta que los posibles episodios de isquemia miocárdica que pudieran aparecer, no se manifiestan como dolor anginoso, sino como disnea de esfuerzo, por lo que la supervisión de la sesión de acondicionamiento es sumamente importante43,47.
Estos pacientes, como todos los que recibirán una cirugía cardíaca, son valorados por el equipo multidisciplinario desde la etapa preoperatoria hasta el egreso hospitalario y serán involucrados en todos los aspectos que incluye el protocolo propuesto, intervención fisioterapéutica, psicológica, educativa-nutricional y en la reinserción laboral. La prevención secundaria en ellos es de gran importancia, ya que los factores de riesgo que generaron la enfermedad y los llevó al trasplante cardíaco aun están presentes, por lo que la inclusión en programas de rehabilitación cardíaca es vital.
RECOMENDACIONES GENERALES
Se debe insistir en que el programa de acondicionamiento físico, desde la etapa preoperatoria hasta el egreso hospitalario, es individualizado para cada paciente, y que solo se comenzará cuando este se encuentre estable clínica, hemodinámica y electrocardiográficamente. Si aparecieran signos o síntomas de intolerancia al ejercicio como: fatiga, disnea marcada, taquicardia o bradicardia acentuada, arritmias peligrosas, hipotensión ortostática y elevación brusca de la presión arterial, se suspenderá temporalmente hasta ser nuevamente evaluado por el médico.
Se sugiere que para proteger la sutura esternal y evitar dolores indeseados relacionados con la herida quirúrgica, la elevación frontal y lateral de los brazos, indicada en el programa de ejercicios para la rehabilitación hospitalaria, se realice solamente hasta 90° en los primeros 30 días de operado.
Aunque en este protocolo se establecen ejercicios, técnicas y equipos incentivadores respiratorios para la intervención fisioterapéutica, se pudieran incluir otros que también cumplan el mismo objetivo y estén disponibles en los diferentes servicios.
Cuando se vayan a realizar movilizaciones pasivas y ejercicios activos asistidos, se recomienda preparar previamente la zona a tratar mediante contactos manuales: roce, presión, estiramiento y tracción-aproximación.
Conclusiones
Los beneficios que ofrece una adecuada intervención fisioterapéutica desde la etapa preoperatoria a favor de una recuperación más rápida de la cirugía cardíaca, la disminución de las complicaciones posoperatorias y de la estadía hospitalaria, así como en fomentar la prevención secundaria de la enfermedad cardíaca, han servido de base para actualizar el protocolo de actuación que contribuya a unificar criterios y estrategias de trabajo en la fase hospitalaria del Programa Nacional de Rehabilitación Cardíaca.
Referencias bibliográficas
Heberden W. Commentaries on the History and Cure of Disease. Philadelphia: Ed. Barrington & Geo D. Haswell; 1845.
Fernández P, Velasco JA. Rehabilitación del paciente con infarto agudo del miocardio. Movilización precoz. Valoración funcional y estratificación del riesgo coronario. En: Velasco JA, Maureira JJ, ed. Rehabilitación del paciente cardíaco. Barcelona: Ediciones Doyma; 1993. p. 81-90.
Dock W. The evil sequelae of complete bed rest. JAMA. 1944;125(16):1083-5.
Levine SA, Lown B. Armchair treatment of acute coronary thrombosis. J Am Med Assoc. 1952;148(16):1365-9.
Rivas E. Programas multifactoriales de rehabilitación cardíaca. Importancia de los aspectos educacionales y modificación de conducta. En: Velasco JA, Maureira JJ, ed. Rehabilitación del paciente cardíaco. Barcelona: Ediciones Doyma; 1993. p. 30-36.
Maroto JM, de Pablo C. Aspectos especiales de la rehabilitación después de la revascularización coronario. En: Velasco JA, Maureira JJ, ed. Rehabilitación del paciente cardíaco. Barcelona: Ediciones Doyma; 1993. p. 125-38.
Maureira JJ. La rehabilitación de pacientes portadores de prótesis valvulares. En: Velasco JA, Maureira JJ, ed. Rehabilitación del paciente cardíaco. Barcelona: Ediciones Doyma; 1993. p. 139-50.
Maureira JJ. La rehabilitación de pacientes trasplantados de corazón. En: Velasco JA, Maureira JJ, ed. Rehabilitación del paciente cardíaco. Barcelona: Ediciones Doyma; 1993. p. 165 -74.
Rivas E, Ponce O, Hernández A. Rehabilitación de la Cardiopatía Isquémica. La Habana: Científico-Técnica; 1987. p. 26-8.
Cappellas L. Programas de rehabilitación en pacientes quirúrgicos. Rehabilitación. 2006;40(6):340-4.
Ilarraza H, Rius MD. Rehabilitación de pacientes operados de recambio valvular y de cardiopatías congénitas. En: Maroto -Montero JM, de Pablo Zarzosa C, eds. Rehabilitación Cardiovascular. Madrid: Panamericana; 2011. p. 358-74.
Piepoli M, Corrá U, Benzer W, Bjarnason B, Dendale P, Gaita D, et al. Secondary prevention through cardiac rehabilitation: from knowledge to implantation. A position paper from the Cardiac Rehabilitation Section of the European Association of Cardiovascular Prevention and Rehabilitation. Eur J Cardiovasc Prev Rehabil. 2010;17(1):1-17.
Pérez P. Revascularización Coronaria. En: Pérez-Coronel P, ed. Rehabilitación cardiaca integral. La Habana: Ciencias Médicas; 2009. p. 125-32.
Kiel MK. Cardiac rehabilitation after heart valve surgery. PM R. 2011;3(10):962-7.
American College of Sports Medicine. Exercise prescription for patients with cardiac disease. In: Thompson WR, Gordon NF, Pescatello LS, ed. ACSM´s guidelines for exercise testing and prescription. 8th ed. Philadelphia: Lippincott Williams & Wilkins; 2010. p. 207-24.
Rivas-Estany E. El ejercicio físico en la prevención y la rehabilitación cardiovacular. Rev Esp Cardiol. 2011;11(Supl E):18-22.
Arranz H, Villahoz C. La intervención fisioterapéutica en el programa de rehabilitación cardiaca. En: Maroto-Montero JM, de Pablo Zarzosa C, eds. Rehabilitación Cardiovascular. Madrid: Panamericana; 2011. p. 301-18.
Hillis L, Smith P, Anderson J, Bittl J, Bridges C, Byrne J, et al. Guideline for coronary artery bypass graft surgery: A report of the American College of Cardiology Foundation/ American Heart Association task force on practice guidelines. Circulation. 2011;124(23):e652-735.
Yánez-Brage I, Pita-Fernández S, Juffé-Stein A, Martínez-González U, Pértega-Díaz S, Mauleón-García A. Respiratory physiotherapy and incidence of pulmonary complications in off-pump coronary artery bypass graft surgery: an observational follow-up study. BMC Pulm Med [Internet]. 2009 [citado 12 Dic 2008];9:36. Disponible en: http://www.biomedcentral.com/content/pdf/1471-2466-9-36.pdf
Menz G, Porto M, Menna SS, Dall´Ago P. Espirometría incentivada con presión positiva espiratoria es beneficiosa después de revascularización de miocardio. Arq Bras Cardiol. 2010;94(2):233-8.
Miranda RC, Padulla SA, Bortolatto CR. Respiratory physiotherapy and its application in preoperative period of cardiac surgery. Rev Bras Cir Cardiovasc. 2011;26(4):647-52.
Portuondo MT, Marugán P, Martínez T. La enfermería en rehabilitación cardiaca. En: Maroto-Montero JM, de Pablo Zarzosa C, ed. Rehabilitación Cardiovascular. Madrid: Panamericana; 2011. p. 291-9.
Cano R, Aguacil IM, Alonso JJ, Molero A, Miangolarra JC. Programas de rehabilitación cardiaca y calidad de vida relacionada con la salud. Situación actual. Rev Esp Cardiol. 2012;65(1):72-9.
Fernández J, García E, Luengo E, Casasnovas JA. Actualidad en cardiología preventiva y rehabilitación. Rev Esp Cardiol. 2012;65(Supl 1):59-64.
Véronique LR. Prevención secundaria: el reto permanente. Rev Esp Cardiol. 2011;64(1):8-9.
Kwan G, Balady GJ. Cardiac rehabilitation 2012: advancing the field through emerging science. Circulation. 2012;125(7):e369-73.
Balady GJ, Ades PA, Bittner VA, Franklin BA, Gordon NF, Thomas RJ, et al. Referral, enrollment, and delivery of cardiac rehabilitation/secondary prevention programs at clinical centers and beyond: a presidential advisory from the American Heart Association. Circulation. 2011;124(25):2951-60.
Thomas RJ, King M, Lui K, Oldridge N, Pina IL, Spertus J. AACVPR/ACCF/AHA 2010 update: performance measures on cardiac rehabilitation for referral to cardiac rehabilitation/secondary prevention services: a report of the American Association of Cardiovascular and Pulmonary Rehabilitation and the American College of Cardiology Foundation/ American Heart Association task force on performance measures (writing committee to develop clinical performance measures for cardiac rehabilitation). Circulation. 2010;122(13):1342-50.
WHO Working Group. A program for the physical rehabilitation of patients with acute myocardial infarction. Freigburg (March 4-6), 1968.
Canet J, Mazo V. Postoperative pulmonary complications. Minerva Anestesiol. 2010;76(2):138-43.
Güell MR, Díez JL, Sanchis J. Rehabilitación respiratoria y fisioterapia respiratoria. Un buen momento para el impulso. Arch Bronconeumol. 2008;44(1):35-40.
Alonso J, Morant P. Fisioterapia respiratoria: indicaciones y técnica. An Pediatr Contin. 2004;2(5):303-6.
Kisner C, Allen L. Fisioterapia Respiratoria. En: Ejercicio Terapéutico. 1ra ed. Barcelona: Paidotribo; 2005. p. 525-53.
Borg GA. Psychophysical bases of perceived exertion. Med Sci Sports Exerc. 1982;14(5):377-81.
Ilarraza H, Quiroga P. Planificación del entrenamiento físico. En: Maroto-Montero JM, de Pablo Zarzosa C, eds. Rehabilitación Cardiovascular. Madrid: Panamericana; 2011. p. 253-71.
Maroto JM, García-Baró B, Portuondo MT, Delgado J, Vallejo JL, López-Díaz C, et al. Resultados de un programa de rehabilitación cardiaca intensivo. RCAP. 2006; 3: 13-8.
Ríos-Martínez BP, Huitrón-Cervantes G, Rangel-Rodríguez GA. Psicopatología y personalidad de pacientes cardiópatas. Arch Cardiol Mex. 2009; 79(4):257-62
Rubinstein SY. Experimental methods of Pathopsychology and the experience of their use in clinical practice. Moscow: Aprel´ - Press; 2007.
Spielberger CD. Manual for the State-Trait Anger Expression Inventory (STAXI). Odessa, FL: Psychological Assessment Resources; 1988.
Beck AT, Steer RA, Brown GK. Manual for the Beck Depression Inventory-II. San Antonio, TX: Psychological Corporation; 1996.
Hernández E. El Psicólogo en un equipo multidisciplinario de trasplante de órgano. En: Hernández E, editor. Atención psicológica en el trasplante de órganos. Trasplante de Corazón. La Habana: Ciencias Médicas; 2007. p. 21-67.
Dempsey JA, Wagner PD. Exercise-induced arterial hypoxemia. J Appl Physiol. 1999;87(6):1997-2006.
Piña IL, Eisen HJ. Rehabilitación en el trasplante cardiaco: programa de entrenamiento. En: Maroto JM, de Pablo C, Artigao R, Morales MD, eds. Rehabilitación Cardiaca. Barcelona: Olalla; 1999. p. 419-30.
Iribarren JL, Jiménez JJ, Barragán A, Brouard M, Lacalzada J, Lorente L, et al. Disfunción auricular izquierda y fibrilación auricular de reciente comienzo en cirugía cardiaca. Rev Esp Cardiol. 2009;62(7):774-80.
Ministerio de Salud Pública. Proyecto de Programa Nacional de Rehabilitación Cardíaca en la Comunidad. Rev Cubana Cardiol Cir Cardiovasc. 1989;3:244-59.
de Pablo Zarzosa C, Maroto-Montero JM. Rehabilitación en portadores de marcapasos y desfibrilación. En: Maroto-Montero JM, de Pablo Zarzosa C, eds. Rehabilitación Cardiovascular. Madrid: Panamericana, 2011. p. 397-408.
Piña I. Rehabilitación en el trasplante cardiaco. En: Maroto-Montero JM, de Pablo Zarzosa C, eds. Rehabilitación Cardiovascular. Madrid: Panamericana, 2011. p. 389-95.
Recibido: 15 de enero de 2014
Aceptado: 27 de febrero de 2014
Subir