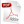CorSalud 2014 Jul-Sep;6(3):211-216
ARTÍCULO ORIGINAL
RESULTADOS AL AÑO DEL INTERVENCIONISMO CORONARIO PERCUTÁNEO MULTIARTERIAL
Dr. Abel Y. Leyva Quert, Dr. Martín A. Arguedas Alcázar, Dr. Manuel A. Valdés Recarey, Dr. Javier Almeida Gómez, Dr. José L. Mendoza Ortiz, Dr. Joel Brooks Tamayo y Dr. Ricardo A. García Hernández
______________
Servicio de Cardiología. Hospital "Hermanos Ameijeiras". La Habana, Cuba.
Correspondencia: AY Leyva Quert. San Lázaro 701, e/ Belascoaín y Marqués González. Centro Habana, CP 10300. La Habana, Cuba. Correo electrónico: aquert@infomed.sld.cu
Resumen
Introducción: El intervencionismo coronario percutáneo en la enfermedad multivaso constituye una válida opción de revascularización. Objetivo: Evaluar los resultados del intervencionismo coronario percutáneo multiarterial en pacientes con enfermedad multivaso, e identificar variables predictoras de complicaciones cardíacas graves. Método: Estudio de cohorte retrospectivo y de supervivencia a largo plazo en el Hospital "Hermanos Ameijeiras". El seguimiento mínimo fue de un año. La función de supervivencia fue estimada por el método de Kaplan-Meier y se aplicaron análisis uni y multivariado para la identificación de los factores predictores de complicaciones cardíacas graves. Resultados: Fueron tratadas 191 lesiones en 87 pacientes, el 11,5 % presentó enfermedad de tres vasos. El procedimiento fue exitoso en el 97,7 % de los casos y el acceso radial fue el más empleado (67,8 %). La arteria descendente anterior resultó la más frecuentemente tratada (41 %) y el 77 % de las lesiones abordadas fueron complejas (B2 y C). El 14,9 % de los casos presentó alguna complicación cardíaca grave; 3,4 % fallecieron por causa cardíaca, 2,3 % padeció un infarto agudo de miocardio no fatal y el 10,3 % requirió nueva revascularización. La tasa de supervivencia libre de sucesos adversos al año de seguimiento fue de 89,16 %. La enfermedad de tres vasos resultó la única variable que predijo, de forma independiente, la aparición de complicaciones cardíacas graves al año [p=0.01, OR 5,03 (1,18-21,3; 95 % IC)]. Conclusiones: El intervencionismo coronario percutáneo multiarterial, en casos adecuadamente seleccionados, deriva en buenos resultados al año de la intervención. La enfermedad de tres vasos se asoció, de forma independiente, a la ocurrencia de complicaciones cardíacas graves durante el seguimiento.
Palabras clave: Intervencionismo coronario percutáneo, Enfermedad coronaria multivaso, Complicaciones cardíacas graves
One year follow-up outcome in multivessel percutaneous coronary intervention
Abstract
Introduction: Percutaneous coronary intervention in multivessel disease is a valid option for revascularization. Objective: To assess the outcomes of multivessel percutaneous coronary intervention in patients with multivessel disease; and to identify variables that are predictors of major adverse cardiac events. Method: A retrospective cohort and long-term survival study at the Hermanos Ameijeiras Hospital. Minimum follow-up was one year. The survival function was estimated by the Kaplan-Meier analysis, and univariate and multivariate analysis were used to identify predictors of major adverse cardiac events. Results: A total of 191 lesions were treated in 87 patients, 11.5% of them had three-vessel disease. The procedure was successful in 97.7% of cases, and radial access was the most commonly used (67.8%). The left anterior descending artery was the most frequently treated one (41%) and 77% of lesions treated were complex lesions (B2 and C). Some type of major adverse cardiac events occurred in 14.9% of the patients; 3.4% of them died from cardiac causes, 2.3% suffered a nonfatal acute myocardial infarction and 10.3% required repeat revascularization. The rate of adverse event-free survival at one year was 89.16%.Three-vessel disease was the only variable that predicted, independently, the occurrence of major adverse cardiac events at one year [p = 0.01, OR 5.03 (1.18 to 21.3, 95% CI)]. Conclusions: Multivessel percutaneous coronary intervention, in properly selected cases, leads to good results one year after surgery. Three-vessel disease was associated, independently, with the occurrence of major adverse cardiac events during the follow-up.
Key words: Percutaneous coronary intervention, Multivessel coronary artery disease, Major adverse cardiac events
Introducción
En Cuba las enfermedades del corazón ocupan el segundo lugar entre las principales causas de muerte, el 69 % de éstas se debe a la cardiopatía isquémica1. Aproximadamente el 60 % de los pacientes con cardiopatía isquémica remitidos a coronariografía presentan enfermedad multivaso (EMV), es decir afectación de dos o más arterias epicárdicos, incluido el tronco de la coronaria izquierda (TCI)2.
La EMV puede ser tratada mediante intervencionismo coronario percutáneo (ICP) o cirugía de revascularización miocárdica. Desde su aparición en los años sesenta el baipás arterial coronario constituye el tratamiento más aceptado, para ambos métodos la supervivencia es similar aunque el ICP se ha asociado siempre a tasas más elevadas de reintervención, que se han reducido progresivamente con los avances en la tecnología de los dispositivos intravasculares. La indicación de uno u otro método está en función del escenario clínico, la anatomía coronaria, la extensión de la isquemia en pruebas incruentas, y otros factores pronósticos, como la diabetes mellitus y la función ventricular izquierda deprimida3. La evidencia obtenida en el estudio SYNTAX, diseñado para identificar el método de revascularización óptimo en pacientes con EMV y del TCI, en función de la complejidad anatómica, indica que el baipás coronario continua siendo el patrón de referencia en el tratamiento de estos pacientes, pero en determinados casos el ICP puede practicarse de forma segura y con resultados comparables a la cirugía4.
En casos seleccionados el ICP sobre múltiples vasos podría ser una atractiva opción, sin perder de vista sus limitaciones, que pudieran asociarse a elevadas tasa de sobrevida, libre de sucesos adversos5.
El presente estudio fue diseñado con el objetivo de evaluar los resultados del ICP multiarterial en pacientes con EMV, e identificar variables predictoras de complicaciones cardíacas graves (MACE, por sus siglas en inglés) al año de seguimiento.
Método
Estudio de cohorte retrospectivo y de supervivencia donde se incluyeron 87 pacientes consecutivos con EMV grave derivados a ICP en el Hospital "Hermanos Ameijeiras" entre septiembre de 2009 y diciembre de 2010.
Se consideró EMV grave a la presencia de estenosis mayores de 70 % en las arterias descendente anterior, circunfleja y coronaria derecha, y superior a 50 % en el caso del TCI.
La gravedad de las lesiones y otros datos angiográficos fueron estimados visualmente, y la selección de los pacientes fue a partir de la discusión colectiva de al menos tres cardiólogos intervencionistas con más de 5 años de experiencia. Fueron analizadas variables clínicas, angiográficas y del procedimiento, y la presencia de MACE durante el seguimiento (mínimo 1 año).
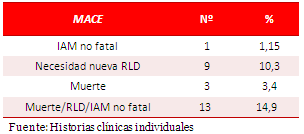
Se consideraron como MACE: la muerte de causa cardíaca, el infarto agudo de miocardio (IAM) no fatal y la necesidad de nueva revascularización de la lesión diana (RLD).
Para analizar la posible relación entre la ocurrencia de MACE y cada una de las variables de interés se realizaron análisis univariados con las pruebas de Chi cuadrado (X2) o la exacta de Fisher (según fuera aplicable).
Para establecer el valor predictivo de las variables analizadas en la ocurrencia de MACE se realizó una regresión logística (análisis multivariado), donde se incluyeron las variables que mostraron asociación significativa (p < 0.05) en el análisis univariado y otras de interés.
La función de supervivencia fue estimada por el método de Kaplan-Meier para todos los MACE combinados (muerte cardíaca/IAM no fatal/RLD).
Resultados
Hubo un predominio de los pacientes del sexo masculino (78,2 %), con una edad media alrededor de los 62 años. Los factores de riesgo coronario predominantes fueron la HTA (74,7 %) y el hábito de fumar (49,4 %), y la angina de esfuerzo estable fue el diagnóstico clínico más frecuente, encontrado en 60,9 % de los casos (Tabla 1).
Tabla 1. Características basales de los pacientes estudiados (n = 87).
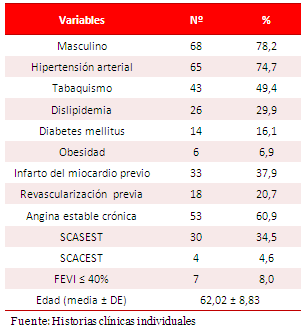
En total se trataron 191 lesiones, en 181 vasos enfermos, con una media aproximada de 2 lesiones por paciente. La arteria descendente anterior resultó la más tratada (40,9 %), seguida de la circunfleja (30,9 %) y la coronaria derecha (26,5 %). Solo 11,5 % de los pacientes presentó enfermedad de tres vasos y ninguno de ellos tenía afectación grave del TCI. En el 77 % de los pacientes tratados se demostraron lesiones complejas (tipos B2 o C) y las lesiones en bifurcación (11,5 %), así como las oclusiones totales crónicas (13,8 %) fueron poco frecuentes (Tabla 2).
Tabla 2. Distribución de acuerdo a variables angiográficas.
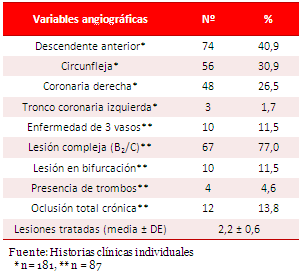
El éxito del procedimiento (estenosis residual menor de 20 %, flujo TIMI 3 y ausencia de MACE intrahospitalarias), se consiguió en 85 pacientes (97,7 %) y la revascularización completa, en 61 (70,1 %). El acceso transradial fue el más empleado (67,8 %), se implantaron 2,57 stents por paciente y en el 14,9 % de ellos se colocaron 4 o más endoprótesis coronarias (Tabla 3). A 33 pacientes (37,9 %) se les implantaron stents directos, y sólo en 9 (10,3 %) se emplearon stents farmacoactivos. La media del diámetro de referencia de los vasos tratados fue de 2,79 ± 0,4 mm y la de la longitud total del segmento, donde se implantaron los stents, estuvo alrededor de los 47 mm.
Tabla 3. Distribución según variables relacionadas con el procedimiento (n = 87).
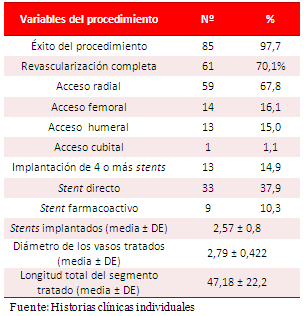
En la tabla 4 se muestra que 13 pacientes (14,9 %) presentaron algún tipo de MACE durante el seguimiento. La necesidad de nueva RLD fue la más frecuente (10,3 %), seguida de la muerte cardíaca (3,4 %) y el IAM no fatal (2,3 %).
Tabla 4. Distribución según presencia de MACE.
En la tabla 5 se presentan los resultados del análisis multivariado. De las variables incluidas en el modelo, solo la presencia de enfermedad de tres vasos se asoció, de forma independiente, a la aparición de MACE durante el seguimiento [p=0.01, OR 5,03 (1,18-21,3; 95 % IC). El análisis de supervivencia reveló un 89,16 % de sobrevida libre de MACE al año (Gráfico 1).
Tabla 5. Resultados del análisis multivariado.
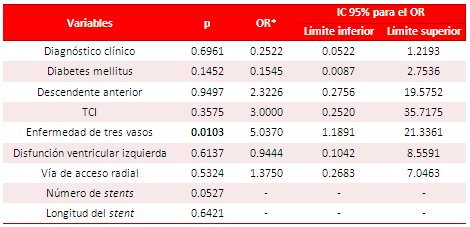
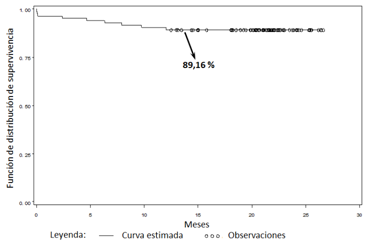
Gráfico 1. Curva de supervivencia.
Referente a la coincidencia diagnóstica en la causa directa (Tabla 5), hubo correlación clínico-patológica total y parcial sólo en el 33,5 % de la muestra. Similar a la causa básica, con una correlación de 28,8 %. Estos resultados muestran índices de discrepancia diagnóstica elevados.
Discusión
No hay polémica alguna respecto a que cerca de dos tercios de los pacientes con una enfermedad coronaria compleja (tres vasos/TCI) deben ser tratados quirúrgicamente como método de elección5, ya sea porque su anatomía no es adecuada para el ICP o por la presencia de comorbilidades, como la diabetes mellitus, hacen que los resultados sean mejores con el baipás. En el resto de pacientes, el ICP es una alternativa adecuada6. Al analizar los resultados del estudio SYNTAX4, a partir de la distribución en terciles de la puntación de igual nombre, diseñada para establecer la complejidad de la anatomía coronaria, parece claro que los ubicados en el tercil inferior (puntación SYNTAX < 23) son los mejores candidatos para el ICP, en estos la tasa acumulativa de acontecimientos adversos comparados con la cirugía es de un 13,5 vs. 14,4 %; p=0.71.
En nuestro estudio no se incluyeron pacientes con enfermedad de tres vasos asociada a enfermedad del TCI, y fue reducido el número de pacientes con enfermedad de tres vasos, lesiones en bifurcación y oclusiones totales crónicas, al compararlo con los informes de otros autores7,8; por lo que se trataron pacientes con anatomía coronaria de menor complejidad, dentro del amplio espectro de la EMV, y con un perfil clínico más favorable.
Una revisión sistemática de 22 estudios aleatorizados controlados, donde se comparó la cirugía de revascularización miocárdica con el ICP con balón o la implantación de stents convencionales, muestra que durante el primer año de seguimiento la necesidad de nueva revascularización coronaria después del ICP fue de 26,5 %9; en la presente serie esta variable se aproxima al 10 %, a pesar del reducido empleo de stents farmacoactivos, lo que evidencia que la selección de los pacientes en este contexto tiene una importancia capital para garantizar buenos resultados a largo plazo.
Resulta interesante destacar el amplio uso del acceso transradial en nuestro estudio, cuya ventaja principal radica en la reducción de las complicaciones vasculares y el sangrado. Los investigadores del estudio MORTAL10, detectaron una reducción del 50 % en la tasa de transfusiones y una reducción relativa de la mortalidad a los 30 días y al año, de 29 y 17 %, respectivamente (p=0.001), con el uso de la vía radial. En nuestro estudio no encontramos asociación entre la vía de acceso vascular y una menor ocurrencia de sucesos adversos, aunque el sangrado mayor no fue considerado entre nuestras variables, pues no se informó ningún caso.
La revascularización miocárdica completa ha sido tradicionalmente asociada a mejores resultados clínicos a largo plazo después del ICP o la cirugía de baipás aorto-coronario. La revascularización incompleta luego del ICP es común y ocurre en 41-67 % de los pacientes con EMV4,11-13, lo que se corresponde con nuestros hallazgos. En el estudio SYNTAX la revascularización anatómica completa fue lograda en el 56,7 % de los pacientes tratados con ICP; sin embargo, su beneficio pronóstico ha sido cuestionado a la luz de evidencias actuales13. El estudio COURAGE14 falló en demostrar un beneficio de la revascularización con el uso principalmente de stents metálicos no recubiertos, comparado con un tratamiento médico óptimo, a pesar de tratarse de una población de bajo riesgo con enfermedad arterial coronaria no compleja. El ICP fue solamente beneficioso en aquellos pacientes con isquemia sustancial demostrada a través de una prueba funcional incruenta. Y aquellos con enfermedad de tres vasos presentan un pronóstico peor que los que tienen enfermedad de uno o dos vasos15; de hecho, en esta investigación constituyó la única variable predictora independiente de MACE durante el seguimiento. La intervención sobre tres vasos implica el empleo de un mayor número de endoprótesis coronarias, lo que incrementa el riesgo de reestenosis16,17 probablemente relacionado con una mayor área de superficie cubierta por los stents.
Conclusiones
El intervencionismo coronario percutáneo multiarterial, en casos adecuadamente seleccionados, obtuvo buenos resultados durante el primer año de seguimiento. El acertado trabajo en equipo en la toma de decisiones y la adecuada selección de los pacientes fueron factores que favorecieron estos resultados. La enfermedad de tres vasos se asoció, de forma independiente, a la ocurrencia de MACE durante el seguimiento.
Referencias bibliográficas
Ministerio de Salud Pública. Anuario Estadístico de Salud 2012. La Habana: Dirección Nacional de Registros Médicos y Estadísticas; 2013.
Serruys PW, Unger F, Sousa JE, Jatene A, Bonnier HJ, Schonberger JP, et al. Comparison of coronary-artery bypass surgery and stenting for the treatment of multivessel disease. N Engl J Med. 2001;344(15):1117-24.
Levine NG, Bates RE, Blankenship CJ, Bailey SR, Bittl JA, Cercek B, et al. 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention. A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Society for Cardiovascular Angiography and Interventions. J Am Coll Cardiol. 2011;58(24):e44-122.
Serruys PW, Morice MC, Kappetein P, Colombo A, Holmes DR, Mack MJ, et al. Percutaneous coronary intervention versus coronary-artery bypass grafting for severe coronary artery disease. N Engl J Med. 2009;360(10):961-72.
Cassinelli Arana M. Cirugía de revascularización o intervencionismo en lesiones de tronco de la arteria coronaria izquierda: Un debate en curso. CorSalud [Internet]. 2012 [citado 21 Oct 2013];4(4):228-31. Disponible en: http://bvs.sld.cu/revistas/cors/pdf/2012/v4n4a12/es/cabg-icp.pdf
Serruys P, Garg S. Intervencionismo coronario percutáneo para todos los pacientes con enfermedad coronaria compleja: enfermedad de tres vasos o del tronco izquierdo. ¿Verdadero? ¿Falso? ¿No se sabe? Rev Esp Cardiol. 2009;62(7):719-25.
Daemen J, Boersma E, Flather M, Booth J, Stables R, Rodriguez A, et al. Long-term safety and efficacy of percutaneous coronary intervention with stenting and coronary artery bypass surgery for multivessel coronary artery disease: a meta-analysis with 5-year patient-level data from the ARTS, ERACI-II, MASS-II, and SoS trials. Circulation. 2008;118(11):1146-54.
Hlatky MA, Boothroyd DB, Bravata DM, Boersma E, Booth J, Brooks MM, et al. Coronary artery bypass surgery compared with percutaneous coronary interventions for multivessel disease: a collaborative analysis of individual patient data from ten randomised trials. Lancet. 2009;373(9670):1190-7.
Bravata DM, Gienger AL, McDonald KM, Sundaram V, Perez MV, Varghese R, et al. Systematic review: the comparative effectiveness of percutaneous coronary interventions and coronary artery bypass graft surgery. Ann Intern Med. 2007;147(10):703-16.
Chase AJ, Fretz EB, Warburton WP, Klinke WP, Carere RG, Pi D, et al. The association of arterial access site at angioplasty with transfusion and mortality: the MORTAL study (Mortality benefit Of Reduced Transfusion After PCI via the arm or Leg). Heart. 2008;94(8):1019-25.
Hannan E, Racz M, Holmes DR, King SB, Walford G, Ambrose JA, et al. Impact of completeness of percutaneous coronary intervention revascularization on long-term outcomes in the stent era. Circulation. 2006;113(20):2406-12.
Hannan EL, Wu C, Walford G, Holmes DR, Jones RH, Sharma S, et al. Incomplete revascularization in the era of drug-eluting stents: impact on adverse outcomes. JACC Cardiovasc Interv. 2009;2(1):17-25.
Kim Y, Park DW, Lee JY, Kim WJ, Yun SC, Ahn JM, et al. Impact of angiographic complete revascularization after drug-eluting stent implantation or coronary artery bypass graft surgery for multivessel coronary artery disease. Circulation. 2011;123(21):2373-81.
Boden WE, O´Rourke RA, Teo KK, Hartigan DJ, Maron WJ, Kostuk WJ, et al. Optimal medical therapy with or without PCI for stable coronary disease. N Engl J Med. 2007;356(15):1503-16.
Lopes NH, Paulitsch FS, Gois AF, Pereira AC, Stolf NA, Dallan LO, et al. Impact of number of vessels disease on outcome of patients with stable coronary artery disease: 5-year follow-up of the Medical, Angioplasty, and bypass Surgery Study (MASS). Eur J Cardiothorac Surg. 2008;33(3):349-54.
Roy P, Okabe T, Pinto TL, Steinberg HD, Smith K, Torguson R, et al. Correlates of clinical restenosis following intracoronary implantation of drug-eluting stents. Am J Cardiol. 2007;100(6):965-9.
Rathore S, Terashima M, Katoh O, Matsuo H, Tanaka N, Kinoshita Y, et al. Predictors of angiographic restenosis after drug eluting stents in the coronary arteries: contemporary practice in real world patients. EuroIntervention. 2009;5(3):349-54.
Recibido: 14 de noviembre de 2013
Aceptado: 23 de enero de 2014
Subir