CorSalud 2014 Jul-Sep;6(3):271-274
CASO CLÍNICO
INFARTO AGUDO DE MIOCARDIO COMO PRIMERA MANIFESTACIÓN DE SÍNDROME ANTIFOSFOLÍPIDO
Dra. Esmeralda García Padillaa, Dr. Eder N. Flores Lópezb, Dr. David L. Aguilar de la Torrec, Dr. Luis C. Álvarez Torrecillac y Dr. Rogelio López Alférezd
______________
Facultad de Estudios Superiores Iztacala UNAM. Tlalnepantla, Estado de México.
Servicio de Medicina Interna. Hospital General de Cuautitlán ISEM "General Vicente Villada". Cuautitlán, Estado de México.
Servicio de Cardiología Intervencionista. Adscrito al Hospital General de Cuautitlán "General Vicente Villada". Cuautitlán, Estado de México.
Clínica Florida Satélite. Naucalpan, Estado de México.
Correspondencia: EN Flores López. Hospital "General Vicente Villada". Alfonso Reyes S/N, Santa María. Cuautitlán, CP 54820. Estado de México. Correo electrónico: dr.eder.natanael@msn.com
Resumen
El síndrome antifosfolípido es una enfermedad autoinmune caracterizada por la combinación de trombosis venosa y arterial, cuya forma de presentación es muy diversa. El infarto agudo de miocardio es una de sus presentaciones más inusuales. En este artículo se presenta un caso con este diagnóstico y trombo intracavitario, como forma de presentación del síndrome antifosfolípido.
Palabras clave: Síndrome antifosfolípido, Infarto agudo de miocardio, Trombo
Acute myocardial infarction as the first manifestation of antiphospholipid syndrome
Abstract
Antiphospholipid syndrome is an autoimmune disease characterized by the combination of venous and arterial thrombosis, whose presentation is very diverse. Acute myocardial infarction is one of the more unusual presentations. This article presents a case with this diagnosis and intracavitary thrombus as presentation form of antiphospholipid syndrome.
Key words: Antiphospholipid syndrome, Acute myocardial infarction, Thrombus
Introducción
El síndrome antifosfolípido (SAF) es una enfermedad autoinmune caracterizada por la combinación de trombosis venosa y arterial, y pérdidas fetales recurrentes, que se acompaña habitualmente de trombocitopenia y elevación de los anticuerpos antifosfolípidos1.
El infarto agudo de miocardio (IAM), como forma de presentación de dicho síndrome, es muy raro. Para poder determinar su existencia se cuenta con criterios clínicos y serológicos. Dentro de estos últimos se requiere la presencia de anticoagulante lúpico, anticardiolipinas IgG o IgM (títulos mayores a 40 GPL o MPL) o anti β2-glicoproteína-I (β2-GPI) IgG o IgM positivos (títulos mayores a percentil 99) en al menos 2 oportunidades, separadas por 12 semanas, según los criterios de Sapporo modificados2.
Los criterios diagnósticos de IAM, según la tercera definición universal de infarto3 son:
Detección de un aumento o descenso de los valores de biomarcadores cardíacos (preferiblemente troponinas), con al menos un valor por encima del percentil 99 del límite de referencia superior y con al menos uno de los siguientes:
- Síntomas de isquemia.
- Nuevos o supuestamente nuevos cambios significativos del segmento ST-T o nuevo bloqueo de rama izquierda del Haz de His.
- Aparición de ondas Q patológicas en el electrocardiograma.
- Pruebas por imagen de nueva pérdida de miocardio viable o nuevas anomalías regionales en el movimiento de la pared.
- Identificación de un trombo intracoronario en la angiografía o la autopsia.Muerte cardíaca con síntomas de isquemia miocárdica y supuestas nuevas alteraciones isquémicas en el electrocardiograma o nuevo bloqueo de rama izquierda del Haz de His, pero que se produjo antes de determinar biomarcadores cardíacos o antes de que aumentasen los valores de estos.
El síndrome antifosfolípido primario es observado en gran medida en las mujeres jóvenes, con una relación 3,5:1 respecto a los hombres, y la edad de la primera trombosis es entre 15 y 50 años. El IAM en presencia de SAF ocurre en pacientes jóvenes, con manifestaciones clínicas similares a la población general. En el proyecto Euro-fosfolípido, el IAM fue la forma de presentación del SAF en el 2,8 % de los pacientes4.
Caso clínico
Hombre de 25 años de edad, sin antecedentes de importancia, que acude a consulta con dolor precordial de intensidad 10/10 en reposo, que apareció durante la mañana, con descarga adrenérgica, y en el Servicio de Urgencias se le realizó un electrocardiograma, donde se encontró elevación del segmento ST en cara anterior extensa (V1-V6); además, se demostró una elevación enzimática de CPK total de 1600 U, y su fracción MB de 210 U, así como prueba rápida de troponina I, positiva.
Habían transcurrido 2 horas desde el inicio de los síntomas, por lo que se decide trasladar al Servicio de Cardiología Intervencionista para posible angioplastia primaria. En la coronariografía se encuentra imagen de trombo que ocupa parte de los segmentos proximal y medio de la arteria descendente anterior, con flujo TIMI III (Figura 1).
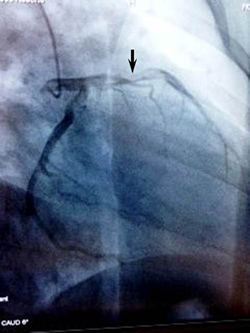
Figura 1. Cateterismo cardíaco que muestra la coronaria izquierda (oblicua anterior derecha con angulación caudal), con imagen de trombo en segmentos proximal y medio de la arteria descendente anterior, y flujo TIMI III.
Por el riesgo de fractura y embolismo del trombo, no se realiza ningún procedimiento intervencionista y se traslada el paciente a terapia intensiva, donde se realiza ecocardiograma que informa: acinesia de región apical, y de los tercios medio y distal del septum, y de las paredes anterior, inferior, posterior y lateral; además, trombo organizado en región apical de 22 x 22 mm (Figura 2).
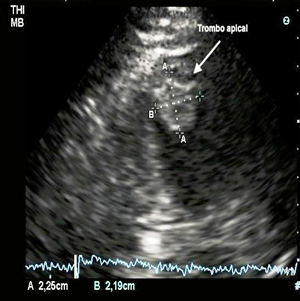
Figura 2. Imagen ecocardiográfica de trombo apical. Vista apical de 2 cámaras.
Las pruebas diagnósticas con determinación, por método de ELISA estandarizado, de anticuerpos anticardiolipinas tipo IgG (63 GPL, valor normal: 0-18 GPL) e IgM (126 MPL, valor normal: 0-18 MPL), presentaron niveles elevados.
El anticoagulante lúpico resultó positivo en 3 ocasiones mediante la prueba de tiempo de veneno de serpiente de Russell. Y, finalmente, se estableció el diagnóstico de SAF al encontrar además niveles de glucoproteína B2 IgG con 36.1 U/ml y de IgM de 114 U/ml, también realizados por método de ELISA estandarizado.
Una vez diagnosticado el síndrome antifosfolípido primario, se agregó anticoagulación al tratamiento antiagregante y se continuó con el resto de los fármacos antiisquémicos. Finalmente se trasladó al paciente al Servicio de Cirugía Cardiotorácica donde evolucionó favorablemente, sin necesidad de cirugía, pues no hubo complicaciones embólicas.
Comentario
En la serie de Davies y Hunt5, de más de 800 pacientes con SAF, menos del 1 % presentó IAM; y el análisis de 59 pacientes con SAF (27 primario y 32 secundario a lupus eritematoso sistémico), realizado por Miranda et al.6, probó que la trombosis arterial es más prevalente en el SAF primario; pero en esa serie no hubo ningún caso con afectación coronaria.
Los posibles mecanismos de trombosis en el SAF incluyen efectos de los anticuerpos sobre las membranas de las plaquetas, células endoteliales y componentes de la coagulación, como la protrombina y las proteínas C y S, que favorecen la agregación plaquetaria y la formación de coágulos1.
Se pueden plantear tres formas en las que los anticuerpos antifosfolípidos se pueden relacionar con la enfermedad coronaria. La primera, por producción de trombosis en arterias coronarias normales, como es el caso de nuestro paciente; la segunda, por la eventual asociación de los anticuerpos con ateroesclerosis acelerada; y la última, por la inducción transitoria de anticuerpos secundario a la necrosis celular que ocurre en el IAM7.
En nuestro caso no se realizó ningún procedimiento intervencionista por el amplio riesgo de fractura y embolismo del trombo, además de la presencia de un flujo anterógrado TIMI III. No obstante, independientemente al éxito del tratamiento en este paciente en particular, es importante señalar que en este tipo de casos está indicado el uso de los inhibidores de la glicoproteína IIb/IIIa8 y, de ser posible, un stent recubierto para evitar la protrusión del material trombótico a través de sus celdas9.
Referencias bibliográficas
Prashanth P, Mukhaini M, Riyami A. A rare presentation of primary antiphospholipid syndrome. Oman Med J. 2009;24(4):300-2.
Miyakis S, Lockshin MD, Atsumi T, Branch DW, Brey RL, Cervera R, et al. International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). J Thromb Haemost. 2006;4(2):295-306.
Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD, et al. Third universal definition of myocardial infarction. Nat Rev Cardiol. 2012;9(11):620-33.
Cervera R, Boffa MC, Khamashta MA, Hughes GR. The Euro-Phospholipid project: epidemiology of the antiphospholipid syndrome in Europe. Lupus. 2009;18(10):889-93.
Davies JO, Hunt BJ. Myocardial infarction in young patients without coronary atherosclerosis: assume primary antiphospholipid syndrome until proved otherwise. Int J Clin Pract. 2007;61(3):379-84.
Miranda CH, Gali LG, Marin-Neto JA, Louzada-Júnior P, Pazin-Filho A. Coronary thrombosis as the first complication of antiphospholipid syndrome. Arq Bras Cardiol. 2012;98(4):66-9.
Jurado OM, Durán J, Martínez A, Castellón JM, Gutiérrez MA. Acute myocardial infarction in a man without coronary atheromatosis and antiphospholipid syndrome: report of one case. Rev Med Chil. 2009;137(11):1478-81.
Kushner FG, Hand M, Smith SC, King SB, Anderson JL, Antman EM, et al. 2009 focused updates: ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction (updating the 2004 guideline and 2007 focused update) and ACC/AHA/SCAI guidelines on percutaneous coronary intervention (updating the 2005 guideline and 2007 focused update) a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2009;54(23):2205-41.
Romaguera R, Gómez-Hospital JA, Sánchez-Elvira G, Gómez-Lara J, Ferreiro JL, Roura G, et al. MGuard mesh-covered stent for treatment of ST-segment elevation myocardial infarction with high thrombus burden despite manual aspiration. J Interv Cardiol. 2013 Feb;26(1):1-7.
Recibido: 2 de febrero de 2014
Aceptado: 10 de abril de 2014
Subir