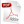CorSalud 2014 Ene-Mar;6(1):25-35
ARTÍCULO ORIGINAL
FACTORES ASOCIADOS A LA PREHIPERTENSIÓN ARTERIAL EN JÓVENES DE 20 A 25 AÑOS DE EDAD
Dr. Samuel I. Merino Barreraa*, MSc. Dr. Guillermo A. Pérez Fernándezb, MSc. Dra. Merlin Garí Llanesc, Dra. Vielka González Ferrerd, MSc. Beyda González Camachod, Dr. Francisco L. Moreno-Martínezd y Dr. Juan José Flores Molinaa
______________
Hospital Militar Central. San Salvador, El Salvador.
Hospital Universitario "Dr. Celestino Hernández Robau". Villa Clara, Cuba.
Hospital Pediátrico "José Luis Miranda". Villa Clara, Cuba.
Cardiocentro "Ernesto Che Guevara". Villa Clara, Cuba.
* Graduado de la Escuela Latinoamericana de Medicina en Villa Clara, Cuba.
Correspondencia: SI. Merino Barrera. Hospital Militar Central. Av. Bernal y Blvd. Universitario. Residencial San Luis, CP 1101. San Salvador, El Salvador. Correo electrónico: isaac-merino@hotmail.es
Resumen
Introducción: La hipertensión arterial constituye un importante problema de salud a nivel mundial. La prehipertensión es una categoría que se ha estudiado poco en los jóvenes. Objetivo: Determinar los factores asociados a la prehipertensión arterial en jóvenes entre 20 a 25 años de edad. Método: Se realizó un estudio descriptivo y transversal a un universo constituido por 257 estudiantes de segundo año de medicina. Por muestreo aleatorio simple se escogieron 134 jóvenes entre 20 a 25 años de edad, correspondientes al curso académico 2009-2010. Resultados: Se observó una prevalencia de prehipertensión arterial de 27,6 %. Los del sexo masculino (51,5 %) y de color de piel blanca (59,7 %) fueron los más afectados. El ambiente familiar, el antecedente personal de bajo peso al nacer (OR=2,3; p=0.179) y la edad gestacional menor de 37 semanas (OR=2,5; p=0.187) no influyeron en la posibilidad de presentar cifras prehipertensivas en los jóvenes de esta muestra. Conclusiones: El índice de masa corporal elevado (OR=34,1; p<0.001), los antecedentes familiares de hipertensión arterial (OR=12; p<0.01) y la obesidad familiar (X2=11,19; p=0.001), fueron los factores más fuertemente asociados a la prehipertensión arterial en estos jóvenes.
Palabras clave: Hipertensión arterial, Prehipertensión, Adultos jóvenes, Factores de riesgo
Factors associated with prehypertension in young adults between 20 and 25 years of age
Abstract
Introduction: Hypertension is a major health problem worldwide. Prehypertension is a category that has been little studied in young adults. Objective: To determine the factors associated with prehypertension in young adults
between 20-25 years of age. Method: A descriptive cross-sectional study was conducted in a universe consisting of 257 second-year medical students. A total of 134 young adults, between 20-25 years of age, were selected by simple random sampling in the academic year 2009-2010. Results:The prevalence of prehypertension was 27.6 %. Males (51.5 %) and white skin subjects (59.7 %) were the most affected. Home environment, a personal history of low birth weight (OR=2.3; p=0.179) and gestational age less than 37 weeks (OR=2.5; p=0.187) did not influence the possibility of having prehipertensives figures in the subjects of this sample. Conclusions: The high body mass index (OR=34.1; p<0.001), family history of hyper-tension (OR=12, p<0.01) and family obesity (X2=11.19, p=0.001) were the factors most strongly associated with prehypertension in these young people.
Key words: Hypertension, Prehypertension, Young adults, Risk factors
Introducción
Según informes de la Organización Mundial de la Salud1, las enfermedades crónicas no transmisibles constituyen la mayor causa de muerte en el mundo. En este sentido, hay pronósticos que afirman que entre los años 2010 y 2020 habrá un incremento de hasta el 15 % en el número de muertes por estas causas, aproximadamente 44 millones de personas. Contrario a la opinión popular, muchos de los fallecimientos por estas enfermedades están ocurriendo en países pobres y en vías de desarrollo2.
La hipertensión arterial (HTA) ocupa un lugar muy importante que por sí sola ha provocado más de 7 millones de muertes en el mundo, solamente en el año 20102,3; de ahí que se haya convertido en un serio problema de salud en todas las latitudes, no solo por su prevalencia, que afecta hasta un tercio de la población mundial1, sino por ser un factor de riesgo directamente relacionado con afecciones de otros sistemas que pueden causar cardiopatía isquémica, insuficiencia cardíaca, enfermedad cerebrovascular e insuficiencia renal crónica, entre otras3-5.
En el año 1980 se estimaba que existían 600 millones de personas hipertensas en el mundo, pero esta cifra se elevó dramáticamente en el año 2008, hasta alcanzar 1 billón4. Es llamativa la prevalencia que presenta en determinadas regiones africanas (46 %), pero igualmente afecta al 30 % de los estadounidenses5, a 40 millones de japoneses6, y en países europeos, como España, afecta al 30 % de la población7.
Muchos países de Latinoamérica se encuentran actualmente en una etapa de transición epidemiológica, debido a diferentes circunstancias, con un incremento en la prevalencia de HTA. Centroamérica no escapa a esta realidad y en países, como Costa Rica la enfermedad hipertensiva presenta una prevalencia de 36,7 % en ambos sexos; Guatemala, 32,3 %; Nicaragua, 34,3 % y El Salvador, 31,9 %1.
La prevalencia de pacientes hipertensos diagnosticados por el Sistema de Atención Primaria en Cuba en el año 2005 fue entre 28-32 % de la población total, o sea, alrededor de dos millones de cubanos8, y la tasa de prevalencia estimada podría ser de 202,7 por cada 1.000 habitantes para el año 2010. No obstante, para edades comprendidas entre los 20-24 años representó una tasa del 88,9 por 1.000 habitantes8.
La provincia de Villa Clara, que ocupa el quinto lugar del país en cuanto a prevalencia de esta enfermedad, presentó una tasa de 217,3 por cada 1.000 habitantes9.
En el séptimo informe de HTA10 apareció el concepto de prehipertensión arterial (preHTA), y desde su definición, numerosos son los estudios que han evaluado su papel real en el desarrollo de la propia HTA, y su influencia en la enfermedad cardiovascular.
La prevalencia de preHTA en EEUU se estima en un 28 % (mujeres 23 %, hombres 40 %), lo que representa alrededor de 70 millones de individuos en ese país y es más frecuente en los menores de 60 años que en los de mayor edad (34 vs. 24 %), donde es más frecuente la HTA11.
El estudio de poblaciones jóvenes en la búsqueda de los factores asociados con la preHTA, permite la detección temprana y da la posibilidad de implementar conductas preventivas precoces. Al clasificarlos dentro de esta categoría se resalta el mayor riesgo y la consecuente posibilidad de desarrollar HTA (en el orden del 10 % al año); además se ha demostrado que el riesgo de desarrollar un síndrome coronario o cerebrovascular, es el doble en los pacientes con una presión arterial (PA) sistólica de 135 mmHg comparado con aquellos con cifras de 115 mmHg. Es por ello que se deben identificar a los que presentan estas cifras, las que anteriormente eran consideradas banales, pero que tienen demostradas implicaciones futuras5,12,13.
En resumen, se podría decir que al lograr desenmascarar la enfermedad hipertensiva desde sus primeras etapas, como son los estados prehipertensivos y sus factores asociados, se podría actuar en un estado prepatogénico para retrasar su aparición, probablemente en años, y se evitaría la presencia de un importante factor de riesgo para otras enfermedades más discapacitantes y mortales3.
El objetivo de esta investigación fue determinar la prevalencia de preHTA y sus factores asociados en jóvenes entre 20 y 25 años de edad.
Método
Se realizó un estudio descriptivo y transversal en un universo constituido por 257 estudiantes de segundo año de la carrera de Medicina (curso académico 2009-2010), de la Universidad de Ciencias Médicas “Dr. Serafín Ruíz de Zárate Ruíz” de Villa Clara, Cuba.
Muestreo
Inicialmente se realizó un muestreo por conglomerado al azar entre los 9 grupos del segundo año de la carrera de Medicina, donde de manera proporcional se escogieron 5 grupos (N=257). Posteriormente, se escogieron 134 jóvenes entre 20 y 25 años por muestreo aleatorio simple.
Previo consentimiento de los estudiantes se procedió a la realización de tres tomas de la PA. De acuerdo a los criterios establecidos en el séptimo informe10 fueron definidas dos categorías: normotensión (<120 y <80mmHg) y preHTA (entre 120 y 140 mmHg y entre 80 y 90 mmHg). A cada uno se le aplicó un cuestionario epidemiológico en aras de determinar los factores asociados a la preHTA, y se obtuvieron las medidas antropométricas correspondientes al peso y la talla, para determinar el índice de masa corporal (IMC), según la fórmula de peso en kilogramos entre el cuadrado de la talla en metros.
Medición de la PA
Previa explicación del procedimiento, tras un reposo de 15 minutos, y con la aseveración de que el alumno no había comido, fumado o realizado ejercicio al menos 30 minutos antes de la toma, se sentó en una silla firme con respaldo y con el brazo derecho descubierto apoyado sobre una mesa, flexionado a la altura del corazón se procedió a realizar la medición. Se utilizó un esfigmomanómetro aneroide (previamente calibrado) con manguito inflable que cubrió las dos terceras partes del largo y la circunferencia del brazo. El manguito se infló 20 mmHg por encima de haber desaparecido el primer ruido de Korotkoff y se desinfló lentamente. Se consideró la presión sistólica cuando reapareció el latido arterial y la diastólica cuando desaparecía nuevamente.
Definición de variables
PreHTA: Sujetos cuyos valores de PA sistólica fueran iguales o superiores a 120 e inferiores a 140 mmHg, y que además, presentaran PA diastólica entre 80 y 90 mmHg10.
HTA: Presencia de cifras de PA sistólica/diastólica mayores o iguales a 140/90 mmHg en 3 o más ocasiones10.
Ambiente familiar (bueno, regular y malo): En dependencia de la percepción individual del ambiente familiar en cuanto a riñas y conflictos entre los miembros de la familia.
Peso al nacer: Normal ≥ 2.500 y bajo peso < 2.500 gramos.
Edad gestacional al nacimiento: A término ≥ 37 semanas y pretérmino < 37.
Procesamiento de la información
Se trabajó con variables cuantitativas y cualitativas, las primeras se resumieron a través de números absolutos y porcentajes, se analizaron los factores asociados a la preHTA, primero de manera univariada por medio del cálculo del índice de probabilidades (OR - Odds Ratio, en su idioma original), con intervalos de confianza de 95 %, si estos incluían a la unidad no se consideraban riesgo; se recalculó además el riesgo por medio del método de Mantel-Haenszel en el caso de existir variables con cierto grado de confusión; luego se realizó un análisis multivariado por medio de la regresión logística simple para determinar los factores que se asociaban con el hecho de presentar cifras prehipertensivas. El modelo se evaluó por medio de la significación asociada al Chi cuadrado de la prueba de Hosmer y Lemeshow, si esta era mayor que 0.05 no se rechazaba la hipótesis nula de que el modelo se ajustaba a los datos.
Consideraciones éticas
El estudio fue aprobado por los comités de ética del hospital y de la universidad. Se respetaron los principios éticos de la investigación, el respeto por las personas, la autonomía y la autodeterminación de los estudiantes. Todos firmaron el modelo de consentimiento informado.
Resultados
De los 134 estudiantes de la muestra, el 27,6 % (37 jóvenes) presentó cifras consideradas en el rango de la preHTA. El resto, mostró valores de PA dentro de los parámetros normales.
De forma general, predominaron los sujetos del sexo masculino (51,5 %) y aquellos con color de la piel blanca (59,7 %). Entre los 37 jóvenes prehipertensos, el 62,2 % pertenecía al sexo masculino y el 56,8 % eran blancos (Tabla 1). Además, predominaron las féminas (52,6 %) y el color blanco de la piel (60,8 %).
Tabla 1. Distribución de sujetos prehipertensos, según sexo y color de la piel.
Entre los estudiantes normotensos, en ambas variables no se presentaron diferencias estadísticamente significativas (p>0.05).
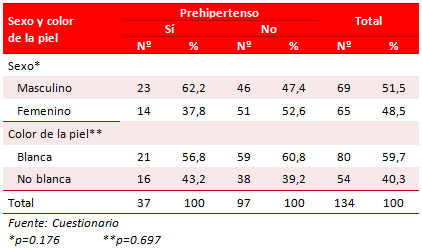
El 91,0 % de los jóvenes incluidos en el estudio consideró que su ambiente familiar era bueno (Tabla 2), resultado similar se encontró al dividirlos entre prehipertensos (91,9 %) o no (90,7 %).
Tabla 2. Distribución de sujetos prehipertensos, según su ambiente familiar y sus antecedentes personales.
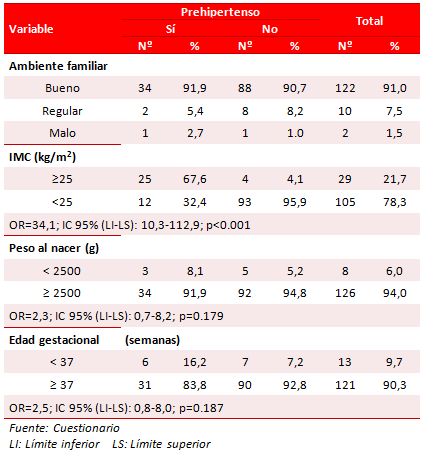
Entre los que se diagnosticó preHTA predominaron aquellos con un IMC ≥ 25 (67,6 %), un peso al nacer ≥ 2500 gramos (91,9 %) y una edad gestacional ≥ 37 semanas (83,8 %). En consecuencia, la probabilidad de presentar cifras prehipertensivas fue mucho mayor para los que presentaron un IMC ≥ 25 (OR=4,1), y no tuvo relación con la prematuridad o el bajo peso al nacer, con intervalos de confianza para los respectivos OR que incluían la unidad (Gráfico 1).
Gráfico 1. Odds ratio para prehipertensión, según antecedentes personales.
El 70,3 % de los jóvenes prehipertensos presentaron antecedentes familiares de HTA y el 56,8 %, de obesidad; sin embargo, los antecedentes de cardiopatía (16,2 %) y diabetes (13,5 %) no fueron representativos (Tabla 3 y Gráfico 2), y no constituyeron riesgo importante de padecer preHTA. La HTA y la obesidad sí representaron riesgos significativos para presentar cifras prehipertensivas, con OR de 12 (4,9-29) y 5,2 (2,2-12,1), respectivamente.
Tabla 3. Distribución de sujetos prehipertensos, según sus antecedentes familiares.
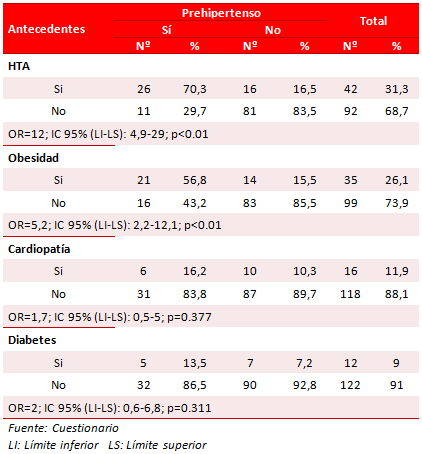
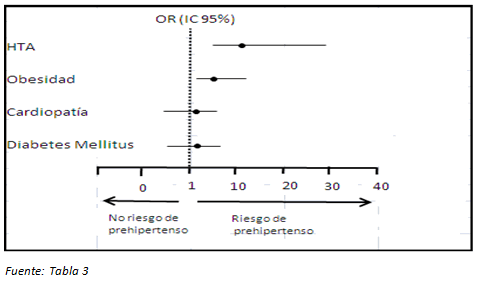
Gráfico 2. Odds ratio para prehipertensión, según antecedentes familiares.
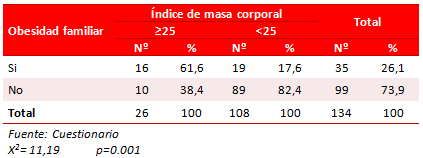
La obesidad familiar se relacionó con la posibilidad de presentar preHTA, pues el 56,8 % de los estudiantes presentaron este antecedente; sin embargo, la obesidad presente en familiares de primer grado se comporta como una variable confusora, ya que se relacionó también con el IMC de los jóvenes, al observarse que el 61,6 % de los que presentaron IMC ≥ 25 tenían, a la vez, familiares obesos (Tabla 4).
Tabla 4. Distribución de sujetos, según IMC y obesidad familiar.
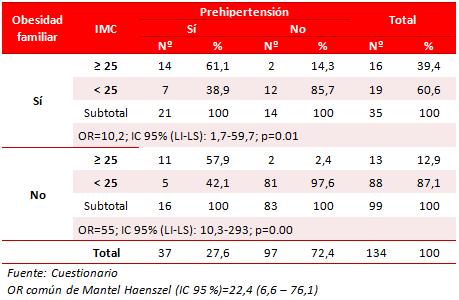
Esta relación con la preHTA y el IMC de los jóvenes podría modificar el riesgo real de ser prehipertenso. Para lograr determinar la influencia clara de esta variable se decidió ajustar el riesgo y controlarla a partir del estadígrafo de Mantel Haenszel (Tabla 5), también se logró determinar que, al estratificar la variable obesidad familiar, la asociación entre IMC y preHTA fue altamente significativa, al obtenerse un OR común de Mantel Haenszel de 22,4; con un intervalo de confianza del 95 % (6,6 a 76,1). Sin embargo, el OR calculado previamente (Tabla 2) mostró que el IMC sin estratificar era de 34,1; y descendió en 12 unidades luego de su estratificación (Tabla 5), por lo que la obesidad familiar se comportó como un confusor positivo, ya que al no analizarlo incrementaba el riesgo y a la vez, permitió determinar que existía interacción entre la obesidad familiar y el IMC de los jóvenes.
Tabla 5. Distribución de sujetos según prehipertensión e IMC, tras ajuste de obesidad familiar.
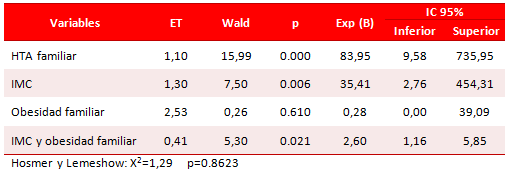
La tabla 6 muestra las variables que influyen de manera significativa en la preHTA, según el modelo saturado que incluye la interacción entre IMC y obesidad familiar. La HTA familiar presentó un OR de 83,95 y el IMC, OR de 35,41. La obesidad familiar por sí sola no representó un riesgo, según este modelo; y la interacción entre estas dos últimas variables (IMC ≥ 25 y antecedente de obesidad familiar) tuvo una oportunidad de riesgo de 2,6 respecto a los que tenían IMC < de 25 y carecían de antecedentes de obesidad familiar.
Tabla 6. Regresión logística.
Discusión
A partir de la introducción del concepto de preHTA, sus características se han investigado en muchas latitudes con el fin de determinar la cantidad de pacientes que están incluidos dentro de esta nueva categoría. En este sentido, un estudio Japonés14 investigó a 12.000 pacientes, de ambos sexos y encontraron una prevalencia de preHTA de 34,3 %. En Taiwán y Corea se demostraron resultados similares (31,6 y 34%, respectivamente)15,16; sin embargo, en una investigación realizada por internacionalistas cubanos en el estado de Táchira en Venezuela observaron una cifra levemente inferior (29,6 %)8, resultado cercano a los encontrados en este trabajo (27,6 %).
Sin duda alguna, la relevancia de la preHTA radica en que esta es un estado previo a un mal todavía peor como lo es la HTA; además, en relación a los normotensos, presentan un riesgo cardiovascular superior, como se demostró en una cohorte del sup Heart Study11, donde se siguieron a 2.629 pacientes con preHTA durante 12 años y observaron que las cifras de PA aumentaron, de forma independiente, el riesgo cardiovascular en 1,8 veces, y en 3,7 y 2,1 veces al asociarse con la diabetes mellitus o el estado de tolerancia a la glucosa alterada.
Liszka et al.17estudiaron una cohorte de 8.986 pacientes con preHTA que siguieron durante 18 años, con el objetivo de evaluar el riesgo de aparición de sucesos cardiovasculares (definidos como la ocurrencia de infarto miocárdico, enfermedad cerebrovascular e insuficiencia cardíaca), y demostraron que estas cifras de PA se asociaron de manera independiente a un aumento en 1,32 veces de sucesos cardiovasculares, luego del ajuste con otras variables, incluidos otros factores de riesgo.
Por otra parte, se ha observado que la preHTA tiende a progresar hacia la HTA, y en este sentido el estudio Framingham18 observó que con cifras en el rango de 120-129/80-84mmHg, la preHTA progresó en 4 años hacia la HTA en el 17,6 % de los individuos entre 30 a 64 años, y en el 25,5 % en aquellos mayores de 65; sin embargo, en el grupo con PA de 130-139/85-89 la progresión hacia la HTA fue de 37,3 y 49,5 % en menores y mayores de 65 años, respectivamente.
Comparados con los adultos normotensos, se conoce que los prehipertensos también presentan una prevalencia superior de determinados factores de riesgo17. La mayoría de los estudios coinciden en que el sexo masculino constituye un factor de riesgo para presentar preHTA. Ganguly et al.12 encontraron que incrementaba el riesgo en 2,3 veces; un estudio israelí19 observó cifras prehipertensivas en el 50,6 % de los hombres y el 35,9 % de las mujeres; Ferguson et al.20, en Jamaica (n=1.972), informaron 35 % de preHTA en la población masculina, al igual que Toprak et al.21.
Entre los mecanismos que explican este fenómeno están los relacionados con las conocidas diferencias hormonales y una mayor prevalencia de factores de riesgo en el hombre22; no obstante, se observan ciertos cambios en la mujer contemporánea, debido al estrés de la vida moderna, su mayor inclusión en profesiones estresantes y porque además, están adoptando hábitos tóxicos poco saludables, como fumar y aumento del consumo de bebidas alcohólicas, situaciones consideradas hace algunos años como exclusivas del sexo masculino23. Todo esto tiene sus repercusiones e implica un aumento en la prevalencia de mujeres con preHTA o HTA, tal como fue demostrado por Li et al.24 en China, donde observaron que la proporción de preHTA entre hombres y mujeres fue prácticamente similar.
Se admite que el estrés está relacionado con el aumento de las cifras de PA en individuos sanos, por lo que se considera un factor de riesgo para el desarrollo de preHTA, aunque la complejidad y la falta de medidas para evaluarlo, unidas al hecho de que no todas las personas reaccionan ante él de igual manera, han convertido en limitadas todas las herramientas25. Sin embargo, parece claro que los estados de tensión psíquicas ante diferentes situaciones laborales, sociales y familiares, constituyen la fuente de gran número de enfermedades, incluida la HTA26-29.
Existe una estrecha relación entre el aumento de peso y el incremento de las cifras de PA. Según datos del estudio Framingham18, la obesidad justifica el 78 y el 65 % de la HTA esencial en hombres y mujeres, respectivamente. El nexo entre la obesidad y otros factores de riesgo cardiovascular, es la resistencia insulínica, que también ha sido constatada en pacientes con preHTA30. Las personas con sobrepeso u obesas presentan hiperinsulinemia e insulinorresistencia, y entre sus mecanismos de producción (además de los relacionados con el receptor de insulina) están la hiperleptinemia, la hipercortisolemia, la alteración vascular, la hiperreactividad del sistema nervioso simpático y del sistema renina-angiotensina y la actividad del péptido natriurético, todos los cuales explican el aumento progresivo de las cifras de PA en el sujeto con elevación del IMC30-34.
Un estudio japonés14 encontró que el IMC ≥25 fue el determinante más fuertemente relacionado con la probabilidad de padecer preHTA, por otra parte, Grotto et al.19 demostraron que el IMC fue un fuerte predictor de preHTA en más de 36.000 jóvenes israelíes, con un ascenso de las cifras de PA por cada kg/m2 de peso adquirido. Ganguly et al.12 lograron demostrar que el IMC ≥ 25 representó un riesgo de padecer preHTA de 2,25 veces superior comparado con aquellos con un IMC menor.
En este trabajo se encontró que la mayoría de los jóvenes prehipertensos (67,6 %) tenían un IMC ≥25, y al analizarse a través de un modelo de regresión logística, representó un riesgo importante para presentar preHTA junto a los antecedentes familiares de HTA y la obesidad familiar.
La “programación fetal” describe un proceso durante el cual el ambiente intrauterino induce cambios que afectan al feto y generan un aumento de la susceptibilidad para determinadas enfermedades para el resto de la vida. Barker35 fue uno de los pioneros en esta teoría, ya que demostró dicha relación al observar que los pacientes con el antecedente de bajo peso al nacer tenían 5,2 mmHg de PA más alta comparada con aquellos que no presentaban este antecedente, lo que se asoció a una mayor probabilidad de enfermedad cardiovascular en la adultez. Algunos consideran que esta relación es más fuerte a medida que avanza la edad36-38, con mayor afectación del sexo masculino39. Por otro lado, se ha logrado demostrar a través de autopsias que existe una menor cantidad de nefronas en los pacientes con antecedente de bajo peso y que a la vez, presentan cifras elevadas de PA40. Del mismo modo, Tian et al.41, en China, reafirmaron la influencia del bajo peso al nacer sobre las cifras de PA, las cuales también se convierten en un potente predictor de diabetes mellitus tipo 2 cuando se asocia a obesidad abdominal. Por el contrario, hay estudios realizados en jóvenes donde se encontró que el 45,9 % de los que presentaban cifras prehipertensivas, ni el bajo peso al nacer, ni la edad gestacional al nacimiento, influyeron frente a la posibilidad de padecerla42. A pesar de las variaciones en los resultados de diferentes estudios, parece que el bajo peso al nacer y la poca edad gestacional al nacimiento influyens en la aparición de la enfermedad hipertensiva; sin embargo, en nuestro estudio no se logró demostrar esta relación, probablemente porque la casuística fue pequeña, aunque es necesario aclarar, que estos resultados pueden estar influenciados por las características de la Atención Prenatal en el marco del Programa de Atención Materno Infantil de Cuba, el cual ha obtenido importantes resultados en los últimos años en disminuir la cantidad de recién nacidos con bajo peso.
La historia familiar de HTA predice de forma significativa la afectación futura de los miembros de una misma familia. La fuerza de predicción depende además del sexo y la edad de la persona en riesgo, que es mayor mientras más familiares de primer grado la presenten. Los genes juegan un papel importante en la patogénesis de la enfermedad hipertensiva, aunque la identificación de genes específicos es todavía limitado; sin embargo, varios estudios43-45 han logrado relacionar algunos de ellos con la elevación progresiva de la PA. Por otra parte, una investigación realizada en gemelos australianos demostró que la heredabilidad para la PA sistólica fue de 19-56 %, y para la diastólica, 37-52 %46.
Un estudio que incluyó a 41 parejas de gemelos en el municipio Chambas, en Ciego de Ávila47, encontró una concordancia para padecer HTA de 38 % en los monocigóticos y 18 % en los dicigóticos, lo cual evidencia que mientras más genes se comparten es mayor la probabilidad de presentar elevaciones de la PA.
Existe una investigación en adolescentes, también realizado en Villa Clara48, que muestra resultados similares a los nuestros; donde se demostró que a) los antecedentes familiares de HTA estaban presentes en el 25,3 % de los adolescentes estudiados, b) la mayoría de los jóvenes con preHTA tenían antecedentes familiares de obesidad, c) relacionada, a la vez, con el incremento del IMC. Por lo que se deduce que el incremento del peso tiene influencias familiares debido a la interacción de los genes y al ambiente en el que estos individuos se desarrollan.
No cabe duda, de que la explicación a este fenómeno es multifactorial y se conjugan aspectos tanto genéticos como ambientales, por lo que no se debe dejar de lado la influencia de los malos hábitos alimenticios, debido al consumo excesivo de grasas y carbohidratos, además de la falta de ejercicios físicos que predisponen a la ganancia de peso y la subsiguiente llegada del sobrepeso y la obesidad49, condición esta que influye en la aparición de otras enfermedades crónicas, como la diabetes mellitus y la enfermedad hipertensiva50,51.
Conclusiones
Los factores a los que se asoció la preHTA en los jóvenes entre 20 a 25 años, fueron el IMC ≥25, el antecedente familiar de HTA y la obesidad familiar. El ambiente familiar, la edad gestacional y el bajo peso al nacer no se asociaron a la probabilidad de presentar preHTA.
Recomendaciones
Se recomienda realizar trabajos de tipo longitudinal con un mayor número de casos, en aras de determinar la evolución, el riesgo cardiovascular y la aparición de HTA futura.
Referencias bibliográficas
World Health Organization. Global status report on noncommunicable diseases 2010. Geneva: World Health Organization, 2011.
Alwan A, Maclean DR, Riley LM, d’Espaignet ET, Mathers CD, Stevens GA, et al. Monitoring and surveillance of chronic noncommunicable diseases: progress and capacity in high-burden countries. Lancet. 2010;376(9755):1861-8.
Kaplan NM, Opie LH. Controversies in hypertension. Lancet. 2006;367(9505):168-76.
Danaei G, Finucane MM, Lin JK, Singh GM, Paciorek CJ, Cowan MJ, et al. National, regional, and global trends in systolic blood pressure since 1980: systematic analysis of health examination surveys and epidemiological studies with 786 country-years and 5.4 million participants. Lancet. 2011; 377(9765):568-77.
Ostchega Y, Yoon SS, Hughes J, Louis T. Hypertension awareness, treatment, and control – continued disparities in adults: United States, 2005-2006. NCHS Data Brief. 2008;(3):1-8.
Ogihara T, Kikuchi K, Matsuoka H, Fujita T, Higaki J, Horiuchi M, et al. The Japanese Society of Hypertension Guidelines for the Management of Hypertension (JSH 2009). Hypertens Res. 2009;32(1):3-107.
Gabriel R, Alonso M, Segura A, Tormo MJ, Artigao LM, Banegas JR, et al. Prevalencia, distribución y variabilidad geográfica de los principales factores de riesgo cardiovascular en España. Análisis agrupado de datos individuales de estudios epidemiológicos poblacionales: estudio ERICE. Rev Esp Cardiol. 2008;61(10):1030-40.
Alfonzo JP, Pérez MD, Hernández MJ, García D. Hipertensión arterial en la atención primaria de salud. La Habana: Editorial Ciencias Médicas; 2009.
Ministerio de Salud Pública. Anuario estadístico de salud 2011. La Habana: MINSAP; 2011.
Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, et al. Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertension. 2003;42(6):1206-52.
Zhang Y, Lee ET, Devereux RB, Yeh J, Best LG, Fabsitz RR, et al. Prehypertension, Diabetes, and Cardiovascular Disease Risk in a Population-Based Sample: the Strong Heart Study. Hypertension. 2006;47(3):410-4.
Ganguly SS, Al-Shafaee MA, Bhargava K, Duttagupta KK. Prevalence of prehypertension and associated cardiovascular risk profiles among prediabetic Omani adults. BMC Public Health [Internet]. 2008 [citado 2012 May 10];8(108):[aprox. 7 p.] Disponible en: http://www.biomedcentral.com/1471-2458/8/108
Sipahi I, Tuzcu EM, Schoenhagen P, Wolski KE, Nicholls SJ, Balog C, et al. Effects of normal, pre-hypertensive, and hypertensive blood pressure levels on progression of coronary atherosclerosis. J Am Coll Cardiol. 2006;48(4):833-8.
Ishikawa Y, Ishikawa J, Ishikawa S, Kayaba K, Nakamura Y, Shimada K, et al: Prevalence and determinants of prehypertension in a Japanese general population: the Jichi Medical School Cohort Study. Hypertens Res. 2008;31(7):1323-30.
Tsai PS, Ke TL, Huang CJ, Tsai JC, Chen PL, Wang SY, et al. Prevalence and determinants of prehypertension status in the Taiwanese general population. J Hypertens. 2005;23(7):1355-60.
Choi KM, Park HS, Han JH, Lee JS, Lee J, Ryu OH, et al. Prevalence of prehypertension and hypertension in a Korean population: Korean National Health and Nutrition Survey 2001. J Hypertens. 2006;24(8):1515-21.
Liszka HA, Mainous AG, King DE, Everett CJ, Egan BM. Prehypertension and cardiovascular morbidity. Ann Fam Med. 2005;3(4):294-9.
Vasan R, Larson M, Leip E, Kannel W, Levy D. Assessment of frequency of progression to hypertension in non-hypertensive participants in the Framingham Heart Study: a cohort study. Lancet. 2001;358(9294):1682-6.
Grotto I, Grossman E, Huerta M, Sharabi Y. Prevalence of prehypertension and associated cardiovascular risk profiles among young Israeli adults. Hypertension. 2006;48(2):254-9.
Ferguson TS, Younger NO, Tulloch-Reid MK, Wright MB, Ward EM, Ashley DE, et al. Prevalence of prehypertension and its relationship to risk factors for cardiovascular disease in Jamaica: Analysis from a cross-sectional survey. BMC Cardiovasc Disord [Internet]. 2008 [citado 2012 May 19];8:20. Disponible en: http://www.biomedcentral.com/1471-2261/8/20
Toprak A, Wang H, Chen W, Paul T, Ruan L, Srinivasan S, et al. Prehypertension and black-white contrasts in cardiovascular risk in young adults: Bogalusa Heart Study. J Hypertens. 2009;27(2):243-50.
Bhatt DL, Steg PG, Ohman EM, Hirsch AT, Ikeda Y, Mas JL, et al. International prevalence, recognition, and treatment of cardiovascular risk factors in outpatients with atherothrombosis. JAMA.2006;295(2):180-9.
Ridker PM, Buring JE, Rifai N, Cook NR. Development and validation of improved algorithms for the assessment of global cardiovascular risk in women: The Reynolds Risk Score. JAMA. 2007;297(6):611-9.
Li L, Law C, Power C. Body mass index throughout the life-course and blood pressure in mid-adult life: a birth cohort study. J Hypertens. 2007;25(6):1215-23.
Figueroa-López C, Alcocer L, Ramos B. Factores de riesgo psicosociales asociados a los trastornos cardiovasculares en estudiantes universitarios. Anales de Psicología. 2011;27(3):739-44.
Clays E, Leynen F, De Bacquer D, Kornitzer M, Kittel F, Karasek R, et al. High job strain and ambulatory blood pressure in middle-aged men and women from the Belgian Job stress study. J Occup Environ Med. 2007;49(4):360-7.
Álvarez DM, Benavides JL, Bueno O, Cuadros VP, Echeverri DR, Gómez L, et al. Estudio comparativo del nivel de ansiedad, personalidad tipo A y factores de riesgo asociados a hipertensión arterial en pacientes hipertensos y no hipertensos. Archivos de Medicina (Col). 2006;13:51-67.
Flaa A, Eide IK, Kjeldsen SE, Rostrup M. Sympatho-adrenal stress reactivity is a predictor of future blood pressure: an 18-year follow-up study. Hypertension. 2008;52(2):336-41.
Grant C, Hobkirk A, Persons E, Hwang V, Danoff-Burg S. Cardiovascular reactivity to and recovery from stressful tasks following a mindfulness analog in college students with a family history of hypertension. J Altern Complement Med. 2013;19(4):341-6.
Hwu C, Liou T, Hsiao C, Lin M. Prehypertension is associated with insulin resistance. Q J Med. 2009;102(10):705-11.
Paulista MR, Stritzke J, Siewert U, Lieb W, Luchner A, Döring A, et al. Variation in Body Composition Determines Long-Term Blood Pressure Changes in Pre-Hypertension. The MONICA/KORA Cohort Study. J Am Coll Cardiol. 2010;56(1):65-76.
Zugasti A, Moreno B. Obesidad como factor de riesgo cardiovascular. Hipertensión. 2005;22(1):32-6.
Tirosh A, Afek A, Rudich A, Percik R, Gordon B, Ayalon N, et al. Progression of normotensive adolescents to hypertensive adults. A study of 26980 teenagers. Hypertension. 2010;56(2):203-9.
Silva DA, Petroski EL, Peres MA. Prehypertension and hypertension among adults in a metropolitan area in Southern Brazil: population-based study. Rev Saude Publica. 2012;46(6):988-98.
Barker DJ, Winter PD, Osmond C, Margetts B, Simmonds SJ. Weight in infancy and death from ischemic heart disease. Lancet. 1989;2(8663):577-80.
Gamborg M, Byberg L, Rasmussen F, Andersen PK, Baker JL, Bengtsson C, et al. Birth weight and systolic blood pressure in adolescence and adulthood: meta-regression analysis of sex- and age-specific results from 20 Nordic studies. Am J Epidemiol. 2007;166(6):634-45.
Chen W, Srinivasan SR, Berenson GS. Amplification of the association between birth weight and blood pressure with age: the Bogalusa Heart Study. J Hypertens. 2010;28(10):2046-52.
Davies AA, Smith GD, May MT, Ben-Shlomo Y. Association between birth weight and blood pressure is robust, amplifies with age, and may be underestimated. Hypertension. 2006;48(3):431-6.
Feldt K, Räikkönen K, Eriksson JG, Andersson S, Osmond C, Barker DJ, et al. Cardiovascular reactivity to psychological stressors in late adulthood is predicted by gestational age at birth. J Hum Hypertens. 2007;21(5):401-10.
Hoy WE, Hughson MD, Singh GR, Douglas-Denton R, Bertram JF. Reduced nephron number and glomerulomegaly in Australian Aborigines: A group at high risk for renal disease and hypertension. Kidney Int. 2006;70(1):104-10.
Tian JY, Cheng Q, Song XM, Li G , Jiang GX, Gu YY, et al. Birth weight and risk of type 2 diabetes, abdominal obesity and hypertension among Chinese adults. Eur J Endocrinol. 2006;155(4):601-7.
Keijzer-Veen MG, Finken MJ, Nauta J, Dekker FW, Hille ET, Frölich M, et al. Is blood pressure increased 19 years after intrauterine growth restriction and preterm birth? A prospective follow-up study in The Netherlands. Pediatrics. 2005;116(3):725-31.
Zhang M, Ardlie K, Wacholder S, Welch R, Chanock S, O’Brien TR. Genetic variations in CC chemokine receptors and hypertension. Am J Hypertens. 2006;19(1):67-72.
Delles C, McBride MW, Graham D, Padmanabhan S, Dominiczak AF. Genetics of hypertension: From experimental animals to humans. Biochim Biophys Acta. 2010;1802 (12):1299-308.
Xie G, Guo D, Li Y, Liang S, Wu Y. The impact of severity of hypertension on association of PGC-1alpha gene with blood pressure and risk of hypertension. BMC Cardiovasc Disord [Internet]. 2007 [citado 2012 May 22];7:33. Disponible en: http://www.biomedcentral.com/1471-2261/7/33
Hottenga JJ, Whitfield JB, de Geus EJ, Booms DI, Martin NG. Heritability and stability of resting blood pressure in Australia twins. Twin Res Hum Genet. 2006;9(2):205-9.
del Rio Y, Castillo D, Mayo RC. Contribución de los factores genéticos y ambientales en el desarrollo de la hipertensión arterial en estudios de gemelos en el municipio Chambas. Mediciego [Internet]. 2011 [citado 2012 May 10];17(1):[aprox. 9 p.] Disponible en: http://bvs.sld.cu/revistas/mciego/Vol17_01_%202011/articulos/t-10.html
Pérez GA. Estrés e hipertensión arterial. Resultados del proyecto “Hacia un pesquisaje en la adolescencia de HTA (PESESCAD-HTA)”. Med Gen. 2002;41:99-104.
Steyn NP, Nel JH, Parker WA, Ayah R, Mbithe D. Dietary, social, and environmental determinants of obesity in Kenyan women. Scand J Public Health. 2011;39(1):88-97.
Richardson LJ, Hussey JM, Strutz KL. Origins of disparities in cardiovascular disease: Birth weight, body mass index, and young adult systolic blood pressure in the National Longitudinal Study of Adolescent Health. Ann Epidemiol. 2011;21(8):598-607.
Esler M, Straznicky N, Eikelis N, Masuo K, Lambert G, Lambert E. Mechanisms of sympathetic activation in obesity-related hypertension. Hypertension.2006;48(5):787-96.
Recibido: 29 de junio de 2012
Modificado: 7 de febrero de 2013
Aceptado: 18 de abril de 2013
Subir