CorSalud 2012 Oct-Dic;4(4):278-286
ARTÍCULO BREVE
EL DESAFÍO MUNDIAL DE LA MUERTE SÚBITA CARDÍACA EN EL NUEVO MILENIO. RESUMEN DE UN ESTUDIO CUBANO
MSc.Dr. Luis A. Ochoa Montes1*, MSc.Dr. Ramón Miguélez Nodarse2**, Dr. Ernesto Vilches Izquierdo3** y Dra. Yanelis Pernas Sánchez4**
______________
Especialista de II Grado en Medicina Interna y Cardiología. Hospital Clínico-Quirúrgico "Hermanos Ameijeiras".
Especialista de II Grado en Medicina General Integral y Medicina Interna. Profesor Auxiliar. Centro de Cibernética Aplicada a la Medicina (CECAM) y Universidad de Ciencias Médicas de La Habana.
Especialista de I Grado en Medicina Interna. Hospital Universitario "Julio Trigo López".
Especialista de I Grado en Medicina Interna. Hospital Clínico-Quirúrgico "Hermanos Ameijeiras".
* Coordinador del Grupo Cubano para el Estudio de la Muerte Súbita Cardíaca (GEMSC). La Habana, Cuba
** Investigadores del GEMSC. La Habana, Cuba.
Correspondencia: LA Ochoa Montes. Hospital "Hermanos Ameijeiras". San Lázaro 710 e/ Belascoaín y Márquez González. Centro Habana. La Habana, Cuba. Correo electrónico: ochoam@infomed.sld.cu
Nota del Editor:
Este trabajo fue presentado en la Jornada de Cardiología desarrollada durante la "Convención Científica Calixto García 2012", que se celebró en La Habana los días 25 y 26 de enero de 2012. CorSalud publicó los resúmenes de los trabajos presentados; sin embargo, debido a la importancia que este tema representa, el Comité Organizador del evento y la revista acordaron publicar este de forma íntegra.
Resumen
Introducción y objetivo: La cardiopatía isquémica causa millones de muertes en el mundo y más del 50 % ocurre de forma súbita. El objetivo de esta investigación fue describir los aspectos epidemiológicos de la muerte súbita cardíaca en poblaciones de La Habana, Cuba. Método: Se realizó un estudio observacional descriptivo de las referidas muertes ocurridas por causas biológicas en un período de 15 años (1995-2009). La población estudiada fue de 210.000 habitantes. Resultados: El 9,6 % de los decesos por causas cardíacas fueron súbitos, y predominaron en pacientes de 75 y más años de edad (35,4 %). El 6,8 % aconteció en individuos con edades inferiores a 45 años, el 53,9 % de ellos eran hombres y 45,6 % tenían color blanco de piel. El 63,0 % de las paradas cardíacas se iniciaron fuera del ámbito hospitalario. El 54,4 % de los fallecidos súbitamente por causas cardíacas presentaba antecedentes de cardiopatía isquémica, el 42,0 % hipertensión arterial y el 68,5 % tenía lesiones ateroscleróticas coronarias. La muerte súbita cardíaca (54,2 %) y el infarto agudo de miocardio (31,2 %) fueron los diagnósticos presuntivos más frecuentes, y se confirmó un síndrome coronario agudo en el 36,3 % de los fallecidos. Conclusiones: Una de cada 10 muertes naturales cardíacas fueron súbitas, con predominio en hombres, color de la piel blanca, edades de 75 y más años, y ocurrencia prehospitalaria del suceso. Los antecedentes de cardiopatía isquémica, hipertensión arterial e hipertrofia ventricular izquierda fueron los factores de riesgo predominantes; así como el infarto agudo de miocardio y las arritmias cardíacas, las principales causas. En dos tercios de los fallecidos se identificaron lesiones ateroscleróticas coronarias.
Palabras clave: Muerte súbita cardíaca, Oclusión coronaria, Infarto del miocardio, Grado de riesgo, Aterosclerosis
Abstract
Introduction and Objective: Ischemic heart disease causes millions of deaths worldwide and over 50% occur suddenly. The aim of this study was to describe the epidemiology of sudden cardiac death in populations of Havana, Cuba. Method: An observational and descriptive study of the aforementioned deaths due to biological causes over a period of 15 years (1995-2009) was conducted. The population studied was 210,000. Results: 9.6% of deaths from cardiac causes were sudden, and it predominated in patients aged 75 and older (35.4%). 6.8% occurred in individuals aged under 45 years, 53.9% were male and 45.6% were white. 63.0% of cardiac arrests were initiated outside the hospital. 54.4% of those who die suddenly from cardiac causes had a history of ischemic heart disease, 42.0% presented hypertension and 68.5% had coronary atherosclerotic lesions. Sudden cardiac death (54.2%) and myocardial infarction (31.2%) were the most frequent presumptive diagnoses and an acute coronary syndrome was confirmed in 36.3% of the deceased. Conclusions: One of every 10 natural cardiac deaths was sudden, and male, white persons; aged 75 and over were predominant as well as a prehospital occurrence of the event . A history of ischemic heart disease, hypertension and left ventricular hypertrophy were the predominant risk factors, and the main causes were acute myocardial infarction and cardiac arrhythmias. Coronary atherosclerotic lesions were identified in two thirds of the dead.
Key words: Death, Sudden, Cardiac; Coronary occlusion; Myocardial infarction; Risk grade; Atherosclerosis
Introducción
Las enfermedades cardiovasculares constituyen la primera causa de muerte en todos y cada uno de los países donde las enfermedades infectocontagiosas han dejado de ser un verdadero azote para la humanidad1.
En 1990 murieron en el mundo 6,3 millones de personas por cardiopatía isquémica (CI)2. A lo largo del pasado siglo se observó una tendencia ascendente de las tasas de mortalidad por esta enfermedad hasta finales de los años sesenta en que empezaron a descender en EEUU3, y a lo largo de los setenta en el resto de los países industrializados de Europa y del resto del mundo4,5. Este descenso se relacionó con intervenciones comunitarias sobre los factores de riesgo y con las mejoras en las técnicas de diagnóstico y tratamiento de la enfermedad. En cambio, en los países de Europa del Este y los países en desarrollo se observa una tendencia creciente de la mortalidad por CI6-8.
Es posible que en el año 2020 esta enfermedad continúe siendo la primera causa de muerte en los países industrializados, y pase a ser la tercera en los que actualmente están en vías de desarrollo2. Más del 50 % de estas muertes se debe a una de las manifestaciones más dramáticas de la CI: la muerte súbita cardíaca (MSC). Además, más del 80 % de los casos de muerte súbita (MS) en adultos tiene un origen cardíaco. La mortalidad súbita por enfermedad cardiovascular representa la tercera causa de mortalidad en las sociedades avanzadas, sólo superada por las muertes cardiovasculares no súbitas y por el cáncer9.
Si consideramos la elevada incidencia que tiene el fenómeno en estos países, por cada minuto que transcurre la lectura de este trabajo acontece una parada cardíaca que no se recuperará. El dramatismo que le acompaña: la pérdida de un ser humano, en no pocas ocasiones de forma prematura, en sujetos aparentemente sanos, de forma inesperada debido a un trastorno del ritmo cardíaco, donde la muerte acontece como "un rayo en un cielo despejado", le dan una connotación amarga dado lo inestimable de estas pérdidas en el marco familiar, económico y social, y donde lamentablemente la opinión de expertos sobre el tema muestra puntos divergentes, que unido a la diferencia o ausencia de informes oficiales por las diferentes naciones hacen del tratamiento de esta problemática un gran desafío para las múltiples disciplinas de la medicina, que encaran a diario esta realidad10.
No pocos expertos en el tema consideran a la MSC como uno de los principales desafíos para la cardiología moderna en el siglo XXI11. El objetivo de esta investigación fue describir los aspectos epidemiológicos de la MSC en poblaciones de La Habana, Cuba, en un período de 15 años (1995-2009).
Método
Se estudiaron de forma consecutiva la totalidad de las paradas cardiorrespiratorias no recuperadas por causas cardíacas que evolucionaron a MS, ocurridas por causas biológicas en poblaciones de La Habana, Cuba, durante 15 años.
El estudio epidemiológico sobre las variables clínico-patológicas en el fallecido de MSC fue realizado en una población de 210.000 habitantes en la municipalidad de Arroyo Naranjo, la cual está conformada por 7 comunidades. Durante este período y de forma consecutiva se registraron 13.630 fallecidos de muerte natural, atribuibles a causas cardíacas, de los cuales 1.315 pacientes (9,6 %) cumplieron los criterios de MSC de la Organización Mundial de la Salud (OMS).
Se utilizó el Modelo de Recolección del Dato Primario (MRDP) del Grupo Cubano para el Estudio de la Muerte Súbita Cardíaca.
Resultados
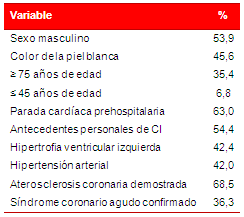
El 9,6 % de los decesos registrados por causas cardíacas fueron considerados súbitos, y predominaron en pacientes de 75 y más años de edad (35,4 %). El 6,8 % de los sucesos aconteció en individuos en edades inferiores a 45 años. El sexo masculino (53,9 %) y el color de piel blanca (45,6 %) resultaron más afectados. El 63,0 % de las paradas cardíacas se iniciaron fuera del ámbito hospitalario, casi siempre en el domicilio de la víctima. La MS instantánea predominó en el estudio, donde el 76,2 % de los fallecidos presentó pérdida de la conciencia. En los casos de MS no instantánea resultó más frecuente la disnea (38,1 %). El 54,4 % de los fallecidos súbitamente por causas cardíacas, presentó como antecedentes patológicos personales, CI. La hipertrofia ventricular izquierda fue identificada en el 42,4 % de los casos y el 42,0 % de los fallecidos abruptamente sufría hipertensión arterial (Tabla 1).
En el 68,5 % de los fallecidos se demostraron lesiones ateroscleróticas en el sector vascular coronario. La MSC (54,2 %) y el infarto agudo de miocardio (31,2 %) fueron los diagnósticos presuntivos más frecuentes, y se confirmó un síndrome coronario agudo en el 36,3 % de los fallecidos.
Tabla 1. Porcentaje de las variables estudiadas en los pacientes con causas cardíacas de muerte que fueron consideradas súbitas.
Discusión
Definición de la muerte súbita cardíaca
De todos los aspectos que contempla el estudio de la MSC, quizás ninguno genere tanta polémica como el relacionado con su definición. Varias han sido las que se han hecho al tratar esta, todas ellas regidas por el conocimiento que ha existido en cada etapa del desarrollo de la ciencia acerca de sus aspectos etiopatogénicos. La OMS originalmente consideró el término de 24 horas como indicativo de MSC. No obstante, si se tiene en cuenta que este tiempo es más que suficiente para obtener atención médica especializada en medios con cobertura de salud, en la actualidad existe la tendencia a reducir los tiempos considerablemente12.
En la primera década del nuevo milenio aparece recogida por diferentes autores una definición que hace hincapié en las condiciones de aparición del fenómeno: La MSC es una muerte natural debido a causas cardíacas, que se caracteriza por la pérdida brusca de la conciencia, y se produce en el plazo de una hora, tras el comienzo de los síntomas agudos, en un individuo que se sabe que presenta una cardiopatía preexistente, conocida o no por el paciente, pero el tiempo y modo de la muerte son inesperados13.
Varios aspectos son destacados en esta definición: la pérdida brusca de la conciencia, como expresión de un gasto cardiocerebral inadecuado para el mantenimiento de la vida, consecuencia además de una arritmia ventricular maligna en el 80,0 % de los casos, que caracterizan a la muerte súbita instantánea; y la existencia de una cardiopatía previa (conocida o no)14.
Por lo tanto, destacan como características las definiciones de una muerte de tipo:
Natural: no producida por ninguna violencia externa.
Inesperada: puede afectar a individuos sanos o a cardiópatas conocidos.
Rápida: ocurre de forma instantánea o en un breve lapso de tiempo. Este es el pilar más controvertido a la hora de tratar el fenómeno15.
A la diferencia de criterios al definir este trastorno, se añade que tampoco existe un acuerdo unánime sobre el momento que debe considerarse como inicio de los síntomas. En las definiciones aparecen contemplados los pródromos y los síntomas premonitorios.
Pródromos: conjunto de síntomas o signos que no interfieren con la actividad habitual del individuo, suelen presentarse semanas o meses antes de la aparición del suceso. Denotan cambios en el estado cardiovascular del paciente. Los más frecuentes son: aumento de la angina, molestias precordiales inespecíficas, palpitaciones, fatigabilidad.
Síntomas Premonitorios: conjunto de síntomas o signos que expresan un agravamiento en el estado cardiovascular del paciente. Se inician en el momento en el que el paciente no puede continuar realizando su actividad normal. Entre otros se destacan: la pérdida de conciencia, el dolor precordial, la disnea, frialdad, palidez, sudoración. Son los que se toman como referencia para establecer el diagnóstico16.
La MSC es un problema de salud, el cual debe ser tratado por múltiples especialidades, pues no existe consenso en cuanto al tiempo que debe transcurrir desde el inicio de los síntomas premonitorios, para poder incluir el suceso bajo esta condición. Los internistas, los de emergencias y los cardiólogos consideran que debe ser una hora el tiempo a tener en cuenta y fundamentan su criterio, en que es tiempo suficiente para acceder a recibir atención médica sobre todo si se considera que la mortalidad en los síndromes coronarios agudos es mayor en la medida que se prolongan los tiempos de atención. En oposición, los patólogos y legistas son del criterio que los períodos deben extenderse hasta seis horas, pues este lapso representa el tiempo mínimo para consumarse la necrosis miocárdica, en ocasiones una hora no es tiempo suficiente para acceder a los servicios de urgencia, y en materia forense este período es limitado para establecer la data de la muerte. Por su parte, los epidemiólogos al realizar estudios poblacionales sobre el fenómeno, plantean la necesidad de 24 horas como límite para considerar una muerte natural como súbita, y lo argumentan basados en que existen zonas geográficas de difícil accesibilidad para recibir tratamiento intensivo; el registro estadístico del fenómeno se ve limitado por el breve plazo en que ocurre el suceso y el escaso conocimiento sobre la fisiopatología del proceso fatal, lo que hace difícil arribar a un diagnóstico definitivo. Este último elemento es compartido por patólogos y legistas17.
¿Por qué se hace difícil llegar a un consenso de aceptación general en la definición?
A esta interrogante pudiéramos responder con los siguientes elementos. La MS es atestiguada solo en las dos terceras partes de los casos. La ausencia de testigos presenciales dificulta la recogida de los datos acerca del suceso. Por otra parte, la corta duración de los síntomas (muerte instantánea o en un corto período de tiempo) antes del desenlace fatal, contribuye a la escasa expresión clínica del proceso. Existe además la tendencia a restringir los episodios de MSC a los casos en que se demuestra haya ocurrido fibrilación ventricular (FV) como ritmo final, pero sucede que debido a la ocurrencia de las dos terceras partes de los sucesos en el medio prehospitalario, el ritmo cardíaco que lo inicia es desconocido en más del 50,0 % de los casos18.
Por estas razones los criterios operacionales para la definición de MSC que han sido propuestos, a partir de la duración de los síntomas o el ritmo cardíaco en el momento del suceso, no son del todo confiables. El criterio se enfoca a partir de la ocurrencia de este en el medio extrahospitalario y existe una pérdida súbita del pulso que se considera consecuencia fisiológica de la FV, así como la ausencia de evidencia de una enfermedad no cardíaca que condicione la aparición del paro cardíaco19.
En este estudio se adoptó la definición de la OMS13, y se amplió el período de tiempo desde el inicio de los síntomas de una a seis horas (en presencia de testigos), por considerarlo necesario para la consumación de la necrosis miocárdica17. En ausencia de testigos se extiende este período hasta 24 horas de haber sido vista con vida la víctima20, y en los casos que sobrevivan, gracias al empleo de dispositivos mecánicos, se consideró el tiempode la muerte como el momento de poner al paciente bajo dichos soportes artificiales21.
Epidemiología
Se ha estimado que la MSC supone una carga anual en todo el mundo que alcanza de 4 a 5 millones de muertes, al partir de una estimación de la población total mundial de 6.540 millones22.
Los informes sobre el comportamiento del fenómeno en los diferentes países no son uniformes. En EEUU, el Centro Norteamericano para el Control y Prevención de Enfermedades registra una incidencia de MS de 41-89 por 100.000 habitantes al año23. En los Países Bajos (Área de Maastricht) la incidencia es de 90-100 por 100.000 habitantes24; al sur de Okinawa en Japón, se informa una tasa de 37 por 100.000 habitantes25; el estudio de Oregón en los Estados Unidos (Ore-SUDS), informó la ocurrencia de 53 MS por cada 100.000 habitantes26 y el estudio español de MS demostró una incidencia de 40 por 100.000 habitantes al año27.
La MSC representa del 15-30 % de todas las muertes naturales28. En series individuales publicadas, también existen divergencias en relación a estos informes. El estudio PRISMA realizado en Argentina, concluyó que el 6,3 % del total de las muertes naturales ocurrían bajo esta condición29; el estudio de Oregón en los EE.UU, informó el 5,6 %30; en Dinamarca los registros de MS alcanzan el 22,0 % del total de las muertes31; en España representa alrededor del 10,0 %27 y en Cuba, a partir de estimaciones realizadas por nuestro grupo de investigación en el estudio SUCADES (Sudden Cardiac Death Study), el 15,9 % de las muertes no violentas registradas, fueron MS atribuibles a causas cardíacas32,33.
En Cuba no existen registros oficiales para la MSC, ni estudios de corte epidemiológico que permitan caracterizar la magnitud del fenómeno. Si consideramos que alrededor del 50,0 % de las muertes cardiovasculares son súbitas34 y en el año 2011 se informaron en Cuba 22.178 decesos por afecciones cardiovasculares, cabe esperar que alrededor de 11.089 de estas muertes hayan sido súbitas. Estimaciones sobre su incidencia, concluyen una tasa de deceso inesperado en el rango de 88,7-98,6 por 100.000 habitantes, lo que equivale del 11,5 al 12,7% de las muertes naturales (un evento cada 48 minutos)35.
¿A qué se deben las variaciones en los registros de MS en las diferentes naciones?
La incidencia mundial de MSC es difícil de estimar debido a múltiples factores12,36:
La definición operacional empleada en estudios individuales no es aceptada por todas las disciplinas que estudian el fenómeno, de ahí que no exista uniformidad de criterios en cuanto al tiempo que debe transcurrir desde el inicio de los síntomas para clasificar a la muerte en este grupo37.
La cardiopatía isquémica es responsable del 80 % de los casos de MSC. Los informes sobre incidencia y prevalencia para esta afección en los diferentes países, muestran valores diferentes38.
Ausencia de registros oficiales de MSC en los estados, a pesar de estar recogida esta afección en la Clasificación Internacional de Enfermedades (CIE) (cod. I 46.1)39, al existir la tendencia a ser equivalente el deceso inesperado con el infarto agudo de miocardio (IAM)40.
La ausencia de testigos presenciales al acontecer el suceso (dos terceras partes de los sucesos súbitos), limita el aporte de información sobre las circunstancias en que se manifiesta el episodio41.
El ritmo cardíaco al acontecer el suceso no puede ser demostrado, en aproximadamente el 50 % de los casos, en virtud de la ocurrencia del episodio en el medio extrahospitalario18.
El desempeño científico y la competencia médica acerca de este problema de salud, así como la interpretación acertada del uso del término "muerte súbita", son determinantes para el diagnóstico de los casos42.
El desarrollo económico y social de las poblaciones analizadas influye en el comportamiento del fenómeno, así como en la calidad de la recogida de la información sobre los sucesos registrados43.
La verosimilitud en el registro de la información en los estudios epidemiológicos sobre este problema es cuestionable, si se considera como fuente el certificado de defunción42,43.
Ante la interrogante de no pocos profesionales de la salud que se enfrentan a diario a esta problemática en la atención al paro cardíaco, que evoluciona a la MSC, sobre cuándo utilizar esta terminología en los certificados de defunción; debemos señalar que, bajo el código I 46 de la ClE se inserta al Paro cardíaco, y en el acápite I 46.1, aparece el término muerte cardíaca súbita, así descrita39.
Debe incluirse este término en la causa directa de muerte del certificado de defunción siempre que se trate de una muerte natural, inesperada, que se manifieste en un corto período de tiempo, cuando la ausencia de datos clínicos en relación al suceso no permita arribar a un diagnóstico de certeza (definitivo) que explique la muerte, y luego de haberse excluido otras causas no cardíacas capaces de provocarla44.
Muerte súbita coronaria
En los enfermos con CI, la MS coronaria es la forma más frecuente de fallecimiento, ya que aproximadamente 50,0 % de estos pacientes muere por esta causa en algún momento de la evolución de su enfermedad. Además, la MS es la primera forma de presentación de la CI en el 19,0 - 26,0 % de los pacientes34,45.
En todos los países industrializados se observa una disminución de la incidencia de MS coronaria como consecuencia del descenso en la incidencia de la CI; sin embargo, su incidencia es todavía muy alta46.
La CI está presente en más del 80,0 % de los individuos que fallecen de forma súbita, en particular después de los 35 - 40 años (MS coronaria o isquémica).
Entre los pacientes con CI se pueden distinguir 2 grupos:
Los que fallecen súbitamente en el contexto de un accidente coronario agudo.
Los que presentan una cardiopatía isquémica crónica (sobre todo infarto de miocardio antiguo), en que la MS se produce, por lo general, en ausencia de una crisis isquémica aguda evidente.
Esta diferenciación no es puramente académica, ya que tanto los mecanismos desencadenantes, como la arritmia final y su posible prevención y tratamiento, son distintos36.
En la CI aguda, tanto la oclusión aguda de una arteria coronaria como su reperfusión, pueden originar arritmias malignas. Los primeros 10 minutos de isquemia (primera fase), tras la oclusión de una arteria coronaria, son los que más predisponen a la aparición de FV, con una incidencia mayor entre los cinco y seis minutos. En estos primeros minutos se producen alteraciones iónicas y metabólicas, que generan una acumulación de sustancias producidas por el metabolismo anaeróbico (potasio, adenosina o CO2) en el espacio extracelular. Esto, a su vez, modifica las características electrofisiológicas de los miocitos adyacentes a la zona de infarto. Las diferencias en el potencial de membrana en reposo de los miocitos conlleva a diferentes formas del potencial de acción y, por tanto, diferentes períodos refractarios entre células sanas y células expuestas a zonas de isquemia periinfarto. Esta dispersión de los períodos refractarios favorece la aparición de reentradas y de FV.
La segunda fase se extiende aproximadamente de los 12 a los 30 minutos, con un pico máximo entre los 15 y los 20 minutos. Las arritmias en esta fase se producen probablemente por aumento del automatismo47.
Después de las 24 horas de oclusión de la arteria, la aparición de arritmias malignas es menos frecuente y su mecanismo se cree que depende, más de un aumento del automatismo que de mecanismos de reentrada37.
En los pacientes en que la MS está en relación con un accidente coronario agudo, en general un IAM, la arritmia final más frecuente es la FV primaria, es decir, no precedida de taquicardia ventricular. Su incidencia en la fase aguda varía, según los diferentes estudios, entre 4,0 y 36,0 %48. En los pacientes con infarto de miocardio establecido, el riesgo de presentar MS no es despreciable, sobre todo en los primeros seis meses. En las primeras semanas posteriores a un IAM aparece la fibrosis y una vez establecida la cicatriz, esta forma el sustrato ideal para la conducción anisotrópica y la reentrada37.
Como se ha señalado, la MSC ocurre muy a menudo en pacientes con CI. Sin embargo, el papel de la isquemia como mecanismo desencadenante de la MSC es controvertido. Es evidente que el IAM, prototipo de isquemia grave, transmural y persistente, puede presentarse como MS49.
La MS es muy poco frecuente en situación de isquemia transitoria aunque sea intensa, como ocurre en el espasmo coronario, y la presencia de arritmias ventriculares graves es aún más baja durante la práctica de angioplastia coronaria transluminal percutánea. La isquemia subendocárdica transitoria detectada, tanto por prueba ergométrica como por registro de Holter, no suele acompañarse de arritmias ventriculares graves y mucho menos de MS. La presentación de arritmias ventriculares graves y MS, en los pacientes que presentan pruebas ergométricas positivas, incluso con evidencia clínica de angina, ocurre con muy poca frecuencia47.
Protocolo de actuación en muerte súbita cardíaca
El riesgo de MSC en una población abarca grupos desde bajo hasta alto riesgo. La mayoría de los sucesos ocurren en pacientes de bajo riesgo, paradoja explicable porque este subgrupo es cuantitativamente mucho mayor que los considerados de alto riesgo. Hay diferentes técnicas para estratificar el riesgo individual. La ideal sería aquella capaz de identificar a la mayoría de los pacientes que sufrirán sucesos arrítmicos potencialmente letales, que excluya a los que no, y que este resultado sea capaz de derivar en una actuación médica determinada, lo que disminuye así la incidencia de MSC.
Las condiciones que desembocarán en taquicardia o FV ocurren de forma transitoria o durante el curso de un daño miocárdico. Las diferentes técnicas incruentas han sido desarrolladas con el objetivo de detectar la presencia de factores desencadenantes de arritmias o de anormalidades en la conducción y repolarización críticas, para iniciar fenómenos de reentrada11,41,50.
En la miocardiopatía isquémica y no isquémica la fracción de eyección ventricular izquierda (FEVI) constituye el mayor predictor independiente de MS, al asumir como punto límite, para identificar pacientes de riesgo, una FEVI de 40 %26,50.
Para aumentar la efectividad y la eficiencia de las intervenciones es necesario, por tanto, identificar a los subgrupos de población más específicos con un alto riesgo de presentar MSC32,51.
Grupo 1: se incluyen a los individuos de alto riesgo por presentar una cardiopatía coronaria sintomática (IAM en evolución o reciente, angina inestable), una cardiopatía estructural asociada a cardiopatía coronaria (disfunción miocárdica con FEVI < 35,0 %), o la presencia de arritmias ventriculares que definen riesgo de MS (taquicardia ventricular mantenida o no, inducible o espontánea).
Los pacientes de este grupo, que presentan IAM reciente o cardiopatías coronarias sintomáticas, con baja FEVI y arritmias ventriculares de alto riesgo demostradas (por monitorización, Holter o estudios electrofisiológicos), están en alto riesgo de sufrir un episodio de MSC. En este grupo siempre debe corregirse la isquemia, ya sea con tratamiento médico o con procedimientos de revascularización.
El mayor beneficio en el orden de intervenciones terapéuticas para este grupo, según demuestran las evidencias disponibles, es el empleo del cardiodesfibrilador automático implantable, y como medidas farmacológicas, la indicación de inhibidores de la enzima conversora de angiotensina, espironolactona, bloqueadores de los receptores de angiotensina 2 y betabloqueadores.
Grupo 2: se incluyen a los pacientes con riesgo moderado. Pacientes con cardiopatía estructural adquirida (hipertensiva, valvular, coronaria o congénita), luego de descartarse isquemia aguda y arritmias ventriculares de mayor riesgo, lo cual aumenta la probabilidad de MS.
Estos subgrupos son heterogéneos, en general son pacientes con cardiopatía, sintomáticos o no, pero sin elementos coronarios activos ni arritmias ventriculares de alto riesgo. El mayor beneficio demostrado por evidencia se logra con terapia farmacológica, que detiene o aminora la progresión de la cardiopatía, entre los que se encuentran los inhibidores de la enzima conversora de angiotensina, la espironolactona, los bloqueadores de los receptores de angiotensina 2 y los betabloqueadores.
Grupo 3: conformado por la población general con factores de riesgo cardiovascular (diabetes mellitus, dislipidemias, hipertensión arterial, sedentarismo, tabaquismo), que determinan finalmente la aparición de cardiopatías coronarias, estructurales o ambas; grupo que, por número de afectados, aporta proporcionalmente más casos de MSC al año.
Las intervenciones estarán centradas en medidas no farmacológicas (modificación del estilo de vida no cardiosaludable) y farmacológicas (con los mismos medicamentos descritos), de alto impacto y relativo bajo costo (alto costo-efectividad), que permitan la eliminación o el control de los factores de riesgo cardiovascular52,53.
Conclusiones
En este estudio, 1 de cada 10 muertes naturales cardíacas fueron súbitas, con predominio en hombres, de color de la piel blanca, y en edades de 75 y más años. El suceso prehospitalario (domicilio o trayecto al hospital) fue el más significativo. Los principales síntomas que precedieron a la aparición de MSC, fueron la pérdida de la conciencia (muerte súbita instantánea), la disnea y el dolor precordial (muerte súbita no instantánea).
El antecedente personal de CI, la hipertrofia ventricular izquierda y la hipertensión arterial fueron los factores de riesgo predominantes. Las lesiones ateroscleróticas fueron identificadas en el sector vascular coronario de las dos terceras partes de los fallecidos abruptamente. La MSC y el IAM constituyeron los diagnósticos presuntivos más frecuentes en los fallecidos súbitamente. El IAM y las arritmias cardíacas fueron las afecciones que, desde el punto de vista causal, condicionaron la aparición de la MSC con mayor frecuencia.
Referencias bibliográficas
López AD, Mathers CD, Ezzati M, Jamison DT, Murray CJ. Global and regional burden of disease and risk factors, 2001: systematic analysis of population health data. Lancet. 2006;367(9524):1747-57.
Okrainec K, Banerjee DK, Eisenberg MJ. Coronary artery disease in the developing world. Am Heart J. 2004;148(1):7-15.
Feinleib M. The magnitude and nature of decrease in coronary heart disease mortality. Am J Cardiol. 1984;54(5):2C-6C.
Dahlgren G, Whitehead M. European strategies for tackling social inequities in health: Levelling up Part 2. Copenhangen, Denmark: WHO Regional Office for Europe; 2006. Disponible en: http://www.euro.who.int/__data/assets/pdf_file/0018/103824/E89384.pdf
La Vecchia C, Levi F, Lucchini F, Negri E. Trends in mortality from cardiovascular and cerebrovascular disease. Soz Präventivmed. 1993;38 (Supl 1):S3-71.
Vartiainen E, Puska P, Pekkanen J, Tuomilehto J, Jousilahti P. Changes in risk factors explain changes in mortality from ischaemic heart disease in Finland. Br Med J.1994;309(6946):23-7.
Hunink M, Goldman L, Tosteson A, Mittleman M, Goldman P, Williams L, et al. The recent decline in mortality from coronary heart disease, 1980-1990. The effect of secular trends in risk factors and treatment. J Am Med Assoc. 1997;277(7):535-42.
Chonghua Y, Zhaosu W, Yingkai W. The changing pattern of cardiovascular diseases in China. World Health Stat Quart. 1993;46(1):113-8.
Atkins DL. Public access defibrillation: where does it work? Circulation. 2009;120(6):461-3.
Ochoa Montes LA. Exclusión social y muerte súbita cardíaca. Rev Cubana Salud Púb. 2010;36(3):266-70.
Bayés de Luna A, Kotzeva A, Goldwasser D, Subirana M, Puig MT, Bayés-Genis T, et al. Relevancia de la muerte súbita cardíaca. Arch Cardiol Mex. 2007;77(Suppl 4):S123-8.
Kannel WB, Thomas HE Jr. Sudden coronary death: The Framingham study. Ann NY Acad Sc. 1982;382(1):3-21.
Fauci AS, Braunwald E, Kasper DL, Hauser SL, Longo DL, Jameson JL, et al. Cardiovascular Collapse, Cardiac Arrest, and Sudden Cardiac Death. Harrison´s. Principles of Internal Medicine. 17th ed. New York: Mc Graw-Hill; 2008. p. 282-8.
Colín Lizalde L. Muerte súbita. El papel del estudio electrofisiológico. Arch Cardiol Mex. 2002;72 (Supl.1):S39-46.
Corrons Perramon J. Muerte súbita cardíaca [Internet]. España: Hospital Universitario Quirón Madrid; 1997 [citado 18 Dic 2011]. Disponible en: http://www.cardioquiron.com/atencionalpaciente/muertesubita.php
Kuller LH. Sudden death: definition and epidemiologic considerations. Prog Cardiovasc Dis. 1980;23(1):1-12.
Myerburg RJ, Castellanos A. Cardiac arrest and sudden cardiac death. In: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Braunwald´s heart disease. 8th ed. Philadelphia: Saunders Elsevier; 2008:933-74.
Perales Rodríguez de Viguri N, Pérez Vela JL, Pérez Castaño C. Respuesta comunitaria a la muerte súbita: resucitación cardiopulmonar con desfibrilación temprana. Rev Esp Cardiol. 2010;10(Supl A):S21-31.
Siscovick DS. Challenges in cardiac arrest research: Data collection to assess outcomes. Ann Emerg Med. 1993;22(1):92-8.
Lown B. Colapso cardiovascular y muerte cardíaca súbita. En: Braunwald E, editor. Tratado de Cardiología. La Habana: Científico Técnica; 1985. p. 859-903.
Garaizar C. Muerte súbita, inesperada e inexplicable, en epilepsia. Revista de Neurología. 2000;31(5):436-41.
Chugh SS, Reinier K, Teodorescu C, Evanado A, Kehr E, Al Samara M, et al. Epidemiology of sudden cardiac death: clinical and research implications. Prog Cardiovasc Dis. 2008;51(3):213-28.
Cobb LA, Fahrenbruch CE, Olsufka M, Copass MK. Changing incidence of out-of-hospital ventricular fibrillation, 1980-2000. JAMA. 2002;288(23):3008-13.
de Vreede-Swagemakers JJ, Gorgels AP, Dubois-Arbouw WI, van Ree JW, Daemen MJ, Houben LG, et al. Out-of-hospital cardiac arrest in the 1990´s: a population-based study in the Maastricht area on incidence, characteristics and survival. J Am Coll Cardiol. 1997;30(6):1500-5.
Tokashiki T, Muratani A, Kimura Y, Muratani H, Fukiyama K. Sudden death in the general population in Okinawa: incidence and causes of death. Jpn Circ J. 1999;63(1):37-42.
Stecker EC, Vickers C, Waltz J, Socoteanu C, John BT, Mariani R, et al. Population-based analysis of sudden cardiac death with and without left ventricular systolic dysfunction: two-year findings from the Oregon Sudden Unexpected Death Study. J Am Coll Cardiol. 2006;47(6):1161-6.
Tunstall-Pedoe H, Kuulasmaa K, Amouyel P, Arveiler D, Rajakangas AM, Pajak A. Myocardial infarction and coronary deaths in the World Health Organization MONICA Project. Registration procedures, event rates, and case-fatality rates in 38 populations from 21 countries in four continents. Circulation. 1994;90(1):583-612.
Moss A. Talking on SCD with Arthur Moss. ISHNE Sudden Cardiac Death World Wide Internet Symposium; 2006 [citado 19 Dic 2011]. Disponible en: http://sd-symposium.grupoakros.com.ar/lectures/lpm/esp_moss_arthur.mp3
Muratore C, Belziti C, Gant López J, Di Toro D, Mulassi A, Corte M, et al. Incidencia y variables asociadas con la muerte súbita en una población general. Subanálisis del estudio PRISMA. Rev Argent Cardiol. 2006;74(6):441-6.
Chugh SS, Jui J, Gunson K, Stecker EC, John BT, Thompson B, et al. Current burden of sudden cardiac death: multiple source surveillance versus retrospective death certificate-based review in a large U.S. community. J Am Coll Cardiol. 2004;44(6):1268-75.
Madsen JK. Ischaemic heart disease and prodromes of sudden cardiac death. Is it possible to identify high risk groups for sudden cardiac death?. Br Heart J. 1985;54(1):27-32.
Ochoa Montes LA. Muerte Súbita Cardíaca. Comportamiento en el municipio Arroyo Naranjo (2000-2004) [tesis]. La Habana: CIRAH; 2006
Ochoa Montes LA, González Lugo M, Tamayo Vicente ND, Romero del Sol JM, Correa Azahares DP, Miguélez Nodarse R, et al. Riesgo vascular en la muerte súbita cardíaca. Acta Médica [Internet]. 2009 [citado 6 Nov 2011];12(1):[aprox. 4 p.]. Disponible en: http://bvs.sld.cu/revistas/act/vol12_1_09/act06109.htm
Pérez G, Marrugat J, Sunyer J, Sala J. Mortalidad cardíaca súbita en las comarcas de Girona. Med Clin (Barc). 1992;99(13):489-92.
Ministerio de Salud Pública; Dirección Nacional de Registros médicos y estadísticas de salud. Anuario estadístico de salud; 2011. La Habana: MINSAP; 2010.
Nichol G, Thomas E, Callaway CW, Hedges J, Powell JL, Aufderheide TP, et al. Regional variation in out-of-hospital cardiac arrest incidence and outcome. JAMA. 2008;300(12):1423-31.
Rodríguez Font E, Viñolas Prat X. Causas de muerte súbita. Problemas a la hora de establecer y clasificar los tipos de muerte. Rev Esp Cardiol. 1999;52(11):1004-14.
Agranatti D, Mautner B. Muerte súbita, paro cardiorrespiratorio y resucitación cardiopulmonar. 1er Congreso Virtual de Cardiología [Internet]. Buenos Aires: Federación Argentina de Cardiología; 2000 [citado 19 Dic 2011]. Disponible en: http://www.fac.org.ar/cvirtual/cvirtesp/cientesp/icesp/icm0312c/cmautner.htm
Organización Mundial de la Salud, Organización Panamericana de la Salud. Clasificación estadística internacional de enfermedades y problemas relacionados con la Salud [Internet]. 10ma ed. Washington: OPS; 2008 [citado 18 Dic 2011]. Disponible en: http://www.sld.cu/sitios/dne/temas.php?idv=4007
Marrugat J, Sala J. Registros de morbimortalidad en cardiología: metodología. Rev Esp Cardiol. 1997;50(1):48-57.
Marrugat J, Elosua R, Gil M. Muerte súbita (I). Epidemiología de la muerte súbita cardíaca en España. Rev Esp Cardiol. 1999;52:717-25.
Villar J. Causa de muerte: errores en la certificación de defunción. Med Clin (Barc).1989;93(12):463-6.
Danieli GA. Sudden arrhythmias death: which genetic determinants? En: Raviele A, ed. Cardiac arrhythmias 2005. Milan: Springer-Verlag; 2006. p. 385-92.
Brugada J. Muerte súbita. Medwave [Internet]. 2002 [citado 19 Dic 2011]; 2(3):e1324 [aprox. 5 p.]. Disponible en: http://www.mednet.cl/link.cgi/Medwave/PuestaDia/Congresos/1324.
Kuller L, Lilienfeld A, Fisher R. Epidemiological study of sudden and unexpected deaths due to arteriosclerotic heart disease. Circulation. 1966;34(6):1056-68.
Writing Group Members, Lloyd-Jones D, Adams RJ, Brown TM, Carnethon M, Dai S, et al. Heart disease and stroke statistics-2010 update: a report from the American Heart Association. Circulation. 2010;121(7):e46-e215.
Bayés de Luna A, Martínez Rubio A, Bayés-Genis A, Guindo J. Isquemia miocárdica y muerte súbita. Cardiovasc Risk Factors. 2000;9(6):401-7.
Koplan BA, Stevenson WG. Ventricular Tachycardia and Sudden Cardiac Death. Mayo Clin Proc. 2009;84(3):289-97.
Bayés de Luna AJ, Guindo Soldevila J, Viñolas Prat X. Do silent myocardial Ischemia and ventricular arrhythmias interact to result in sudden death? Cardiol Clin. 1992;10(3):449-59.
Nolan JP, Neumar RW, Adrie C, Aibiki M, Berg RA, Bottiger BW, et al. Post-cardiac arrest syndrome: epidemiology, pathophysiology, treatment, and prognostication. A Scientific Statement from the International Liaison Committee on Resuscitation; the American Heart Association Emergency Cardiovascular Care Committee; the Council on Cardiovascular Surgery and Anesthesia; the Council on Cardiopulmonary, Perioperative, and Critical Care; the Council on Clinical Cardiology; the Council on Stroke. Resuscitation. 2008;79(3):350-79.
Ochoa Montes LA, González Lugo M, Vilches Izquierdo E, Erazo Enríquez N, Quispe Santos JF, Juan Morales L, et al. Expresión clínica del síndrome de muerte súbita cardíaca. Rev Cubana Med [Internet]. 2011 [citado 10 mar 2012];50(1):16-28. Disponible en: http://www.bvs.sld.cu/revistas/med/vol50_01_11/med02110.htm
Huikuri HV, Castellanos A, Myerburg RJ. Sudden death due to cardiac arrhytmias. New Engl J Med. 2001;345(20):1473-82.
Zipes DP, Wellens HJJ. Sudden cardiac death. Circulation. 1998;98(21):2334-51.
Recibido: 02 de febrero de 2012
Aceptado para su publicación: 05 de marzo de 2012