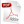CorSalud 2012 Oct-Dic;4(4):266-271
ARTÍCULO BREVE
ANGIOPLASTIA PERCUTÁNEA CON STENT EN EL TRONCO PRINCIPAL DE LA ARTERIA CORONARIA IZQUIERDA
Dr. Suilbert Rodríguez Blanco1 y Dr. Javier Almeida Gómez2
______________
Residente de Primer año de Medicina General Integral. Policlínico Docente Nguyen Van Troi. Centro Habana. La Habana, Cuba.
Especialista de I Grado en Medicina General Integral y de II Grado en Cardiología, Profesor Asistente. Cardiocentro del Hospital Hermanos Ameijeiras. La Habana, Cuba.
Correspondencia: S Rodríguez Blanco. Policlínico Docente "Nguyen Van Troi". Centro Habana. La Habana, Cuba.
Correo electrónico: suilbert@infomed.sld.cu
Resumen
Introducción y objetivos: La afectación significativa del tronco común izquierdo, es la más letal de las presentaciones de la enfermedad arterial coronaria. El tratamiento de elección, es la cirugía de derivación aorto-coronaria. En varios estudios multicéntricos, se sugiere la posibilidad de tratar la enfermedad de tronco mediante el intervencionismo coronario percutáneo con implantación de prótesis endoluminal o stent. El objetivo de esta investigación fue caracterizar la angioplastia percutánea con stent en el tronco principal de la arteria coronaria izquierda. Método: Se realizó un estudio observacional, descriptivo y transversal en 21 pacientes con angioplastia percutánea con stent en el tronco principal de la arteria coronaria izquierda, realizadas en el laboratorio de Hemodinámica y Cardiología Intervencionista del Hospital "Hermanos Ameijeiras", entre enero 2010 y julio 2011. Resultados: No existió diferencia significativa en el sexo. Predominó el grupo de edad entre 50-64 años (47,6 %) y el color de la piel blanca (76,19 %). El factor de riesgo cardiovascular más encontrado fue la HTA (85,71 %), seguido de dislipidemia (47,61 %). El diagnóstico más observado fue la angina de esfuerzo estable, 14 casos (66,66 %). La lesión en el cuerpo del tronco (12 pacientes, 57,1 %), fue la más encontrada, seguida de la ostial (8 casos). El tipo de stent más utilizado fue el liberador de fármacos (61,9 %), y solamente 4 pacientes presentaban troncos protegidos quirúrgicamente. Conclusiones: La mayor cantidad de casos fueron electivos, con predominio de los troncos no protegidos. El factor de riesgo coronario más encontrado fue la HTA. Se encontró asociación significativa entre la diabetes mellitus y la localización ostial de la lesión tratada.
Palabras clave: Tronco común izquierdo, Enfermedad de la arteria coronaria, Angioplastia coronaria con balón, Endoprótesis coronaria
Abstract
Introduction and Objectives: Significant impairment of the left main coronary artery is the most lethal presentation of coronary artery disease. The treatment of choice is coronary artery bypass surgery. In several multicenter studies, the possibility of treating coronary artery disease by percutaneous coronary intervention with implantation of endoluminal prosthesis or stent is suggested. The objective of this research was to characterize percutaneous angioplasty with stent in the left main coronary artery. Method: An observational, descriptive and transversal study was carried out in 21 patients with percutaneous angioplasty with stent in the left main coronary artery, performed in the laboratory of Hemodynamics and Interventional Cardiology of Hermanos Ameijeiras Hospital, between January 2010 and July 2011. Results: There was no significant difference in sex. The age group 50-64 years (47.6%) and white skin color (76.19%) were predominant. The most commonly found cardiovascular risk factor was hypertension (85.71%), followed by dyslipidemia (47.61%). Effort angina was the most observed diagnosis with 14 cases (66.66%). The lesion in the body of the trunk (12 patients, 57.1%) was the most prevalent, followed by ostial lesion (8 cases). Drug-eluting (61.9%) was the most used type of stent and only 4 patients had surgically protected trunks. Conclusions: Most cases were elective, with a predominance of unprotected trunks. Hypertension was the coronary risk factor most commonly found. A significant association between diabetes mellitus and ostial location of the lesion was found.
Key words: Left main coronary artery, Coronary artery disease, Balloon coronary angioplasty, Stent
Introducción
La estenosis significativa del tronco coronario izquierdo (TCI) aparece aproximadamente en el 5 % de los enfermos a los que se les realiza una coronariografía, y el tratamiento percutáneo de estas lesiones continúa siendo uno de los grandes retos de la cardiología intervencionista en el momento actual1. Desde los comienzos de la angioplastia coronaria transluminal percutánea (ACTP), Gruentzig et al.2 habían advertido de las complicaciones graves e inesperadas del tratamiento percutáneo de la enfermedad del tronco coronario, aun cuando el procedimiento era relativamente fácil de realizar desde el punto de vista técnico.
En la práctica no deben considerarse igual todas las lesiones del tronco, tanto por su dificultad como por el pronóstico, y por este motivo habitualmente se suelen dividir en dos grupos: lesiones que afectan a un tronco protegido (pacientes con un injerto arterial o venoso a la arteria circunfleja, la descendente anterior o ambas) y aquellas localizadas en un tronco no protegido. Los resultados del tratamiento percutáneo en el tronco protegido son muy buenos y, en general, son similares a otras localizaciones del árbol coronario3. Sin embargo, los malos resultados inicialmente obtenidos con el intervencionismo coronario percutáneo (ICP) del tronco no protegido, mediante angioplastia con balón convencional, mostraron una mortalidad periprocedimiento alta en pacientes electivos, y una mortalidad a largo plazo que alcanzaba cifras superiores al 60 %4. Estos datos, unidos al hecho de que la revascularización quirúrgica demostró una clara mejoría de la supervivencia respecto al tratamiento médico en los grandes estudios de los años setenta y ochenta4, han hecho que el tratamiento percutáneo del tronco no protegido se haya reservado habitualmente para enfermos de alto riesgo quirúrgico y que no se recomiende en las actuales guías de práctica clínica1,2,4. Si tenemos en cuenta, además, que entre un 70 − 80 % de estos pacientes presentan enfermedad concomitante de 2 ó 3 vasos, el hecho de realizar revascularización quirúrgica se ha asociado clásicamente con un procedimiento más completo y con una mejor evolución clínica a largo plazo, en cuanto a la limitación funcional por angina y la necesidad de una nueva revascularización1,4. A finales de los años ochenta, y con la incorporación de los stents metálicos y el mejor régimen antitrombótico, se notaba cierto optimismo con respecto a la alta incidencia de muerte súbita, meses después de realizada la angioplastia tradicional con balón, y nuevamente aparecieron algunos estudios que evaluaban el papel del ICP en el tronco4.
Ya en los comienzos del siglo XXI, y tras la introducción de los stents fármacoactivos (SFA); los buenos resultados obtenidos en estudios aleatorizados con pacientes seleccionados, como: RAVEL, SIRIUS, E-SIRIUS, ELUTES, TAXUS I-IV y DELIVER5, que auguraban tasas de reestenosis menores de 10 %, además de la mejora del tratamiento antiagregante adjunto y la experiencia acumulada por parte de los cardiólogos intervencionistas en las salas de hemodinámica, dieron inicio a una fase de relanzamiento del intervencionismo coronario y se introdujo el debate sobre la alternativa de ICP frente a la cirugía coronaria en pacientes con enfermedad de tronco coronario no protegido.
A pesar de que se sigue recomendando el tratamiento quirúrgico6 y de que se utilizan las más novedosas técnicas quirúrgicas7, la realidad es que el número de pacientes con enfermedad del tronco común, tratados mediante IPC, sigue aumentando. En 2007 se trataron 1.690 casos con tronco común no protegido en España, el 2,8 % de toda la actividad de intervencionismo8.
En la literatura se continúan demostrando los buenos resultados del tratamiento percutáneo del tronco común en distintos cuadros y centros9-10, con un índice de trombosis del stent definitiva o probable, tardía o muy tardía, muy baja (0,95 %)10. En un estudio reciente11 se comparó el tratamiento de la enfermedad del TCI con ICP o cirugía (1.102 y 1.138 pacientes, respectivamente), al aplicar la probabilidad condicionada por covariables de recibir el tratamiento conocida como estadística de puntajes de propensión (Propensity Score Matching - en su idioma original), y no se encontraron diferencias en cuanto a mortalidad o incidencia combinada de muerte, infarto de miocardio o accidente cerebrovascular, aunque sí una mayor necesidad de nuevas revascularizaciones en el grupo tratado con ICP.
En el Congreso de la Sociedad Europea de Cardiología de 2009 se presentaron los resultados a los 2 años del estudio SYNTAX (SYNergy Between PCI With TAXUS and Cardiac Surgery)12, donde se mostró que en pacientes con enfermedad de tres vasos y afección del TCI, el tratamiento percutáneo −ICP e implante de SFA (Taxus®)− y el quirúrgico, muestran un perfil de seguridad similar a los 12 meses, sin diferencias en mortalidad o infarto de miocardio. La ulterior necesidad de más procedimientos de revascularización en los enfermos tratados por vía percutánea (5,9 vs. 13,7 %; p<0,0001) hace que la tasa total de complicaciones cardíacas graves (MACE − major adverse cardiac events) a los 12 meses sea mayor (12,1 vs. 17,8 %; p=0.0015). Entre los 705 enfermos incluidos con afección del TCI, también la revascularización quirúrgica mostró una menor tasa complicaciones graves, (13,7 vs. 15,8 %). Estas diferencias obedecen a mejores resultados de la cirugía en pacientes con enfermedad del TCI y multivaso (complicaciones graves de 15,4 vs. 19,3 %), mientras que los pacientes con lesiones aisladas de TCI o con afección de un solo vaso presentaban mejores resultados con ICP (13,2 vs. 7,5 %).
Así pues, en la actualidad, al informar a un paciente sobre las dos modalidades de tratamiento para el tronco común, se podría decir que en centros con experiencia la angioplastia ofrece la misma probabilidad de muerte o infarto que la cirugía, pero con mayor incidencia de nueva revascularización. La opción quirúrgica se asocia a mayor incidencia de accidente cerebrovascular y a una estancia hospitalaria más prolongada.
El estudio FREEDOM (Future Revascularization Evaluation in Patients With Diabetes Mellitus: Optimal Management of Multivessel Disease)13, aportará nuevos datos al comparar los resultados de la revascularización quirúrgica y percutánea en más de 2.000 pacientes diabéticos.
En la literatura revisada no se encontraron datos sobre la angioplastia del tronco con stent en nuestro país, a pesar de que este procedimiento ha tenido un ascenso considerable en la Unidades de Hemodinámica y Cardiología Intervencionista. Por estas razones nos propusimos realizar esta investigación con el objetivo de caracterizar dicho procedimiento, describir la muestra según edad, sexo y color de la piel; identificar los factores de riesgo cardiovascular y el diagnóstico clínico presuntivo en los pacientes tratados; determinar la localización de la lesión tratada, el tipo de stent utilizado y la existencia de revascularización quirúrgica previa, y estimar la posible relación existente entre los factores de riesgo cardiovascular seleccionados y la localización de la lesión tratada.
Método
Se realizó un estudio observacional, descriptivo, de corte trasversal, para caracterizar la angioplastia percutánea con stent en el tronco principal de la arteria coronaria izquierda, en el Hospital "Hermanos Ameijeiras", en el período comprendido entre enero de 2010 y julio de 2011.
La población de estudio estuvo constituida por los pacientes a los que se les realizó intervencionismo coronario percutáneo con implantación de stent en el TCI, en el Laboratorio de Hemodinámica del Hospital "Hermanos Ameijeiras", y que estaban registrados en la base de datos de dicho Servicio (fuente secundaria), que es un registro convencional y electrónico continuo de los pacientes tratados en el Departamento de Cardiología Intervencionista de este hospital, procedentes todos de consulta externa, ingresos del mismo hospital y coordinados por otros centros asistenciales. De ellos, se seleccionó una muestra de 21 pacientes, luego que se aplicaran los siguientes criterios de inclusión y exclusión:
Criterios de inclusión
• Edad mayor de 20 años.
• Aceptar la realización del procedimiento terapéutico y firmar el consentimiento informado.
• ACTP con stent en el TCI.
Criterios de exclusión
• No cumplir con los criterios de inclusión.
• Inaccesibilidad a la historia clínica por ausencia de esta en el archivo.
• Datos necesarios incompletos en la historia clínica.
Técnicas y procedimientos
Para el análisis de la información se registró la base de datos en un modelo de recolección de datos realizado en el programa Excel, y se exportó al programa SPSS versión 15.0, donde se utilizaron distribuciones de frecuencia, cálculos porcentuales y medidas de tendencia central. Se empleó el análisis de correlación de Pearson, para determinar la asociación entre variables categóricas o cualitativas, la cual fue medida con un 95 % de certeza.
Todos los pacientes que se realizan ACTP en el Hospital "Hermanos Ameijeiras", ofrecen su consentimiento informado para los procedimientos diagnósticos y terapéuticos.
Variables
Se evaluaron las siguientes variables
- Sexo, grupos de edad y color de la piel.
- Factores de riesgo cardiovascular: diabetes mellitus, hipertensión arterial, dislipidemia, obesidad y hábito de fumar.
- Localización de la lesión tratada: ostial, cuerpo y bifurcación.
- Tipo de stent: convencional o liberador de fármacos.
Resultados
Del total de pacientes a los que se les realizó ACTP con stent en el TCI en el período establecido, formaron parte de nuestro estudio un total de 21 pacientes, cuya edad osciló entre los 35 y 79 años, el grupo de edad más encontrado fue entre 50 y 64 años (Tabla 1).
Tabla 1. Distribución de la muestra, según grupo de edades y sexo. Hospital "Hermanos Ameijeiras". La Habana, Cuba. Enero 2010 – Julio 2011
En este estudio se identificaron 16 pacientes con color blanco de piel (76,19 %) y 14, con diagnóstico clínico de angina de esfuerzo estable (datos no tabulados).
De los factores de riesgo analizados, el más encontrado fue la hipertensión arterial (HTA), 18 pacientes para un 85,71 %; seguido de la dislipidemia, encontrada en el 47,61 % de ellos (Tabla 2, Gráfico 1). La lesión en el cuerpo del tronco izquierdo fue la más tratada, 12 pacientes que representan el 57,1 % (Tabla 3).
El tipo de stent más utilizado fue el liberador de fármacos, que se utilizó en 13 pacientes (61,9 %), frente a 8 con stent convencionales. La presencia de revascularización quirúrgica previa (tronco protegido), se encontró en 4 pacientes (19,04 %).
Tabla 2. Factores de riesgo cardiovascular en pacientes con ACTP del TCI

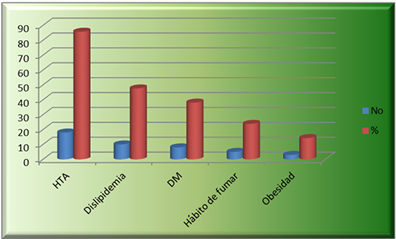
Gráfico 1. Factores de riesgo cardiovascular y angioplastia de tronco. Hospital "Hermanos Ameijeiras"
Fuente: Tabla 2.
Tabla 3. Localización de la lesión tratada
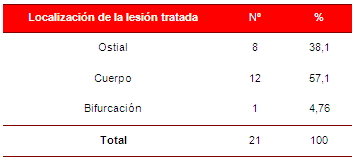
Al relacionar los factores de riesgo coronario con la localización de la lesión del tronco (datos no tabulados), se encontró una asociación estadística significativa entre la diabetes mellitus y la lesión ostial (p<0.05). Ningún otro factor de riesgo presentó asociación significativa con la localización de la lesión tratada.
Discusión
Aunque el tratamiento de elección de las lesiones del TCI es el quirúrgico, los avances técnicos y el empleo de SFA hacen que cada vez sean más los pacientes tratados con angioplastia primaria. Diferentes estudios muestran buenos resultados en otras lesiones y pacientes en riesgo −bifurcaciones, oclusiones, diabéticos−14.
La asociación entre determinados hábitos de vida y características personales con la enfermedad aterosclerótica surge en los años 40 a raíz de estudios realizados por compañías de seguros de vida. Sin embargo la identificación de los factores de riesgo de enfermedad cardiovascular (ECV) ha sido resultado de diversos estudios epidemiológicos, cuyo primer exponente fue el estudio Framingham15.
Algunas investigaciones han mostrado que la HTA constituye un predictor independiente de enfermedad arterial coronaria (EAC)16. El Framingham Heart Study demostró que altos niveles de presión arterial, incrementa el riesgo de accidentes coronarios y mortalidad15,17. Se cree que el aumento de la tensión de cizallamiento y la sobrecarga de presión dada por la HTA, pudiera promover el proceso aterosclerótico17. En el estudio de Gulten et al.18 se observa que la HTA se comporta como un predictor independiente de EAC, sobre todo en segmentos distales. Hay muy pocos estudios que informan sobre el efecto de los FRC y la localización segmentaria de la EAC. Gulten et al.18, en un estudio de 2.760 pacientes a los que se les realizó coronariografía, informan que la diabetes mellitus aumentaba el riesgo de EAC en todos los segmentos del árbol coronario, sobre todo en el ostium y el segmento distal.
En nuestro estudio se utilizaron stent liberadores de fármaco en 13 pacientes (61,95 %) y la diabetes mellitus se relacionó con la localización ostial de la lesión tratada.
Los primeros datos del tratamiento del TCI con stents recubiertos de sirolimus (SES, por sus siglas en inglés), provienen del e-Cypher Post-Marketing Surveillance Registry19, que incluyó a 46 pacientes con enfermedad del TCI tratados con SES. La edad media fue de 66 años, el 87 % presentaba enfermedad multivaso y el 46 % era diabético. La tasa de supervivencia libre de complicaciones a los 6 meses era de 93,5 %, hubo un caso de nueva revascularización del tronco y ningún caso de trombosis tardía. La publicación de los resultados de los 2 años de un registro multicéntrico realizado en Japón20, demuestra que el beneficio de la implantación de SES en el tronco se mantiene o incluso aumenta durante los 2 años del estudio. En este grupo, que incluía un 48 % de lesiones del tronco distal, no hubo ningún suceso a los 30 días, la tasa de reestenosis fue de 4,8 % a los 6 meses y se mantuvo estable a los 12 y 24 meses.
El análisis detallado de los principales estudios aleatorizados y la reunión de expertos mantenida por la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) en diciembre de 2006, confirmó la eficacia de los SFA en la prevención de reestenosis y se demostró que pueden ocurrir trombosis tardías o muy tardías, tanto con SFA como con stents metálicos convencionales (SM), aunque después del año la incidencia de esta severa complicación, pese a ser muy baja (inferior al 0,5 %), es algo mayor con los primeros21.
Conclusiones
Los pacientes entre 50 y 64 años, del sexo masculino y color de piel blanca fueron los más encontrados. La hipertensión arterial y la dislipidemia fueron los factores de riesgo cardiovascular más frecuentes en nuestro estudio, así como la angina de esfuerzo estable como diagnóstico clínico. La localización más frecuente de la lesión tratada fue en el cuerpo del TCI. Se utilizó stent liberador de fármacos en más ocasiones y fueron tratados más pacientes con troncos no protegidos, con revascularización quirúrgica previa. Se encontró relación estadística entre la existencia de diabetes mellitus y la localización ostial de la lesión tratada.
Referencias bibliográficas
García E, Sarnago F. Tratamiento percutáneo de la enfermedad del tronco coronario izquierdo en la era de los stents farmacoactivos. Rev Esp Cardiol. 2007;7(Supl E):57-62.
Gruentzig AR, Sening A, Siegenthaler WE. Non operative dilatation of coronary artery: percutaneous transluminal coronary angioplasty. N Engl J Med. 1979;301:61-8.
Price MJ, Cristea E, Sawhney N, Kao JA, Moses JW, Leon MB, et al. Serial angiographic follow-up of sirolimus-eluting stents for unprotected left main coronary artery revascularizatio. J Am Coll Cardiol. 2006;47(4):871-7.
Silber S, Albersson P, Avilés F, Camici P, Colombo A, Hamn C, et al. Guidelines for percutaneous coronary interventions. The Task Force for Percutaneous Coronary Interventions of the European Society of Cardiology. Eur Heart J. 2005;26(8):804-47.
Lansky AJ, Costa RA, Mintz GS, Tsuchiya Y, Midei M, Cox DA, et al. Non-polymer-based paclitaxel-coated coronary stents for the treatment of patients with de novo coronary lesions: angiographic follow-up of the DELIVER clinical trial. Circulation. 2004;109(16):1948-54.
Taggart DP, Kaul S, Boden WE, Ferguson TB Jr, Guyton RA, Mack MJ, et al. Revascularization for unprotected left main stem coronary artery stenosis stenting or surgery. J Am Coll Cardiol. 2008;51(9):885-92.
Zamora E, Delgado L, Castro MA, Fernández M, Orrit J, Romero B, et al. Cirugía coronaria con mini-circulación extracorpórea: experiencia de un grupo en España. Rev Esp Cardiol. 2008;61(4):376-81.
Bautista-Hernández V, Gutiérrez F, Pinar E, Gimeno JR, Arribas JM, García-Puente J, et al. Experiencia inicial con la asistencia ventricular izquierda tipo «Impella» para el shock cardiogénico poscardiotomía y la angioplastia de tronco coronario izquierdo no protegido con baja fracción de eyección ventricular izquierda. Rev Esp Cardiol. 2007;60(9):984-7.
Meliga E, Garcia-Garcia HM, Valgimigli M, Chieffo A, Biondi-Zoccai G, Maree AO, et al. Longest available clinical outcomes after drug-eluting stent implantation for unprotected left main coronary artery disease: the DELFT (Drug Eluting stent for LeFT main) Registry. J Am Coll Cardiol. 2008;51(23):2212-9.
Buszman PE, Kiesz SR, Bochenek A, Peszek-Przybyla E, Szkrobka I, Debinski M, et al. Acute and late outcomes of unprotected left main stenting in comparison with surgical revascularization. J Am Coll Cardiol. 2008;51(5):538-45.
Seung KB, Park DW, Kim YH, Lee SW, Lee CW, Hong MK, et al. Stents versus coronary-artery bypass grafting for left main coronary artery disease. N Engl J Med. 2008;358(17):1781-92.
Garg S, Serruys PW. Secondary revascularisation, mediations following the SYNTAX trial. Eurointervention. 2009;5(Suppl D):D14-20.
Arnold JR, Banning AP. Stents versus bypass grafting for left main coronary artery disease. N Engl J Med. 2008 Jul 24;359(4):424-5
Lozano I, García-Camarero T, Carrillo P, Bazd JA, de la Torre JM, López-Palo R, et al. Comparación de los stents liberadores de fármaco y los convencionales en puentes de safena. Resultados inmediatos y a largo plazo. Rev Esp Cardiol. 2009;62(Supl 1):101-16.
O´Donnella CJ, Elosuac R. Factores de riesgo cardiovascular. Perspectivas derivadas del Framingham Heart Study. Rev Esp Cardiol. 2008;61(3):299-310.
Kaneda H, Kataoka T, Ako J, Honda Y, Yock PG, Fitzgerald PJ. Coronary risk factors and coronary atheroma burden at severely narrowing segments. Int J Cardiol. 2008;124(1):124-6.
Bachar GN, Atar E, Fuchs S, Dror D, Kornowski R. Prevalance and clinical predictors of atherosclerotic coronary artery disease in asymptomatic patients undergoing coronary multidetector computed tomography. Coron Artery Dis. 2007;18(5):353-60.
Tacoy G, Balcioglu AS, Akinci S, Erdem G, Kocaman SA, Timurkaynak T, et al. Traditional risk factors are predictive on segmental localization of coronary artery disease. Angiology. 2008;59(4):402-7.
Costa MA, Perin E, Berger P, Block P, Katz S, Ramee S. Initial US experience on treatment of left main disease with sirolimus-eluting stents: insights from the e-Cypher post-marketing surveillance study. J Am Coll Cardiol. 2005;45:54A.
Nakamura S, Muthusamy TS, Bae JH, Cahyadi YH, Udayachalerm W, Tresukosol D. Impact of sirolimus-eluting stent on the outcome of patients with chronic total occlusions.Am J Cardiol. 2005:95(2):161-6.
Kastrati A, Mehilli J, Pache J, Kaiser C, Valgimigli M, Kelbaek H, et al. Analysis of 14 trials comparing sirolimuseluting stents with bare-metal stents. N Engl J Med. 2007;356(10):1030-9.
Recibido: 14 de marzo de 2012
Aceptado para su publicación: 25 de mayo de 2012