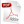CorSalud 2014 Oct-Dic;6(4):346-351
CASO CLÍNICO
PLASTIA ESTERNAL CON DERMIS Y MÚSCULO PECTORAL POR PÉRDIDA TOTAL DEL ESTERNÓN DEBIDO A OSTEOMIELITIS
MSc. Dr. Gustavo J. Bermúdez Yeraa, Dr. Ernesto Chaljub Bravoa, MSc. Dr. Yoandy López de la Cruza, Dr. Álvaro L. Lagomasino Hidalgoa, Dra. Mirka Navas Continob, Dr. Yolepsis Quintero Fleitesa, Dr. Nazaret Argueta Cáceresb, y Dr. Joaquín Zurbano Fernándezc
______________
Servicio de Cirugía Cardiovascular. Cardiocentro "Ernesto Che Guevara". Villa Clara, Cuba.
Policlínico Santa Clara. Villa Clara, Cuba.
Hospital Universitario "Arnaldo Milián Castro". Villa Clara, Cuba.
Correspondencia: Y López de la Cruz. Cardiocentro "Ernesto Che Guevara". Calle Cuba N° 610 entre Barcelona y Capitán Velasco. Santa Clara, CP 50200. Villa Clara, Cuba. Correo electrónico: yoandy@cardiovc.sld.cu
Resumen
La mediastinitis es una complicación rara en nuestros días, pero cuando se presenta se comporta con elevadas cifras de mortalidad, sobre todo en servicios de cirugía cardiovascular. Los casos con escasa afectación de las estructuras óseas que rodean el mediastino evolucionan mejor cuando son abordados precozmente, y generalmente se logra mantener la integridad de la pared torácica. Cuando el hueso, en especial el esternón, es afectado y en ocasiones totalmente destruido por la infección (osteomielitis), surge la dificultad para logar un cierre sólido de la región anterior del mediastino. En esta circunstancia, el cirujano cardiovascular necesita emplear, en muchas ocasiones, conceptos y técnicas de cirugía reconstructiva para solucionar la compleja situación creada. En el caso que se presenta se emplean estructuras dérmicas superficiales y el músculo pectoral para la reconstrucción de la pared torácica, posterior a una mediastinitis con osteomielitis y pérdida total del esternón.
Palabras clave: Mediastinitis, Osteomielitis, Esternón, Plastia
Sternoplasty with pectoral muscle and dermal flaps due to total loss of sternal bone tissue caused by osteomyelitis
Abstract
Mediastinitis is a rare complication in our days, but when occurs it presents high mortality, especially in cardiovascular surgery services. When early treated, the cases with little involvement of the bony structures surrounding the mediastinum have a better outcome and the integrity of the chest wall is usually kept. When the bone, especially the sternum, is affected and sometimes completely destroyed by the infection (osteomyelitis), the difficulty for attaining a solid closing of the anterior mediastinum arises. In this circumstance, the cardiovascular surgeon needs to use, in many cases, concepts and techniques of reconstructive surgery to solve the complex situation created. In the case presented, superficial skin structures and the pectoral muscle are used for reconstruction of the chest wall after mediastinitis with osteomyelitis and total loss of sternal bone tissue.
Key words: Mediastinitis, Osteomyelitis, Sternum, Plastia
Introducción
En noviembre de 1938, Stephens y Benteen1 comunicaron el injerto de músculo viable utilizado exitosamente en una toracoplastia, al llenar la cavidad resultante de la infección de una herida quirúrgica. Es difícil predecir con exactitud si fue esta la primera reconstrucción satisfactoria de la pared torácica por heridas complicadas, puesto que la literatura no recoge muchos datos acerca de la historia de estos procedimientos.
La esternotomía longitudinal media, concebida desde finales del siglo XIX para intervenir los órganos mediastinales, es el abordaje estándar para la cirugía cardíaca2. Actualmente, cuando la morbilidad y mortalidad para la mayoría de las operaciones cardiovasculares se ha reducido notoriamente, en buena parte debido a mejorías notables en la técnica quirúrgica, la prevención y el tratamiento de sus complicaciones infecciosas continúan siendo un gran reto para los cirujanos cardiotorácicos3.
La mediastinitis es una complicación rara, pero devastadora, que se acompaña de gran letalidad y un incremento en los costos; pues los pacientes necesitan diversos procedimientos quirúrgicos complementarios y, en consecuencia, hospitalizaciones prolongadas4-6. Su incidencia informada en la literatura es de 0,15-20 %, con un promedio cercano al 2 %; la mortalidad, varía mucho y puede llegar al 47 %, según las series analizadas7-9.
La infección esternal profunda o mediastinitis se clasifica en cuatro subtipos, basados en el momento de la presentación, la presencia o ausencia de factores de riesgo y si ha habido procedimientos fallidos de tratamiento. El caso que se presenta se clasifica como III B, donde la infección profunda de la herida se asocia con osteomielitis esternal con o sin infección del espacio retroesternal2. Su tratamiento puede requerir de múltiples operaciones y la alta mortalidad se vincula al elevado índice de síndrome de disfunción de múltiples órganos a causa de la sepsis.
Los principales elementos diagnósticos de la mediastinitis son: la presencia de tejidos infectados durante la operación, evidencia de cultivos positivos (secreciones o sangre), inestabilidad del esternón con salida de material purulento, dolor torácico y fiebre, entre otros10.
En la gran mayoría de los pacientes se emplean diferentes abordajes terapéuticos basados fundamentalmente en curas cerradas11,12. Si se logra detener la progresión de la infección con mínima pérdida ósea, esta puede ser la solución definitiva; pero desafortunadamente la irrigación cerrada con antibióticos e iodopovidona se acompaña de una alta tasa de evolución tórpida, y algunos autores le señalan una mortalidad de hasta un 23 %.
El fallo de las curas cerradas iniciales en centros donde no se cuenta con sistemas especializados de aspiración al vacío (vacuum-assisted closure), obliga al tratamiento a tórax abierto13. En casos extremos, como el que se presenta, la osteomielitis inicial, que acompaña a prácticamente toda mediastinitis, se ha generalizado y se extiende hasta hacer desaparecer por completo el esternón. Esta situación complejiza en extremo la reconstrucción de la pared torácica de estos pacientes, al perderse la estructura ósea de la cual depende la mayor parte de la integridad anterior externa del espacio mediastinal. El cirujano tendrá que ingeniárselas para cerrar por segunda o tercera intención una herida, que como regla general, ha estado varias semanas abierta.
Caso clínico
Paciente femenina blanca de 50 años de edad, con antecedentes de ser fumadora, consumidora habitual de bebidas alcohólicas, y padecer de enfermedad pulmonar obstructiva crónica desde hace varios años. En el décimo día del postoperatorio de una cirugía de sustitución valvular mitral (prótesis mecánica CarboMedics N° 27), comienza a presentar fiebre de 38,5° C y expulsión de material purulento a nivel del tercio medio de la herida quirúrgica (esternotomía longitudinal media), por lo que asiste a consulta postoperatoria del Cardiocentro "Ernesto Che Guevara". Se decide su ingreso, para un mejor estudio y tratamiento, con el diagnóstico presuntivo de sepsis de la herida quirúrgica. Al siguiente día comienza a presentar dolor torácico preesternal, aumenta la cantidad de pus expulsada por la herida parcialmente abierta y se confirma dehiscencia esternal, por lo que se decide tratamiento quirúrgico de urgencia.
Durante la reintervención se constata sepsis profunda de la herida quirúrgica que involucra a todo el espacio retroesternal (mediastinitis), sin extensión a la cavidad pericárdica. Se realiza abundante lavado de la región abscedada (con varios litros de solución salina fisiológica e iodopovidona), así como necrectomía y esfacelectomía extensa. Se confirma el buen estado del esternón y se decide la colocación de sondas de mediastinoclisis y drenajes torácicos para efectuar las curas cerradas con aspiración al vacío.
Durante 6 días se instila iodo al espacio infectado, pero no se objetiva mejoría clínica y comienza nuevamente la expulsión de material purulento por la herida. Se decide reapertura esternal y reexploración que evidencia afectación séptica del hueso (osteomielitis) con varias zonas de debilidad, necrosis y pérdida franca de tejido óseo. Se inician curas a tórax abierto, bajo anestesia (infusión de propofol), con abundante limpieza y desinfección de la cavidad, y necrectomía, tanto de partes blandas como óseas. Se extienden por un período de 8 semanas, durante el cual pierde la mayoría de la parte central del hueso, aunque con conservación de las articulaciones esternocondrales. Finalmente se logra controlar la infección y se realiza una tercera cirugía con el objetivo de realizar una plastia que permita la reconfiguración de una estructura central rígida que sustituya al esternón, y sobre la cual se logre el cierre de la herida por tercera intención, con un resultado satisfactoriamente estético para los planos cutáneos de la pared torácica que estaban francamente afectados (Figura 1).
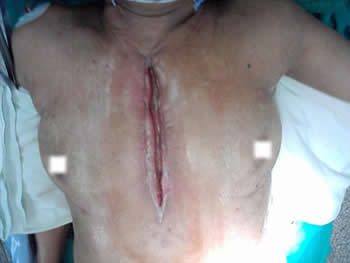
Figura 1. Estado de la pared torácica antes de la tercera cirugía.
En esta intervención se realiza una incisión en forma de tajada de melón, aproximadamente un centímetro por fuera de los bordes de la herida previa, de la cual se conservan sus tejidos profundos (de granulación) (Figura 2A). Se reseca fina capa de toda la epidermis alrededor de la cavidad de la cirugía anterior (Figura 2B). Se realizan maniobras de descargas en los bordes de la herida (para permitir la aproximación de estos planos a la línea media) (Figura 2C). Con puntos continuos se aproximan a este nivel los bordes desepitelizados de la cirugía previa (tejido de granulación, hipodermis y dermis, que posteriormente deben calcificarse para sustituir al esternón). Debajo de esta línea de sutura de refuerza la pared con varios puntos en U para afrontar el tejido muscular profundo remanente (Figura 3A). Se localizan los músculos pectorales (favorecido por las maniobras de descarga previamente comentadas) y se afrontan, con puntos en U, en la línea media para cubrir y reforzar la plastia anteriormente descrita (Figura 3, B y C). Se cierra los planos restantes (aponeurosis anterior de los músculos pectorales, tejido celular subcutáneo y piel). (Figura 4, A y B).
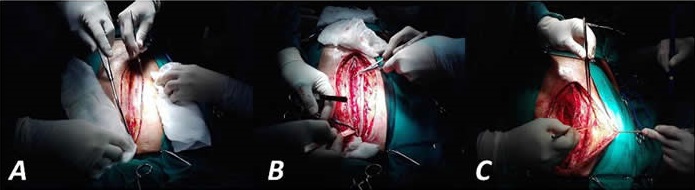
Figura 2. A y B. Preparación de tejidos de la cavidad residual para su reconstrucción a modo de sustitución del esternón perdido. C. Maniobras de descarga.
Figura 3. A. Reconstrucción de la pared en la línea media. B. Reforzamiento del "neo-esternón" con músculos pectorales. C. Aproximación de los pectorales a la línea media.
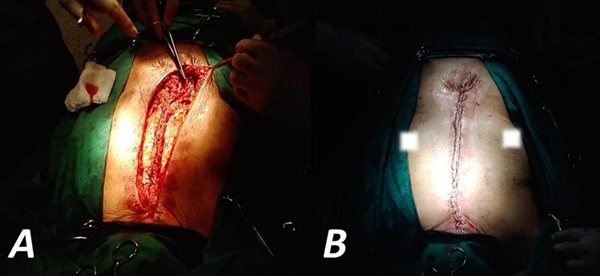
Figura 4. A. Cierre de planos superficiales (tejido celular subcutáneo). B. Plastia concluida.
La paciente evolucionó favorablemente, y un año después de la cirugía se mantenían los buenos resultados anatómico y estético (Figura 5).
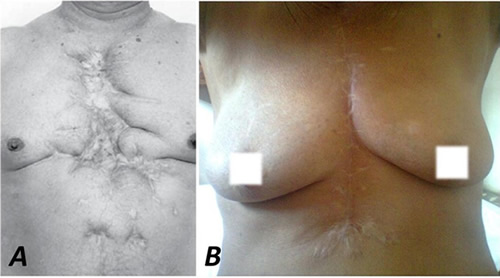
Figura 5. Diferencias en el resultado estético de otros abordajes al cierre de la pared después de una mediastinitis. A. Cierre por segunda intención (Tomado, con permiso, de: Parra T, et al. Rev Colomb Cardiol. 2001;8(8):378-86). B. Aspecto anterior del tórax de la paciente 1 año después de la plastia.
Comentario
Cuando el esternón no es afectado en el curso de una mediastinitis, una vez controlada la infección, se puede hacer síntesis de la pared (cierre por tercera intención) o permitir que el tejido de granulación se encargue de ocupar el sitio quirúrgico (cicatrización por segunda intención)7,9. Esta última opción generalmente da como resultado una cicatriz irregular, desagradable desde el punto de vista cosmético, y en no pocas ocasiones con deformación de los planos cutáneos de la pared torácica (Figura 5A).
Con el paso de los años se ha modificado el abordaje quirúrgico a estos pacientes para incluir, actualmente, la plastia con tejidos bien vascularizados como lo es el músculo pectoral, el dorsal ancho, o tejido incluso de la cavidad abdominal (epiplón mayor)10. Estos procedimientos plásticos son considerados demandantes y de alto riesgo, al tratarse de intervenciones en ocasiones extensas, en pacientes muy críticos, infectados, y en el postoperatorio de una cirugía cardíaca9-11. Se informa además algún grado de fracaso de la técnica primaria, pero esto no debe desalentar una cirugía que constituye, sin dudas para muchos pacientes, como el que se presenta en este caso, la última opción cuando una devastadora infección ha carcomido casi totalmente su esternón.
La mediastinitis se acompaña de una elevada mortalidad en cualquier servicio que se analice11,12. De los pacientes que sobreviven solo un pequeño número desarrolla osteomielitis importante del esternón. Casi nunca ocurre la pérdida del hueso en una extensión que no permita usarlo para fortalecer los límites anteriores del mediastino. Por este motivo, el procedimiento que aquí se describe se realiza afortunadamente en muy escasas ocasiones, y muchos cirujanos cardiovasculares de reciente promoción desconocen la técnica porque nunca han tenido la posibilidad ni la necesidad de hacerla.
La plastia de la pared torácica en un paciente con osteomielitis esternal y pérdida extrema del tejido óseo, obliga al cirujano cardiaco a mezclar sus habilidades en cirugía torácica con la ejecución de procedimientos de cirugía reconstructiva, lo que hace aún más interesantes y peculiares estos casos. En el futuro, indudablemente surgirán innovadores materiales protésicos que permitirán la reconstrucción fácil y segura de la pared torácica en estas personas, pero a la espera de ellos, la técnica que se ha presentado continuará favoreciendo el trabajo de los cardiocirujanos y salvando la vida de sus pacientes.
Referencias bibliográficas
Stephens H, Benteen H. Muscle grafts: In the surgery of the heart and lungs. Cal West Med. 1938;49(5):366-9.
Parra T, Clavijo G, Barragan R, Barbosa C, Londoño JD. Mediastinitis después de cirugía cardíaca. Manejo con tórax abierto y cierre por segunda intención. Rev Colomb Cardiol. 2001;8(8):378-86.
Leung Wai Sang S, Chaturvedi R, Alam A, Samoukovic G, de Varennes B, Lachapelle K. Preoperative hospital length of stay as a modifiable risk factor for mediastinitis after cardiac surgery. J Cardiothoracic Surg [Internet]. 2013 [citado 16 Jun 2014];8:45[7 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3618209/pdf/1749-8090-8-45.pdf
Kubota H, Miyata H, Motomura N, Ono M, Takamoto S, Harii K, et al. Deep sternal wound infection after cardiac surgery. J Cardiothoracic Surg [Internet]. 2013 [citado 16 Jun 2014];8:132[6 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3663691/pdf/1749-8090-8-132.pdf
Sjögren J, Gustafsson R, Nilsson J, Lindstedt S, Nozohoor S, Ingemansson R. Negative-pressure wound therapy following cardiac surgery: bleeding complications and 30-day mortality in 176 patients with deep sternal wound infection. Interact Cardiovasc Thorac Surg. 2011;12(2):117–20.
Dohmen PM. Post-sternotomy mediastinitis after cardiac surgery. Med Sci Monit [Internet]. 2014 [citado 24 Jun 2014];20:59-60. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3907526/pdf/medscimonit-20-59.pdf
Singh K, Anderson E, Harper JG. Overview and management of sternal wound infection. Sem Plast Surg. 2011;25(1):25-33.
De Feo M, Della Corte A, Vicchio M, Pirozzi F, Nappi G, Cotrufo M. Is post-sternotomy mediastinitis still devastating after the advent of negative-pressure wound therapy? Tex Heart Inst J. 2001;38(4):375-80.
Fulquet-Carreras E. Mediastinitis postoperatoria en cirugía cardíaca. Cir Cardiov. 2013;20(1):10-2.
Kobayashi T, Mikamo A, Kurazumi H, Suzuki R, Shirasawa B, Hamano K. Secondary omental and pectoralis major double flap reconstruction following aggressive sternectomy for deep sternal wound infections after cardiac surgery. J Cardiothorac Surg [Internet]. 2011 [citado 24 Jun 2014];6:56[6 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3094378/pdf/1749-8090-6-56.pdf
Yu AW, Rippel RA, Smock E, Jarral OA. In patients with post-sternotomy mediastinitis is vacuum-assisted closure superior to conventional therapy? Interact Cardiovasc Thorac Surg. 2013;17(5):861-5.
Schols RM, Lauwers TM, Geskes GG, van der Hulst RR. Deep sternal wound infection after open heart surgery: current treatment insights. A retrospective study of 36 cases. Eur J Plast Surg. 2011;34(6):487-92.
Popov AF, Schmitto JD, Jebran AF, Bireta C, Friedrich M, Rajaruthnam D, et al. Treatment of gram-positive deep sternal wound infections in cardiac surgery – experiences with daptomycin. J Cardiothorac Surg [Internet]. 2011 [citado 30 Jun 2014];6:112[7 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3184046/pdf/1749-8090-6-112.pdf
Recibido: 2 de julio de 2014
Aceptado: 22 de agosto de 2014
Subir