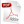CorSalud 2012 Jul-Sep;4(3):221-224
CASO CLÍNICO
PERICARDITIS CONSTRICTIVA EN UNA MUJER DE 36 AÑOS
Dra. Livian M. Lage López1, Dr. Guillermo R. Quintana Cañizárez1 y Dra. Tessa Negrín Valdés2
______________
Especialista de I Grado en MGI y Cardiología. Profesora Instructora.
Especialista de I Grado en Medicina Interna. Correo electrónico: livian@hpss.ssp.sld.cu
Hospital Universitario "Camilo Cienfuegos". Sancti Spíritus, Cuba.
Resumen
Paciente femenina, de 36 años de edad, con antecedentes de dos gestaciones, dos partos y ningún aborto, que en el año 2003 tras su segundo parto, distócico por cesárea, desarrolla una pericarditis de causa no precisada que produjo un derrame pericárdico grave con signos de taponamiento cardíaco, y requirió ingreso hospitalario y pericardiocentesis. Siete años después se identifican, en la consulta de Cardiología, síntomas clínicos de una pericarditis constrictiva, corroborada por ecocardiograma y cateterismo derecho; actualmente ingresa para pericardiectomía, evaluada como alto riesgo quirúrgico.
Palabras clave: Parto normal, pericarditis, taponamiento cardíaco, pericarditis constrictiva
Abstract
36 year-old female patient, with a history of two pregnancies, two births and no abortion, who in 2003 after her second delivery (cesarean for dystocia) she developed pericarditis of undetermined cause that produced a severe pericardial effusion with signs of cardiac tamponade and required hospital admission and pericardiocentesis. Seven years later, in the Cardiology service, clinical symptoms of constrictive pericarditis are identified and confirmed by echocardiography and right heart catheterization. This patient has been recently admitted for pericardiectomy, and evaluated as high surgical risk.
Key words: Natural childbirth, pericarditis, cardiac tamponade, pericarditis, constrictive
Introducción
La pericarditis constrictiva es el estadio final de una enfermedad inflamatoria que involucra al pericardio1, la causa idiopática, posquirúrgica o daño por radiación es el hallazgo fundamental en el mundo desarrollado; sin embargo, en los países en desarrollo la enfermedad tuberculosa constituye aún un diagnóstico primario1,2. El resultado final es una fibrosis densa, calcificación frecuente y adhesiones entre el pericardio parietal y visceral. La cicatrización que se produce es usualmente simétrica e impide el adecuado llenado de las cámaras cardíacas1,2.
En algunos pacientes el proceso puede desarrollarse de modo rápido y es reversible, esta variante es más frecuente en aquellos sometidos a cirugía cardiovascular3. También puede aparecer tras agresiones sucesivas al pericardio y necesitan varios años para su desarrollo total. Otras causas se refieren a infecciones (virales, bacterianas, por hongos o protozoarios), enfermedades del tejido conectivo, luego de un infarto de miocardio, inducidas por drogas, neoplasias, uso de dispositivos o procedimientos que involucren al pericardio, traumas, entre otros1-4.
La consecuencia fisiopatológica fundamental es la marcada restricción al llenado cardíaco, esto produce elevación y equilibrio de las presiones en todas las cámaras, en el sistema vascular periférico y en las venas pulmonares1. Ambos ventrículos se llenan rápidamente en la protodiástole por la marcada elevación de las presiones atriales y una acentuada succión ventricular, lo que culmina con una reducción del volumen expulsado en la sístole. Clínicamente la presentación se caracteriza por signos y síntomas de disfunción cardíaca derecha3. La estasis venosa deviene en congestión hepática, edema periférico, ascitis y en ocasiones, anasarca y cirrosis de origen cardíaco. La reducción del gasto cardíaco como consecuencia de un inadecuado llenado ventricular, sustentado por un pericardio constrictivo, produce fatiga, cansancio, pérdida de peso, disnea de esfuerzo, tos, ortoponea, fibrilación auricular y regurgitación tricuspídea, en menor cuantía pueden presentarse síncope y caquexia1,3-5.
El diagnóstico diferencial inmediato en un paciente con una pericarditis constrictiva es la miocardiopatía restrictiva, pues la conducta a seguir es totalmente diferente5.
Caso clínico
Paciente femenina, de 36 años de edad, con antecedentes de dos gestaciones, dos partos y ningún aborto, sin otras referencias personales; que en el año 2003, durante su segundo embarazo y a los siete días de un parto distócico por cesárea, desarrolla una pericarditis de causa no precisada que produjo un derrame pericárdico grave con signos de taponamiento cardíaco, que requirió ingreso hospitalario y pericardiocentesis.
En esta ocasión acude a la consulta de Cardiología por presentar disnea tras realizar esfuerzos leves o moderados (clase funcional II-III, según la Asociación del Corazón de Nueva York (NYHA, por sus siglas en inglés), y ocasionalmente en reposo; taquicardia de varios meses de evolución y edema de poca intensidad en miembros inferiores. Al examen físico cardiovascular se constatan ruidos arrítmicos por fibrilación auricular con respuesta rápida, sin deterioro hemodinámico, un primer ruido variable, segundo ruido de tono alto, y ausencia de tercer ruido; además, soplo sistólico III/VI en borde esternal izquierdo bajo que se irradia hacia el ápex, tensión arterial de 100/60 mmHg, frecuencia cardíaca de 116 latidos por minuto, pulsos periféricos de amplitud disminuida, ingurgitación yugular y signo de Kusmaul. También se encontró hepatomegalia de 2 cm por debajo del reborde costal, probablemente congestiva.
Se decidió realizar ecocardiograma (Figuras) para evaluar las características estructurales del corazón y la posibilidad de reversión de la fibrilación auricular. Al realizar el examen se encontraron características estructurales totalmente diferentes a lo esperado en una paciente de esta edad, y se decidió corroborar el diagnóstico con un cateterismo derecho, con el objetivo de determinar las presiones en las cavidades cardíacas y la presencia o no de saltos de saturación de oxígeno. Se encontró entonces que existía un incremento de leve a moderado de las presiones de la aurícula (10 mmHg) y el ventrículo (48 mmHg) derechos; las presiones aórticas eran normales (102 mmHg); la presión diastólica final del ventrículo izquierdo estaba levemente aumentada, y la curva de presión de las cavidades derechas mostraba una morfología en raíz cuadrada. Las saturaciones en las venas cava, y en la aurícula y ventrículo derechos, eran normales.
El diagnóstico definitivo fue pericarditis constrictiva y se envió a un hospital de referencia en La Habana para realizarle tratamiento quirúrgico.
Figura 1. A. Eje largo paraesternal. Derrame pericárdico localizado en pared posterior del ventrículo izquierdo. B. Vista apical 4 cámaras. Dilatación de aurícula derecha e izquierda, ventrículo derecho pequeño por compresión extrínseca. C. Vista apical 4 cámaras, regurgitación tricuspídea
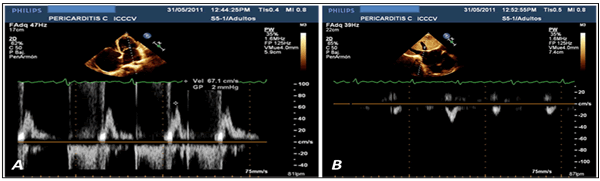
Figura 2. A. Flujograma mitral, diástoles variables por fibrilación auricular. B. Flujograma de venas hepáticas, se puede observar aumento de tamaño de la aurícula derecha.
Comentario
La pericarditis constrictiva es una enfermedad progresiva con la excepción de aquellos en los que cursa de modo transitorio6. La pericardiectomía es el tratamiento definitivo con una mortalidad perioperatoria de 5 − 15 %. Los pacientes con otras comorbilidades o presencia de alguna enfermedad grave son considerados de alto riesgo para la cirugía, de otro modo la pericardiectomía no debe ser demorada una vez realizado el diagnóstico3,4; el tratamiento con diuréticos y la restricción de sal son útiles para reducir la sobrecarga de líquidos y el edema, pero estos se hacen refractarios al tratamiento6,7. Debido a que la taquicardia sinusal es un mecanismo compensatorio deben evitarse los betabloqueadores y los antagonistas de calcio. En pacientes con fibrilación auricular y respuesta ventricular rápida el uso de digoxina constituye el tratamiento inicial, en general el ritmo no debe disminuir por debajo de los 80 a 90 latidos por minuto.
Alrededor de 70 − 80 % de los pacientes mejoran clínicamente a los 5 años del tratamiento quirúrgico, y de 40 − 50 % lo hacen a los 10 años de la pericardiectomía. Peores resultados se observan en aquellos donde las radiaciones constituyen el factor causal, así como en los que presentan daño renal, hipertensión pulmonar moderada o grave, fracción de eyección del ventrículo izquierdo menor de 0,40; hiponatremia y edad avanzada5-7.
La función diastólica, medida por ecocardiografía, regresa tempranamente a la normalidad en el 40 % de los casos, y en el 57 % es de forma tardía8,9. Los resultados inadecuados o la mala respuesta al tratamiento quirúrgico, se observan en pacientes con enfermedad de larga evolución, con fibrosis miocárdica, resección pericárdica incompleta, empeoramiento de una regurgitación tricuspídea o la aparición de compresión cardíaca por inflamación mediastinal y fibrosis7,10,11.
Referencias bibliográficas
Tsang TS, Barnes ME, Hayes SN, Freeman WK, Dearani JA, Butler SL, et al. Clinical and echocardiographic characteristics of significant pericardial effusions following cardiothoracic surgery and outcomes of echo-guided pericardiocentesis for management. Mayo Clinic experience, 1979-1998. Chest. 1999;116(2):332-31.
Goland S, Caspi A, Malnick S. Idiopathic chronic pericardial effusion. N Engl J Med. 2000;342(19):1449.
Kuvin JT, Harati NA, Pandian NG, Bojar RM, Khabbaz KR. Postoperative cardiac tamponade and the modern surgical era. Ann Thorac Surg. 2002;74(4):1148.
Ling LH, Oh JK, Schaff HV, Danielson GK, Mahoney DW, Seward JB, et al. Constrictive pericarditis in the modern era: Evolving clinical spectrum and impact on outcome after pericardiectomy. Circulation. 1999;100(13):1380-6.
Abdalla IA, Murray RD, Lee JC, White RD, Thomas JD, Klein AL. Does rapid volumen loading during transesophageal echocardiography differentiate constrictive pericarditis from restrictive cardiomyopathy? Echocardiography. 2002;19(2):125-34.
Breen J. Imaging of the pericardium. J Thorac Imag. 2001;16(1):47-54.
Haley JH, Tajik AJ, Danielson GK, Schaff HV, Mulvagh SL, Oh JK. Transient constrictive pericarditis: causes and natural history. J Am Coll Cardiol. 2004;43 (2):271-5.
Sagristá Ha JW, Ommen SR, Tajik AJ, Barnes ME, Ammash NM, Gertz MA, et al. Differentiation of constrictive pericarditis from restrictive cardiomyopathy using mitral annular velocity by tissue Doppler ecocardiography. Am J Cardiol. 2004;94 (3):316-9.
Sengupta PP, Mohan JC, Mehta V, Arora R, Khandheria BK, Pandian NG, et als. Doppler tissue imaging improves assessment of abnormal interventricular septal and posterior wall motion in constrictive pericarditis. J Am Soc Echocardiog. 2005; 18(3):226-30.
Hirai S, Hamanaka Y, Mitsui N, Morifuji K, Sutoh M. Surgical treatment of chronic constrictive pericarditis using an ultrasonic scalpel. Ann Thorac Cardiovasc Surg. 2005;11(3):204-7.
Taylor AM, Dymarkowski S, Verbeken EK, Bogaert J. Detection of pericardial inflammation with late-enhancement cardiac magnetic resonance imaging: initial results. Eur Radiol. 2006;16(3):569-74.
Recibido: 13 de marzo de 2012
Aceptado para su publicación: 23 de abril de 2012