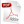CorSalud 2012 Jul-Sep;4(3):157-165
ARTÍCULO ORIGINAL
EVOLUCIÓN CLÍNICA DE PACIENTES CON INFARTO AGUDO DE MIOCARDIO TRATADOS CON ANGIOPLASTIA PRIMARIA
Dra. Giselle Serrano Ricardo1*, Dr. Jesús M. Pérez del Todo2 y Dr. Ernesto del Pino Sánchez2*
______________
Especialista de I Grado en Medicina General Integral y Cardiología. Cardiocentro Pediátrico "William Soler". La Habana, Cuba. Correo electrónico: giselleserrano@infomed.sld.cu
Especialista de I Grado en Medicina General Integral y Cardiología. Profesor Asistente. Instituto de Cardiología y Cirugía Cardiovascular. La Habana, Cuba.
* Máster en Urgencias Médicas.
Resumen
Introducción y objetivos: La angioplastia primaria restablece de manera rápida y mantenida la permeabilidad de la arteria coronaria responsable del infarto agudo de miocardio, disminuye significativamente la mortalidad, y mejora el pronóstico y la calidad de vida a largo plazo. El objetivo fue describir la evolución clínica de los pacientes con infarto agudo de miocardio tratados con angioplastia primaria. Método: Estudio descriptivo, longitudinal y prospectivo con 69 pacientes, recepcionados de 8:00 am a 4:00 pm, tratados con angioplastia primaria en el Instituto de Cardiología y Cirugía Cardiovascular, desde el 1 de julio de 2007 hasta el 31 de diciembre de 2008. Se realizó seguimiento clínico durante 180 días, donde se evaluó la frecuencia de sucesos clínicos mayores: muerte, reinfarto, angina postinfarto e inestable, necesidad de nueva revascularización y hemorragia mayor. Resultados: El tabaquismo y la hipertensión arterial tuvieron una prevalencia elevada. La localización inferior del infarto y la enfermedad de un vaso fueron las más frecuentes. Prevaleció el resultado inmediato exitoso. Los casos fallidos se relacionaron, con la coronaria derecha, el flujo TIMI 0 - 1 y el tiempo de evolución mayor de seis horas. Los sucesos clínicos mayores en el seguimiento fueron escasos y más frecuentes durante los primeros 30 días de seguimiento. Conclusiones: La angioplastia primaria realizada durante las primeras seis horas después del comienzo de los síntomas, es un procedimiento eficaz para tratar el infarto agudo de miocardio, debido al predominio del resultado exitoso y la escasa frecuencia de sucesos clínicos mayores durante seis meses de seguimiento clínico.
Palabras clave: Infarto del miocardio, angioplastia, evolución clínica
Abstract
Introduction and Objectives: Primary coronary angioplasty reestablishes fast and sustained way the permeability of acute myocardial infarction related artery. It decreases the mortality, improves the prognosis and quality of life to long-term. The objective was to describe patients' clinical evolution with acute myocardial infarction treated by primary coronary angioplasty. Method: A descriptive, longitudinal and prospective study was performed in 69 patients, who were admitted to the Cardiology and Cardiovascular Surgery Institute, from July 1, 2007 to December 31, 2008, between 8 a.m. and 4 p.m. All patients underwent primary coronary angioplasty. A clinical evolution was made during 180 days, where frequency of major clinic events were evaluated: death, re-AMI, angina post-AMI, unstable angina, need of new re-vascularization and major hemorrhage. Results: The tobacco addiction and hypertension had an elevated prevalence. The inferior infarction location and single vessel disease were the most frequent. The immediate successful result prevailed. The failed cases was related with the right coronary artery, TIMI 0-1 flow and evolution time bigger six hours. The major clinic events were limited and it was more frequent during the first 30 days follow-up. Conclusions: Primary coronary angioplasty underwent during the first six hours after symptoms onset is an efficacious procedure, due to the predominance of the successful result and fewer frequency of major clinic events during six months follow-up.
Key words: Myocardial infarction, angioplasty, clinical evolution
Introducción
Los síndromes coronarios agudos (SCA) constituyen un problema de salud pública en países desarrollados y se incrementan significativamente en países en desarrollo1,2. Aunque la incidencia es difícil de asegurar, se estima que el 30 % de los SCA se presentan como un infarto agudo de miocardio con elevación del segmento ST (IAMCEST)2,3.
El IAMCEST obedece a la ruptura o erosión de una placa de ateroma y la consecuente formación de un trombo que ocluye la arteria coronaria implicada4-6. A pesar de que las consecuencias clínicas siguen siendo devastadoras, los avances terapéuticos permiten disminuir significativamente la mortalidad, mejorar el pronóstico y la calidad de vida a largo plazo7-10.
El objetivo primordial de la terapéutica del IAMCEST es el restablecimiento rápido y mantenido de la permeabilidad de la arteria coronaria responsable, mediante angioplastia coronaria convencional o con la implantación de stent9,11,12.
Se conoce que la rápida restauración del flujo coronario es un importante factor determinante de la supervivencia de los pacientes con IAMCEST13. El beneficio obtenido por la reperfusión precoz y eficaz del miocardio en vías de necrosis limita el tamaño del infarto, reduce el grado de disfunción ventricular y mejora la supervivencia6,14,15. Esto puede lograrse por vía farmacológica (fibrinólisis) o mecánica: angioplastia coronaria transluminal percutánea primaria (ACTPp), que se define como el tratamiento de la arteria coronaria responsable del IAMCEST durante las primeras 12 horas de la presentación del dolor anginoso u otros síntomas, sin terapia fibrinolítica previa u otro tratamiento para la disolución de trombos16.
La utilidad potencial de la ACTPp frente a la fibrinólisis estriba en distintas consideraciones. Los agentes fibrinolíticos constituyen el tratamiento más frecuente del infarto agudo de miocardio por su disponibilidad, rapidez y simplicidad de administración, y por la demostrada reducción de la mortalidad asociada a su uso. En la terapia fibrinolítica, la permeabilización de la arteria causante del infarto no es inmediata, se produce una hora tras el comienzo del tratamiento y cerca del 46 % de los pacientes tratados no logra restablecer un flujo normal. El riesgo de sangrado asociado al tratamiento hace que un número no despreciable de pacientes no tengan indicación de este procedimiento, y aún cuando no existan riesgos de sangrado identificables, alrededor del 1 % desarrollan hemorragia intracraneal. Los elementos anteriores apoyan la superioridad de la ACTPp en cuanto a restauración temprana y completa del flujo coronario, con una baja incidencia de isquemia recurrente, reinfarto, accidente cerebrovascular y muerte9,12,15,16.
Los resultados de la ACTPp dependen de múltiples factores, entre los que cuentan la experiencia del equipo intervencionista y la existencia de una logística hospitalaria, que garantice la revascularización coronaria percutánea en un máximo de 90 minutos desde la llegada del paciente al área de urgencias, ya que el tiempo transcurrido tiene un gran impacto sobre la cantidad de miocardio salvado por el procedimiento y, por ende, sobre el pronóstico de los pacientes. A estos aspectos, que sin duda alcanzaron su optimización tras varios años de puesta en práctica, hay que sumar los constantes desarrollos en la técnica angiográfica y en la farmacología concomitante: dispositivos de más bajo perfil, catéteres de menor calibre, creciente uso de los stents y mejoras en su técnica de implantación, además del empleo de regímenes antitrombóticos más eficaces9,15,17.
La limitación más importante de la ACTPp es la necesidad de una infraestructura adecuada. En España, existen 175 salas de Hemodinámica, de ellas, 112 (64 %) ubicadas en centros públicos y solo 68 % de estas últimas disponen de un equipo de alerta las 24 horas del día18. En Cuba, solo en tres provincias, Santiago de Cuba, Villa Clara y La Habana, existen Cardiocentros con Servicios de Hemodinámica. En la capital cuatro centros hospitalarios están dotados de laboratorios de Hemodinámica y no disponen de su servicio las 24 horas. En el Instituto de Cardiología y Cirugía Cardiovascular se realizan aproximadamente 70 procedimientos de ACTPp como promedio anual, lo que motivó a realizar este estudio con el propósito de describir la evolución clínica de los pacientes con infarto agudo de miocardio tratados con angioplastia primaria.
Método
Se realizó una investigación descriptiva, longitudinal y prospectiva. El universo estuvo constituido por todos los pacientes con diagnóstico de IAMCEST atendidos en el Instituto de Cardiología y Cirugía Cardiovascular, en el período comprendido desde el 1 de julio de 2007 hasta el 31 de diciembre de 2008.
La muestra quedó constituida por 69 pacientes con IAMCEST que acudieron al cuerpo de guardia o al Servicio de Hemodinámica de forma consecutiva, en el horario de 8 a.m. a 4 p.m, a quienes se decidió realizar ACTPp, como tratamiento revascularizador.
Criterios de inclusión:
• Clínicos: síntomas compatibles con isquemia miocárdica de más de 20 minutos de duración pese a la administración de tratamiento antianginoso (nitritos).
• Electrocardiográficos: elevación del segmento ST ≥ 0,1 mV en al menos dos derivaciones electrocardiográficas contiguas, durante más de 20 minutos o presencia de un nuevo bloqueo completo de rama izquierda.
• Tiempo: procedimiento realizado en las primeras 12 horas después del inicio de los síntomas.
• Pacientes que firmaron el consentimiento para realizar el procedimiento.
Criterios de exclusión:
• Enfermos recepcionados después de 4 p.m. y antes de 8 a.m.
• Antecedentes angiográficos previos de anatomía coronaria compleja.
• Contraindicación para el uso de antiagregantes plaquetarios.
• Shock* cardiogénico.
Criterios de salida:
• Pacientes que se les realizó ACTPp, pero fue imposible el seguimiento.
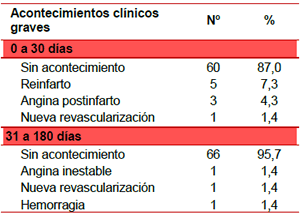
Se realizó un seguimiento clínico durante 180 días a todos los pacientes, donde se evaluó la frecuencia de acontecimientos clínicos graves, mediante consultas programadas. De 0 a 30 días se evaluó la frecuencia de muerte, reinfarto, angina postinfarto y necesidad de nueva revascularización; mientras que de 31 a 180 días se evaluó la presencia de muerte, angina inestable, nueva revascularización y hemorragia mayor.
Se definió el resultado inmediato exitoso de ACTPp, como la ausencia de complicación durante el procedimiento, cuando se logró permeabilizar el vaso obstruido con flujo sanguíneo coronario de intensidad TIMI 2 - 3 y con estenosis residual < 20 %.
Se consideró el tiempo de evolución del IAMCEST desde el inicio de los síntomas hasta el inflado del globo o la implantación del stent en el salón de Hemodinámica.
El flujo coronario se evaluó solamente en la arteria coronaria responsable del infarto en la coronariografía previa a la ACTPp. Se consideró TIMI 0 - 1 como oclusión total o flujo lento que no llena totalmente el vaso coronario distal, mientras que flujo TIMI 2 - 3 se representó por flujo lento que llena totalmente el vaso distal o flujo rápido que perfunda todo el vaso y sus ramas.
Se realizaron distribuciones de frecuencias absolutas. Las variables cualitativas se expresaron como número de casos y porcentajes. Como medidas de resumen de la variable cuantitativa edad se describió la media ± desviación estándar. Para la variable cualitativa sexo se calculó la razón masculino/femenino. Para el análisis estadístico de las variables cualitativas se empleó la prueba no paramétrica Chi cuadrado de Pearson. Si la frecuencia esperada fue menor de cinco se utilizó la prueba de probabilidad exacta de Fisher. Se realizó un análisis de supervivencia global libre de acontecimientos clínicos graves mediante el método de Kaplan-Meier. Se consideró estadísticamente significativo un valor de p ≤ 0,05. Se utilizó el programa estadístico MedCalc versión 11.5.
Se solicitó la autorización de la dirección del Instituto y del Servicio de Hemodinámica para realizar tal estudio. Los pacientes fueron informados del derecho de participar o no en la investigación y de retirarse en cualquier momento, sin exponerse a perjuicios. Se pidió por escrito, el consentimiento informado y voluntario de la persona. Se garantizó en todo momento la integridad del paciente y la confidencialidad de la información, pues no se dieron a conocer datos personales de los enfermos involucrados, que fueron de uso exclusivo del equipo de investigadores.
Resultados
Se incluyeron 69 pacientes con edad media de 60,4 años y con predominio del sexo masculino (85,5 %). La razón masculino/femenino fue 5,9; lo que significa que en la muestra estudiada existen aproximadamente seis hombres por cada mujer. Se identificó una elevada prevalencia de factores de riesgo. La mayoría de los pacientes poseía el mal hábito de fumar (69,6 %), y la hipertensión arterial (HTA), se presentó también con gran frecuencia (66,7 %). La prevalencia de factores de riesgo fue predominante en pacientes del sexo masculino. Se observó un predominio de los infartos de localización inferior con 55,1 %, seguido de los de cara anterior, 42 %. (Tabla 1).
Tabla 1. Antecedentes demográficos y clínicos (n=69).
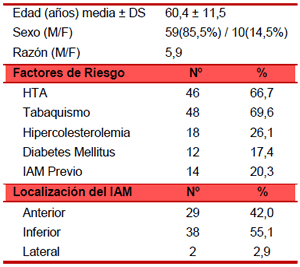
La coronaria derecha (CD) y la descendente anterior (DA) fueron las arterias coronarias más tratadas. Se comprobó que el 58 % de los pacientes presentó lesión de un vaso, mientras que la enfermedad donde se afectaron dos vasos se encontró en 27,5 %. Se logró reperfundir satisfactoriamente la arteria responsable del IAMCEST en 67 pacientes (97,1 %) (Tabla 2).
Tabla 2. Características angiocardiográficas (n=69).
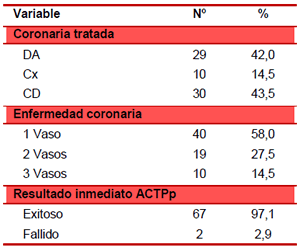
El 100 % de las ACTPp sobre la descendente anterior (DA) y la circunfleja (Cx) fueron exitosas (Tabla 3). Los casos con resultado inmediato fallido (6,7 %) pertenecieron a la coronaria derecha (CD). El grupo TIMI 0 - 1 aportó las ACTPp con resultado inmediato fallido (3,6 %).
Los casos con resultado inmediato fallido (11,8 %) fueron aquellos con demoras superiores a 6 horas (Tabla 4).
Tabla 3. Resultado inmediato ACTPp, según coronaria tratada y flujo TIMI
Un total de 30 pacientes (24 %) desarrollaron NIC. El porcentaje de NIC fue significativamente mayor en el grupo que no recibió profilaxis de la NIC: 35,9 % (23/64) vs. 11,5 % (7/61) (p = 0.003), lo que se comportó como un factor protector para su aparición con un riesgo relativo de 0,32 (IC 95 % 0,15 a 0,69). El número de pacientes necesarios a tratar para evitar una NIC fue de 4 (IC 95 % 3 a 10).
Tabla 4. Resultado inmediato de la ACTPp, según tiempo de evolución del IAMCEST

ACTPp: Angioplastia coronaria transluminal percutánea primaria. IAMCEST: Infarto agudo de miocardio con elevación del segmento ST.
Las complicaciones graves fueron escasas. No se presentaron muertes en el seguimiento. A los 30 días, 87 % de los pacientes no evidenciaron sucesos clínicos. El reinfarto (7,2 %) y la angina postinfarto (4,3 %) fueron los más frecuentes en este período. Al transcurrir 180 días, 95,7 % evolucionó satisfactoriamente sin presentar ninguna complicación (Tabla 5).
Tabla 5. Acontecimientos clínicos graves durante el seguimiento clínico
La localización anterior del IAMCEST fue la más propensa a presentar algún suceso clínico de envergadura durante el seguimiento. Durante los primeros 30 días, el 6,9 % presentaron reinfarto y angina postinfarto, respectivamente. Pasados 180 días fue necesaria la nueva revascularización en el 3,4 %.
Las complicaciones graves predominaron en pacientes con flujo TIMI 0 - 1. Durante 30 días, 5,7 % presentaron reinfarto y angina postinfarto, respectivamente.
El análisis de supervivencia global libre de complicaciones graves evidenció que 12 (17,3 %) de los pacientes presentaron algún acontecimiento no fatal durante el seguimiento de 0 a 180 días. No hubo fallecidos, pero existió un predominio de pacientes con complicaciones, 9 (13 %) durante los primeros 30 días de seguimiento. (Figura 1).
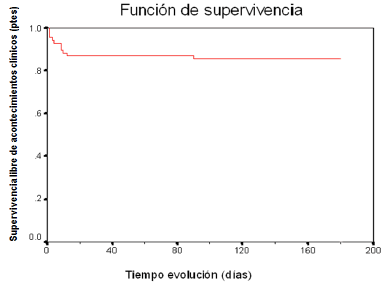
Figura 1. Función de supervivencia global libre de acontecimientos clínicos graves.
Discusión
La edad media fue similar a la mayoría de los estudios revisados7,8,17,19, situación esperada si se toma en cuenta que la cardiopatía isquémica en sus diferentes formas de presentación tiene una prevalencia aumentada en la sexta y séptima décadas de la vida, como resultado de la progresiva acumulación de aterosclerosis coronaria con la edad y la coexistencia con otros factores de riesgo coronario.
El predominio del sexo masculino coincide con otros autores7,8,17,19-21. Es un hecho bien conocido que la cardiopatía isquémica se manifiesta más tardíamente en la mujer que en el hombre. Durante el período fértil de la mujer la incidencia de cardiopatía isquémica es muy baja y se produce un incremento progresivo de esta después de la menopausia. Ello se explica porque las mujeres parecen estar protegidas del desarrollo de aterosclerosis por el nivel estrogénico que existe durante la etapa premenopáusica. De hecho, la mujer tiene una incidencia de cardiopatía isquémica similar a la del hombre, pero con seis a diez años de retraso, de modo que a partir de los 75 años es esencialmente la misma. En consecuencia, la morbilidad y mortalidad por cardiopatía isquémica en el hombre es mucho mayor que en la mujer en la primera mitad de la vida22. El estudio Framingham estableció que en la tercera década de la vida, la diferencia de morbilidad cardiovascular entre hombres y mujeres era de siete a uno, pero decrecía progresivamente hasta igualarse en la séptima década23.
El predominio de factores de riesgo se justifica porque la población padece cardiopatía isquémica y en ellos la prevalencia de dichos factores es mucho mayor que en la población general24. Se comprobó que la prevalencia global encontrada superó los resultados informados por otros investigadores2,8,17,19,25, y resultó más notable en el sexo masculino, debido a un rango de edad más amplio, donde es más probable la coexistencia de varios factores de riesgo que conllevan a una mayor morbilidad.
En más de la mitad de los pacientes se identificaron antecedentes de HTA y tabaquismo, seguido por la hipercolesterolemia, por lo que es imperativo tomar en cuenta estos datos para reforzar la lucha en contra este mal hábito, así como reconocer la importancia de un adecuado control de las enfermedades crónicas en todos los niveles de atención médica a fin de realizar labores de prevención primaria, y disminuir el riesgo cardiovascular de la población.
La localización inferior del IAMCEST predominante fue similar a lo informado por Palomo et al.8 y a lo encontrado en el estudio PRIAMHO II19; sin embargo, otros autores han identificado el IAMCEST de cara anterior como el más frecuente2,7,17,21,25. Además predominó la enfermedad de un vaso, igualmente comentado en el estudio multicéntrico MASCARA25.
Como existió un predominio de IAMCEST de cara inferior, es esperado el tratamiento más frecuente de las arterias coronarias que irrigan dichos territorios (CD y Cx)8,19.
El resultado inmediato exitoso alcanzado de más de 90 %8,17,21,26, refleja la seguridad del procedimiento y sustenta su utilidad, independientemente de la presentación clínica de los pacientes atendidos.
La ACTP fallida de la CD se debió a vasos coronarios tortuosos, acodados, y con lesiones multisegmento, lo que dificultó el acceso. Los pacientes con flujo TIMI 2-3, que tuvieron resultado inmediato exitoso, tenían arterias permeables donde el paso de la guía, el avance de los dispositivos y la utilización de stent directo fue mucho más fácil27,28. El uso de stent sin predilatación disminuye la posibilidad de "no reflujo" y con ello el probable fracaso de la ACTPp17,29. Es necesario mencionar que los casos fallidos se relacionaron, de forma no significativa, con los pacientes con vasos ocluidos (flujo TIMI 0 - 1), lo que lógicamente produce, además del mayor tiempo de evolución del IAMCEST con trombos más organizados29,30, mayores dificultades para el avance de la guía y otros dispositivos27,28.
De manera significativa, los casos fallidos fueron aquellos con demoras superiores a 6 horas. Tanto para la ACTPp28,31 como para la fibrinólisis32,33, a medida que pasa el tiempo los trombos están más organizados y las posibilidades de permeabilizar la arteria responsable del IAMCEST disminuyen. El factor tiempo resulta de especial importancia en estos pacientes, ya que cuanto mayor es la demora en la revascularización percutánea, más elevada es la mortalidad8,34.
En general, las complicaciones graves fueron escasas. Esta baja prevalencia quizás se deba a la pequeña cantidad de pacientes incluidos. No obstante, en el presente estudio las cifras de reinfarto durante los primeros 30 días son superiores a lo publicado en los estudios DISCO 317, PRIAMHO II19 y en el grupo de ACTPp del ASSENT 427, que informaron prevalencias de 1 %, 3,1 % y 5 %, respectivamente.
De 31 a 180 días los acontecimientos clínicos graves también fueron pocos. Lo más llamativo fue la muy baja prevalencia de nueva revascularización, que no llegó a 2 %, resultado muy distante de lo informado por Sánchez-González35 (8 %) y por el estudio DISCO 317 (11,2 % en el grupo de stent directo y 12,1 % en el grupo de stent con predilatación). A pesar de que la incidencia conocida de reestenosis con el empleo de stent convencional es de 15 a 30 %36, podría ser aún mayor al tratar a pacientes en el contexto del síndrome coronario agudo, por eso los resultados de la presente investigación pueden estar en relación, como plantea Califf37, con la presencia de reestenosis subclínica, donde el 33 % de los pacientes que se mantienen asintomáticos después de realizarles una ACTPp presentan reestenosis angiográfica.
La oclusión de la DA implica un mayor territorio miocárdico en riesgo. El resultado exitoso de la ACTPp sobre ella, trae consigo un menor deterioro de la función ventricular y una mayor supervivencia2,7,8,17. Los pacientes tratados presentaron lesiones coronarias complejas, lo que justifica la frecuencia de reinfarto y angina postinfarto en la localización anterior del IAMCEST, a pesar del resultado inmediato exitoso. Como la ACTPp sobre DA constituye un factor angiográfico predictor de reestenosis, la necesidad de una nueva revascularización por esta causa, en dicha localización del IAMCEST fue más frecuente, además de la presencia de estenosis coronarias largas que requirieron la implantación de más de un stent36.
Se observó que los acontecimientos clínicos graves predominaron en pacientes con flujo TIMI 0 - 1, donde existen trombos más organizados y extensos29, y lógicamente hay más predisposición a la reoclusión, lo que está en relación directa con el tiempo de evolución del IAMCEST hasta el comienzo de la ACTPp, pues a más tiempo, más organización trombótica y más riesgo de complicaciones subsecuentes29,30,32,33.
Los pacientes que mostraron acontecimientos clínicos graves durante los primeros 30 días de seguimiento tuvieron estenosis coronarias sinuosas, con lesiones multisegmento que requirieron ACTPp de DA con la colocación de varios stents, lo que favoreció el fenómeno de la reestenosis y con ella, la aparición de subsecuentes complicaciones isquémicas.
Conclusiones
La angioplastia primaria realizada durante las primeras seis horas después del comienzo de los síntomas, es un procedimiento eficaz para tratar el infarto agudo de miocardio, debido al predominio del resultado exitoso y la escasa frecuencia de acontecimientos clínicos graves durante los seis meses de seguimiento clínico.
Nota del Editor:
*SHOCK: Este término está descrito fisiopatológicamente en el DRAE con aceptable precisión. Shock debe decirse choque aunque en este caso lo aceptamos para evitar posibles ambigüedades.
Referencias bibliográficas
Rogers WJ, Canto JG, Lambrew CT, Tiefenbrunn AJ, Kinkaid B, Shoultz DA, et al. Temporal trenes in the treatment of over 1.5 million patients with myocardial infarction in the US from 1990 through 1999: The National Registry of myocardial infarction 1, 2 and 3. J Am Coll Cardiol. 2000;36(7):2056-63.
García-Castillo A, Jerjes-Sánchez C, Martínez Bermúdez P, Azpiri-López JR, Autrey Caballero A, Martínez Sánchez C, et al. Registro mexicano de Síndromes Coronarios Agudos (RENASICA II). Arch Cardiol Mex. 2005;75(Supl 1):6-19.
Steg PG, Goldberg RJ, Gore JM, Fox KA, Eagle KA, Flather MD, et al. Baseline characteristic, management practices and in-hospital outcomes of patients hospitalized with Acute Coronary Syndromes in the Global Registry of Acute Coronary Events (GRACE). Am J Cardiol. 2002;90(4):358-63.
Almeida Gómez J, Álvarez Toledo O. Fisiopatología de los síndromes coronarios agudos. Rev Cubana Med [Internet]. 2006 [citado 3 Ene 2010];45(3):[aprox. 6 p.]. Disponible en: http://scielo.sld.cu/scielo.php?pid=S0034-75232006000300010&script=sci_arttext#cargo
Osenda OJ. Fisiopatología de la cardiopatía isquémica. En: Delcán JL, editors. Cardiopatía isquémica. Madrid: McGraw-Hill-Interamericana; 1999. p.107-11.
Arós F, Loma-Osorio A, Bosch X, González Aracil J, López Bescos L, Marrugat J, et al. Manejo del infarto del miocardio en España (1995-1999) Datos del registro de infartos de la Sección de Cardiopatía Isquémica y Unidades Coronarias (RISCI) de la Sociedad Española de Cardiología. Rev Esp Cardiol. 2001;54:1033-40.
Membreño MJP, Monares ZE, Colín EV, Poblano MM, Aguirre SJ, Martínez SJ. Evolución de los síndromes coronarios agudos manejados con angioplastia coronoria transluminal percutánea (ACTP) primaria en la Unidad de Terapia Intensiva Dr Mario Shapiro del Centro Médico ABC. Rev Asoc Mex Med Crit y Ter Int. 2007;21(3):131-4.
Palomo Villada JA, Padilla Padilla F, Reyes Cisneros F, Silvestre Montoya A, Astudillo Sandoval R, Flores Flores J, et al. Resultados de la implantación de stent coronario en angioplastia primaria en el infarto agudo del miorcadio. Rev Mex Cardiol. 2004;15(2):66-74.
Cequier A, Bueno H, Augé JM, Bardají A, Fernández-Ortiz A, Heras M. Características y mortalidad del infarto agudo de miocardio tratado con intervencionismo coronario percutáneo primario en España. Resultados del Registro TRIANA 1 (Tratamiento del Infarto Agudo de miocardio eN Ancianos). Rev Esp Cardiol. 2005;58(4):341-50.
Arós F, Heras M, Vila J, Sanz H, Ferreira-González I, Permanyer-Miralda G, et al. Reducción de la mortalidad precoz y a 6 meses en pacientes con IAM en el periodo1995-2005. Datos de los registros PRIAMHO I, II y MASCARA. Rev Esp Cardiol. 2011;64(11):972-80.
Alfonso F. Angioplastia primaria en España. Rev Esp Cardiol. 2000;53(9):1164-8.
García E. Intervencionismo en el contexto del infarto del miocardio. Conceptos actuales. Rev Esp Cardiol. 2005;58(5):567-78.
Gore JM, Granger GB, Simoons ML, Sloan MA, Weaver WD, White HD, et al. Mortality and functional outcomes in the GUSTO I Trial. Global use of strategies to open occluded coronary arteries. Circulation. 1995;92(10):2811-8.
Jacobs AK. Primary angioplasty for acute myocardial infarction. Is it worth the wait? N Engl J Med. 2003;349(8):798-800.
Van de Werf F, Bax J, Betriu A, Blomstrom-Lundqvist C, Crea F, Falk V, et al. Guías de Práctica Clínica de la Sociedad Europea de Cardiología (ESC). Manejo del infarto agudo de miocardio con elevación persistente del segmento ST. Versión corregida Rev Esp Cardiol. 2009;62(3):293.e1-e47.
Silbera S, Albertssonb P, Avilésc F, Camicid P, Colomboe A, Hamm C, et al. Guías de Práctica Clínica sobre intervencionismo coronario percutáneo. Rev Esp Cardiol. 2005;58(6):687-93.
Cuellas C, Fernández F, Martínez G, Trillo R, Vázquez N, Zueco J, et al. Implante directo del stent en el infarto agudo de miocardio. Estudio DISCO 3. Rev Esp Cardiol. 2006;59(3):217-24.
Díaz JF, de la Torre JM, Sabaté M, Goicolea J. Registro español de hemodinámica y cardiología intervencionista. XX Informe oficial de la sección de hemodinámica y cardiología Intervencionista de la Sociedad Española de Cardiología (1990-2010). Rev Esp Cardiol. 2011;64(11):1012-22.
Arós F, Cuñat J, Loma-Osorio A, Torrado E, Bosch X, Rodríguez JJ, et al. Tratamiento del infarto agudo de miocardio en España en el año 2000. El estudio PRIAMHO II. Rev Esp Cardiol. 2003;56(12):1165-73.
Carrión CM, Becerra PL, Pinto CJ, Postigo DR. Características clínicas y seguimiento a 30 días de pacientes con síndrome isquémico coronario agudo. Rev Soc Peru Med Interna. 2007;20(2):53-9.
De la Llata M, Vargas M, Magañá JA, Leal C, Férez S, Lupi E, et al. El registro nacional de intervenciones coronarias percutáneas (RNICP). Arch Cardiol Mex. 2003;73(4):304-12.
Romero MM, Fernández Brito JE. Estudio de la prevalencia de las enfermedades ateroscleróticas en un área de salud. Rev Cubana Med Gen Integr. 1992;8(2):127-38.
Castelli GA. Epidemiology of coronary heart disease in the Framingham study. Am J Med. 1984;76(2A):4-13.
Baena Díez JM, Del Val García JL, Peregrina JT. Epidemiología de las enfermedades cardiovasculares y factores de riesgo en atención primaria. Rev Esp Cardiol. 2005;58(4):367-73.
Ferreira I, Permanyer M, Marrugat J, Heras M, Cuñat J, Civeira E, et al. Estudio MÁSCARA (Manejo del Síndrome Coronario Agudo. Registro Actualizado). Resultados globales. Rev Esp Cardiol. 2008;61(8):803-16.
Grines CL. Primary angioplasty the strategy of choice. N Engl J Med. 1996;335(17); 1313-6.
Assessment of the Safety and Efficacy of a New Treatment Strategy with Percutaneous Coronary Intervention (ASSENT-4 PCI) investigators. Primary versus Tenecteplase facilitated percutaneous coronary intervention in patients with ST segment elevation acute myocardial infarction. Lancet. 2006;367(9510):569-78.
Weaver WD, Simes RJ, Betriu A, Grines CL, Zijlstra F, Garcia E, et al. Comparison of primary coronary angioplasty and intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review. JAMA. 1997;278(23):2093-8.
Scheller B, Hennen B, Hammer B, Walle J, Hofer C, Hilpert V, et al. Beneficial effects of inmediate stenting after thrombolysis in acute myocardial infarction. J Am Coll Cardiol. 2003;42(4):634-41.
Hochman JS, Lamas GA, Buller CE. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med 2006;355: 1010-56.
Stone GW, Grines CL, Cox DA. Comparison of angioplasty with stenting, with or without abciximad in acute myocardial infarction. N Engl J Med 2002; 346: 957-66.
Boersma E, Maas AC, Deckers JW, Simoons ML. Early thrombolytic treatment in acute myocardial infarction. Reappraisal of the golden hour. Lancet. 1996;348 (9030):771-5.
Zeymer U, Tebbe U, Essen R, Haarmann W, Neuhaus KL. Influence of time to treatment on early infarct-related artery patency after different thrombolytic regimens. ALKK study Group. Am Heart J. 1999;137:34-8.
García Escudero A, Riccitelli MA, Gaito M, Afattato S, Blanco F, Alonso A, et al. Time delays in performing primary angioplasty in patients transferred with acute myocardial infarction: a health-care issue. Rev Argent Cardiol. 2009;77(2):88-95.
Díaz de la Llera LS, Sánchez-González AJ, Villa Gil-Ortega M. Angioplastia primaria en el infarto agudo de miocardio: resultados de un hospital de tercer nivel en Andalucía. Cardiocore. 2011;46(2):57-60.
Slavin L, Tobis JM. Stent reestenosis. En: Morton J. Kern. Interventional Cardiology board review book. Barcelona: Lippincott Williams & Wilkins; 2007. p. 125-6.
Califf RM. Reestenosis: The clinical issues. In: Topol EJ, editor. Textbook of Interventional Cardiology. Philadelphia: W.B Saunders; 1990. p. 363-94.
Recibido: 2 de marzo de 2012
Aceptado para su publicación: 13 de abril de 2012