CorSalud 2012;4(1)
CASO CLÍNICO
OCLUSIÓN TOTAL CRÓNICA DEL TRONCO
CORONARIO IZQUIERDO Y ESTENOSIS DE
Por:
Dr. Francisco L. Moreno-Martínez1*, Dr. Ramón
González Chinea2*, Dr. Álvaro L. Lagomasino
Hidalgo3*, Dr. Rosendo S. Ibargollín
Hernández1*, Dr. Iguer F. Aladro Miranda4*,
Dr. Luis F. Vega Fleites4*, Dr. Roger Mirabal Rodríguez5*,
Dr. Gustavo de J. Bermúdez Yera5*, Dr. Yuri Medrano Plana5*,
Dr. Roberto Bermúdez Yera4*
1.
Especialista
de I y II Grados en Cardiología. Máster en Urgencias Médicas. Asistente. Correo
electrónico: flmorenom@yahoo.com
2.
Especialista
de I y II Grados en Radiología. Profesor Auxiliar.
3.
Especialista
de II Grado en Cirugía Cardiovascular. Profesor Auxiliar.
4.
Especialista
de I Grado en Cardiología.
5.
Especialista
de I Grado en Cirugía Cardiovascular. Máster en Urgencias Médicas.
* Cardiocentro
“Ernesto Che Guevara”. Villa
Clara. Cuba.
Resumen
La estenosis del tronco coronario izquierdo se encuentra
entre el 3-5 % de los pacientes a los que se les realiza una coronariografía, pero su oclusión total es rara (0,05-0,1
%). En este artículo presentamos el caso de un paciente de 42 años con oclusión
total de este vaso, que presentaba además, una estenosis de 85 % en la arteria coronaria
derecha y fue revascularizado quirúrgicamente de
forma exitosa. Se implantaron 3 injertos, mamaria a la descendente anterior, y
vena safena a una obtusa marginal y a la descendente posterior. Se presentan
las imágenes angiográficas y de la cirugía, y se
comentan las alternativas terapéuticas, donde lo más importante es
individualizar el tratamiento, con el objetivo de brindar la mejor opción a
cada paciente en particular. Para lograrlo es imprescindible una excelente
relación del equipo de trabajo donde, como en este caso, el cardiólogo
intervencionista y el cirujano cardiovascular se complementen, para el bien del
paciente.
Abstract
The left main coronary artery stenosis is found in 3-5 % of patients
who undergo coronary angiography, but total occlusion is rare (0,05-0,1 %). In this article, the case of a 42-year-old
patient with chronic total occlusion of the left main coronary artery is
presented. This patient, who also had 85 % stenosis of the right coronary
artery, was surgically and successfully revascularized.
3 grafts were implanted: mammary artery to the anterior descending artery and
saphenous vein to the obtuse marginal and posterior descending artery. The
angiographic and surgery images are shown, and treatment options are discussed,
where the most important thing is to individualize treatment in order to
provide the best option for each patient. It order to achieve this, an
excellent team work is essential, in which, as in this case, the interventional
cardiologist and cardiovascular surgeon complement each other for the good of
the patient.
|
Palabras clave: OCLUSIÓN CORONARIA ANGIOGRAFÍA CORONARIA PUENTE DE ARTERIA CORONARIA |
Key words: CORONARY OCCLUSION CORONARY ANGIOGRAPHY CORONARY ARTERY BYPASS |
Introducción
La estenosis del tronco coronario izquierdo (TCI) se
encuentra entre el 3-5 % de los pacientes a los que se les realiza una coronariografía; sin embargo, su oclusión total es rara
(0,05-0,1 %)1,2,
pues constituye la ausencia de flujo sanguíneo anterógrado y es una grave manifestación
de la aterosclerosis coronaria. La rareza de este padecimiento está relacionada
con su elevada mortalidad, pues cuando aparece de forma aguda es prácticamente
imposible la supervivencia, debido a la gran cantidad de miocardio afectado, la
presencia de choque cardiogénico y la aparición, prácticamente
inevitable, de arritmias ventriculares mortales, que hacen que la mayoría de
los pacientes fallezcan antes de llegar al hospital y, de los que llegan, muere
aproximadamente el 50 %3.
Lo más frecuente es encontrarlo, en pacientes sintomáticos, cuando la
obstrucción se ha desarrollado de forma crónica, una vez que haya permitido la
formación de circulación colateral.
En este artículo presentamos el caso de un paciente de 42
años con oclusión total crónica del TCI, que fue revascularizado
quirúrgicamente de forma exitosa.
Caso Clínico
Se
presenta a un hombre, de 42 años de edad, con antecedentes de
hipercolesterolemia familiar, hipertensión arterial y hábito de fumar (30
cigarrillos al día), que presentaba angina de esfuerzo estable y disnea, de 4
meses de evolución, y la ergometría demostró signos de insuficiencia coronaria
a bajas cargas (descenso horizontal del segmento ST de
|
|
|
Figura |
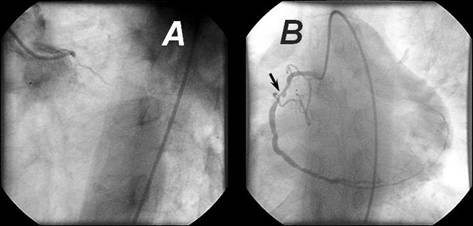
En la coronariografía se observó una oclusión total crónica del
TCI (Figura 1A) y una estenosis compleja y excéntrica, de 85 %, en el segmento
medio de la coronaria derecha (Figura 1B), esta arteria emitía circulación
colateral al territorio izquierdo, que llegaba hasta el sitio de la obstrucción
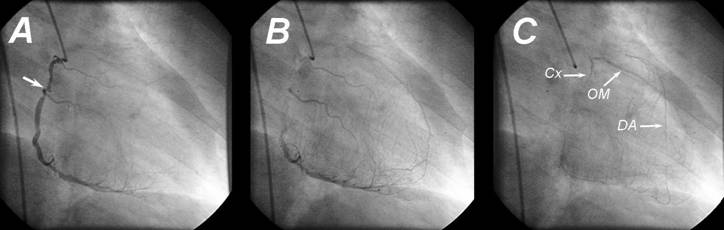
(Figura 2).
|
|
|
Figura |
Al considerar la gravedad de la
enfermedad coronaria y el elevado riesgo de un posible procedimiento
intervencionista, se decidió consultar el caso con cirugía cardiovascular y fue
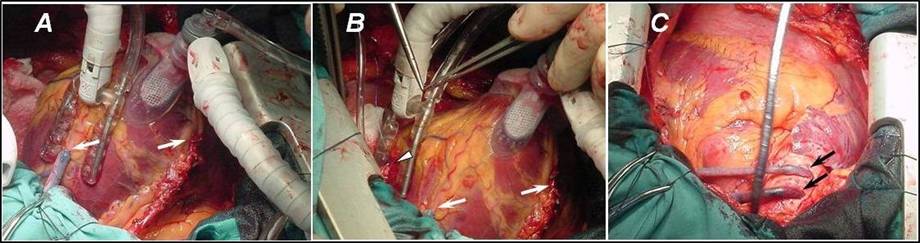
llevado al quirófano a la semana siguiente. Se realizaron 3 injertos: arteria
mamaria interna izquierda a la descendente anterior, y vena safena interna
invertida a obtusa marginal de la circunfleja y a la descendente posterior de
la coronaria derecha (Figura 3). El procedimiento se realizó sin circulación
extracorpórea y el paciente fue trasladado a
|
|
|
Figura 3. Revascularización
miocárdica quirúrgica A. Injertos
de mamaria y safena en descendente anterior y obtusa marginal,
respectivamente (flechas) B. Anastomosis
de la safena a la descendente posterior (cabeza de flecha) C. Inserción aórtica de los injertos aorto-coronarios con vena safena (flechas). |
Comentario
La primera descripción clínica de la
enfermedad del TCI se le atribuye a James Herrik en
19124. Tradicionalmente,
la revascularización miocárdica quirúrgica (CABG,
por sus siglas en inglés) ha sido el tratamiento de elección1; pero con el desarrollo de
la cardiología intervencionista, muchos pacientes han sido revascularizados
exitosamente por vía percutánea1,3,5-7.
El desarrollo de la circulación
colateral, desde la coronaria derecha, es imprescindible para preservar una
adecuada función ventricular y garantizar la supervivencia. Nassar
et al.8 comentaron que cuando el flujo sanguíneo de las
colaterales es suficiente, puede que se perpetúe la oclusión crónica del TCI,
sin que aparezca dolor precordial, y Zimmern et al.2 definió que el flujo por estas colaterales podía ser
abundante (suficiente) o limitado (insuficiente), lo que determinaría la
presencia o no de síntomas, y la preservación de la función ventricular.
Kandzari y Ormiston5 plantean que existe poca evidencia para avalar al intervencionismo
coronario percutáneo (ICP), como tratamiento de rutina en pacientes con
enfermedad de TCI no protegido. El pronóstico de los stents farmacoactivos
(SFA) y los convencionales, en pacientes con lesiones menos complejas, es
similar respecto a complicaciones graves como muerte, infarto agudo de
miocardio y trombosis del stent; pero en lesiones más complejas, los SFA han mostrado una
superioridad innegable; sin embargo, aunque se prefiere el uso de estos, los stents
convencionales son mejores: en pacientes con elevado riesgo de sangrado, ante
la necesidad de una cirugía no cardíaca que precise de la interrupción de la
doble antiagregación plaquetaria, o en los casos con
diámetro del vaso igual o mayor a
Un estudio reciente6
demostró mejores índices de muerte y del parámetro combinado muerte/infarto/ictus
en pacientes con stents
convencionales respecto a la cirugía (15,9 % vs. 24,1 %, p=0.02 y 25,2 % vs.
32,1 %, p=0.04, respectivamente); no obstante, el índice de revascularización
del vaso tratado fue significativamente superior en los pacientes con este tipo
de stents
(36,7 % vs. 4,9 %, p<0.001). Los SFA
también han demostrado eficacia y seguridad en el tratamiento del TCI no
pregido7,9;
después de un seguimiento durante 3 años, mostraron menor incidencia de muerte (7,3
% vs. 8,4 %; p=0.64), ictus (1,2 % vs. 4,0 %; p=0.02) y
muerte/infarto/ictus (13,0 % vs. 14,3
%; p=0.60), al compararlos con
También por estas razones, hasta hace algunos años, la revisión angiográfica rutinaria era una norma después del ICP, pero al
considerar la baja incidencia de reestenosis con el uso de SFA, su utilidad es
dudosa, pues no se considera necesaria la realización de este tipo de
procedimiento en los pacientes asintomáticos; por eso, ya no aparece
recomendado en las guías de práctica clínica del American College of Cardiology/
American Heart Association
publicadas en el año 200912,
solo se recomienda la evaluación incruenta a los 6 meses y de ahí en lo
adelante, anual. Estas guías, sin embargo, propusieron un avance en la
realización del ICP en pacientes con enfermedad de TCI, al promoverlo de una recomendación
clase III a la clase IIb5,12.
No se tienen dudas de que cuando un paciente presenta
reestenosis del stent
implantado en el TCI, se necesita una nueva revascularización; lo que es
incierto aun es cuál de los dos métodos (ICP o CABG) es el más apropiado5,14.
En estos casos el ICP ha mostrado resultados favorables, con un riesgo de
mortalidad cardiovascular de 1,7 % para un período de seguimiento promedio de
35 meses; sin embargo, los datos demuestran que la cirugía presentó menos
complicaciones cardíacas graves en ese mismo período de tiempo: 14 % vs. 25 %5,14.
Las guías de revascularización coronaria percutánea del American College
of Cardiology/ American Heart
Association, del 201115 (Anexo), plantean que el ICP es una posible
alternativa terapéutica para la revascularización en pacientes cuidadosamente
seleccionados, y la localización de la lesión es un importante determinante
para la elección del ICP en la enfermedad del TCI no protegido; pues la
implantación de un stent
en el ostium o en la porción media,
es más oportuna y segura que cuando se trata la bifurcación o trifurcación del
TCI15,16. La enfermedad
de la porción distal de este vaso requiere un alto grado de experiencia y
habilidad por parte del cardiólogo intervencionista, y tiene muchas más
probabilidades de reestenosis que el ostium
o la porción media5,15-17.
Muchos factores deben considerarse al analizar estas dos formas
de tratamiento (ICP o CABG): situación clínica del paciente, número de vasos
enfermos, relación de vasos afectados/tratados, tipo de lesión coronaria a tratar;
uso de una, dos o ninguna arteria mamaria, revascularización completa o
incompleta, riesgo antes del procedimiento, comorbilidades, entre otros. Lo cierto es que el ICP y
Sin
dudas, hay que individualizar a los enfermos, con el único objetivo de brindarle
la mejor opción terapéutica. Para lograrlo es imprescindible una excelente
relación del equipo de trabajo donde, como en este caso, el cardiólogo
intervencionista y el cirujano cardiovascular se complementen, para lograr (con
un basamento científico y un alto grado de responsabilidad) una adecuada
selección de los pacientes.
Referencias
bibliográficas
1.
Trehan
V, Mehta V, Mukhopadhyay S, Yusuf J, Arora R. Percutaneous stenting of chronic total occlusion
of unprotected left main coronary artery. Indian Heart J. 2003;55:172-4.
2.
Zimmern
SH, Rogers WJ, Bream PR, Chaitman BR, Bourassa MG,
Davis KA, et al: Total occlusion of the left main coronary artery: the Coronary
Artery Surgery Study (CASS) experience. Am J Cardiol.
1982;49:2003-10.
3.
Li JJ, Xu
B, Chen JL. Stenting for left main coronary artery occlusion in adolescent: A case
report. World J Cardiol. 2010;2(7):211-4.
4.
Herrick J. Clinical features of
sudden obstruction of the coronary arteries. JAMA. 1912;59:2015-20.
5.
Kandzari
DE, Ormiston JA. Revascularization for unprotected
left main coronary artery disease: An evolution in clinical decision making. Curr Cardiol Rep. 2011;13:424-31.
6.
Park DW, Kim YH, Yun SC, Lee JY, Kim
WJ, Kang SJ, et al. Long-term outcomes after stenting versus coronary artery
bypass grafting for unprotected left main coronary artery disease: 10-year
results of bare-metal stents and 5-year results of drug-eluting stents from the
ASAN-MAIN (ASAN Medical Center-Left MAIN Revascularization) registry. J Am Coll Cardiol. 2010;56(17):1366–75.
7.
Kim YH, Park DW, Kim WJ, Lee JY, Yun
SC, Kang SJ, et al. Validation of SYNTAX (Synergy
between PCI with Taxus and Cardiac Surgery) score for
prediction of outcomes after unprotected left main coronary revascularization. JACC
Cardiovasc Interv. 2010;3(6):612-23.
8.
Nassar
H, Y Rozenman, Gotsman MS.
Total occlusion of the left main coronary artery and normal left ventricular
function despite critical narrowing of the right coronary artery. Eur Heart J. 1992;13:850-2.
9.
Morice
MC, Serruys PW, Kappetein
AP, Feldman TE, Stahle E, Colombo A, et
al. Outcomes in patients with de novo left main disease treated with either
percutaneous coronary intervention using paclitaxel-eluting stents or coronary
artery bypass graft treatment in the Synergy Between Percutaneous
Coronary Intervention With TAXUS and Cardiac Surgery (SYNTAX) Trial.
Circulation 2010;121:2645-53.
10. Naik H, White AJ, Chakravarty T, Forrester J, Fontana G, Kar
S, et al. A meta-analysis of 3,773 patients
treated with percutaneous coronary intervention or surgery for unprotected left
main coronary artery stenosis. JACC Cardiovasc Interv. 2009;2(8):739-47.
11. Kandzari DE, Colombo
A, Park SJ, Tommaso CL, Ellis SG, Guzman LA, et al.
Revascularization for unprotected left main disease: evolution of the evidence
basis to redefine treatment standards. J Am Coll Cardiol. 2009;54(17):1576-88.
12. Kushner
FG, Hand M, Smith SC, King SB 3rd, Anderson JL, Antman
EM, et al. 2009 focused updates: ACC/AHA guidelines for the management of
patients with ST-Elevation myocardial infarction (updating the 2004 guideline
and 2007 focused update) and ACC/AHA/SCAI guidelines on percutaneous coronary
intervention (updating the 2005 guideline and 2007 focused update): a report of
the American College of Cardiology Foundation/American Heart Association Task
Force on Practice Guidelines. Circulation. 2009;120(22):2271-306.
13. Wijns W, Kolh
P, Danchin N, Di Mario C, Falk V, Folliguet
T, et al. Guidelines on myocardial revascularization: The Task Force on
Myocardial Revascularization of the European Society of Cardiology (ESC) and
the European Association for Cardio-Thoracic Surgery (EACTS). Developed with
the special contribution of the European Association for Percutaneous
Cardiovascular Interventions (EAPCI). Eur Heart J.
2010;31(20):2501-55.
14. Sheiban I, Sillano D, Biondi-Zoccai G, Chieffo A, Colombo A, Vecchio S, et
al. Incidence and management of restenosis after treatment of unprotected left
main disease with drug-eluting stents 70 restenotic
cases from a cohort of 718 patients: FAILS (Failure in Left Main Study). J Am Coll Cardiol. 2009;54(13):1131–6.
15. Levine
GN, Bates ER, Blankenship JC, Bailey SR, Bittl JA, Cercek B, et al. 2011 ACCF/AHA/SCAI Guideline for
Percutaneous Coronary Intervention. A Report of the American College of
Cardiology Foundation/American Heart Association Task Force on Practice
Guidelines and the Society for Cardiovascular Angiography and Interventions.
Circulation. 2011;124(23):e574-651.
16. Chieffo A, Park SJ,
Valgimigli M, Kim YH, Daemen
J, Sheiban I, et al. Favorable long-term outcome
after drug-eluting stent implantation in nonbifurcation
lesions that involve unprotected left main coronary artery: a multi-center
registry. Circulation. 2007;116(2):158–62.
17. Tamburino C, Capranzano P, Capodanno D, Tagliareni F, Biondi-Zoccai G, Sanfilippo A, et
al. Plaque distribution patterns in distal left main coronary artery to predict
outcomes after stent implantation. JACC Cardiovasc Interv. 2010;3(6):624-31.