CorSalud 2011;3(3)
ARTÍCULO ORIGINAL
NÁUSEAS Y VÓMITOS
POSTOPERATORIOS CON MORFINA LIOFILIZADA EPIDURAL. SU RELACIÓN CON ALGUNAS
VARIABLES
Por:
MSc. Dr. Rudy Hernández Ortega1, MSc.
Dr. Osvaldo González Alfonso2, MSc. Dr. Pedro A. Hidalgo Menéndez3,
MSc. Dra. Ilida M. Marrero Font4, Dr. Juan Manuel Rodríguez5,
Dr. Jorge Méndez Martínez5 y Dra. Shemanet García Cid6
______________
1.
Máster en Urgencias Médicas. Especialista de I Grado en Anestesiología y
Reanimación. Cardiocentro "Ernesto Che Guevara". Santa Clara, Villa
Clara. Asistente. UCM-VC. e-mail: rudyho@cardiovc.sld.cu
2.
Máster en Urgencias Médicas. Especialista de I y II
Grados en Anestesiología y Reanimación. Cardiocentro "Ernesto Che
Guevara" Santa Clara, Villa Clara. Profesor Auxiliar. UCM-VC. e-mail: osvaldo@cardiovc.sld.cu
3.
Máster en Urgencias Médicas. Especialista de I y II
Grados en Anestesiología y Reanimación. Cardiocentro "Ernesto Che
Guevara". Santa Clara, Villa Clara. Instructor. UCM-VC. e-mail: pedro@cardiovc.sld.cu
4.
Máster en Atención Primaria de Salud. Especialista de I Grado en EGI.
Clínica Estomatológica "Celia Sánchez Manduley". Instructora. UCM-VC.
5.
Especialista de I Grado en Anestesiología y Reanimación, y en Medicina
General Integral. Cardiocentro "Ernesto Che Guevara". Santa Clara,
Villa Clara.
6.
Especialista de
I Grado en Anestesiología y Reanimación. Diplomada en Cuidados Intensivos de
Adultos. Hospital General Docente “Roberto Fernández Rodríguez” de Morón, Ciego
de Ávila.
Resumen
Introducción y objetivos: Las
complicaciones postoperatorias asociadas al empleo epidural de opiáceos,
limitan su mayor uso como método analgésico. El objetivo de esta investigación
fue describir el comportamiento de las náuseas y vómitos postoperatorios con la
aplicación de morfina liofilizada en la anestesia epidural. Método:
Estudio prospectivo, observacional y a simple ciegas, donde se conformaron
aleatoriamente 3 grupos de 20 pacientes cada uno: Grupo I recibió medicación
preoperatoria con 10 mg de metoclopramida, Grupo II con 4 mg de ondansetrón y
el Grupo III no recibió ninguna medicación preoperatoria. Resultados: Las
náuseas y vómitos postoperatorios se presentaron en la muestra estudiada con
una incidencia de 20,6 %. No hubo diferencias significativas entre la metoclopramida
y el ondansetrón en la incidencia de náuseas y vómitos; efectos que se
presentaron con mayor frecuencia en aquellas pacientes que se movilizaron en
las primeras 12 horas y en las que tuvieron ingesta oral en ese mismo período
de tiempo. Conclusiones: Las náuseas y vómitos postoperatorios fueron
efectos adversos, relativamente frecuentes, al aplicar morfina liofilizada a la
anestesia epidural. La metoclopramida fue tan efectiva como el ondansetrón en
su efecto antiemético. Las náuseas y vómitos fueron más habituales en los
pacientes que se movilizaron y tuvieron ingesta oral en las primeras 12 horas,
y en los que no recibieron premedicación antiemética.
Abstract
Introduction and objectives: Postoperative complications
associated with epidural use of opioids limit its wider use as an analgesic
method. The purpose of this research was to describe the behavior of
postoperative nausea and vomiting with the application of lyophilized morphine in epidural anesthesia. Method:
Prospective, observational and single-blind study, where 3 groups, of 20
patients each, were randomly formed: Group I received preoperative medication
with 10 mg of metoclopramide, Group II received
4 mg of ondansetron and Group III received no preoperative medication. Results:
Postoperative nausea and vomiting occurred in the sample with an incidence of
20,6 %. There were no significant differences between metoclopramide and
ondansetron regarding the incidence of nausea and vomiting. These effects
occurred more frequently in those patients who were mobilized in the first 12
hours in which they had oral intake during the same period of time. Conclusions:
Postoperative nausea and vomiting were relatively frequent side effects as a
result of applying lyophilized morphine to the epidural anesthesia.
Metoclopramide was as effective as ondansetron in its antiemetic effect. Nausea
and vomiting were more common in patients who were mobilized and had oral
intake in the first 12 hours, and in those who received no antiemetic
premedication.
|
Palabras clave: MORFINA
ANESTESIA
EPIDURAL TRASTORNOS
RELACIONADOS CON OPIOIDES |
Key words: MORPHINE ANESTHESIA, EPIDURAL OPIOID-RELATED DISORDERS |
Introducción
El
dolor postoperatorio tiene una gran incidencia, por lo que ocupa un lugar
importante en la atención médica, y constituye un conjunto de experiencias
perceptivas y emocionales no placenteras, asociadas a reflejos nerviosos
autonómicos y a reacciones de comportamiento, como respuesta a la lesión de
diversos tejidos corporales1.
La
necesidad del tratamiento adecuado es esencial para garantizar la calidad
asistencial en el paciente operado, ante todo por su carácter humano, ético y
por los beneficios que le aporta, lo cual se evidencia por los múltiples
fármacos que se han empleado para su alivio, como son: los anestésicos locales,
los opiáceos, la ketamina, los agonistas adrenérgicos alfa-2, la neostigmina,
los antiinflamatorios no esteroideos, entre otros2-8.
Los opiáceos han
desempeñado un papel muy importante en el tratamiento del dolor posquirúrgico
por su potente efecto analgésico, y porque pueden administrarse por vía
sistémica o regional.
El uso del opio para
lograr el alivio del dolor es proverbial, se describe en diferentes tratados
desde la antigüedad; en los últimos siglos se desarrollaron diferentes
compuestos derivados, semisintéticos y sintéticos, conocidos de forma genérica
como opioides u opiáceos, y su prototipo es la morfina. Estos fármacos se han
utilizado tradicionalmente en forma inhalada (la “esponja soporífera” de los
griegos clásicos) o por inyección; pero, según Fachenda9, no es hasta 1973 que Pert y Snider
descubren los receptores opioides específicos. En 1976, York y Rudi demuestran
su existencia en la médula espinal y, de forma casi inmediata, Wang señala su
utilidad en el hombre, con lo que se abre una nueva ruta para el empleo de
estos agentes: la administración intraespinal de opioides9,10.
Los opiodes, al depositarse
localmente en la cercanía de la médula espinal, se unen a receptores pre y
postsinápticos, e impiden que se liberen nuevos transmisores a este nivel y
bloqueen de este modo, la transmisión de la información nociceptiva a nivel del
asta dorsal de la médula espinal10, por lo que ofrecen una analgesia
de calidad por tiempos prolongados11-14.
Asimismo, la inclusión de
morfina en el espacio epidural ha sido informada como una excelente alternativa
para la analgesia postoperatoria, al necesitarse dosis ínfimas comparadas con
las necesarias por vía parenteral, con menores efectos adversos (básicamente
prurito, náuseas y vómitos, retención urinaria, y en menor frecuencia, insuficiencia
respiratoria)15, lo que puede
potenciar el efecto de los anestésicos locales (verbigracia, bupivacaína), y
extender su acción analgésica por períodos prolongados.
La cirugía vascular
constituye uno de los procedimientos quirúrgicos que mayor extensión y
desarrollo ha tenido en las últimas décadas. La revascularización de las
extremidades inferiores ha permitido la implementación de técnicas anestésicas
poco usuales, y la utilización de agentes anestésicos de recuperación rápida
(isofluorano o sevofluorano, propofol, remifentanil, o menores dosis de los
opioides “clásicos”, como el fentanil y sufentanil), que favorecen a su vez a
la rápida recuperación de los enfermos, con tiempos cortos de ventilación
mecánica postoperatoria (< 6 horas) y una menor estadía en la sala de
Cuidados Intensivos Posquirúrgicos, lo que ha traído consigo una mayor
incidencia del dolor postoperatorio.
Numerosas estrategias se
han ensayado para combatirlo, desde el uso de antiinflamatorios no esteroideos
hasta la inyección parenteral de tramadol, meperidina o morfina. No obstante, estos medicamentos mantienen su efecto
farmacológico por períodos cortos, generalmente 4-6 horas, y su efecto
acumulativo y el escaso margen entre las dosis terapéuticas y tóxicas, reducen
su eficacia.
La instauración de un bloqueo epidural lumbar de
forma única o asociada a la anestesia general muestra ventajas evidentes: bajos
requerimientos de opioides endovenosos, menor respuesta neuroendocrina, menor
incidencia de vasoespasmo, y tiempos mínimos de ventilación postoperatoria16. A su vez, la administración de
bupivacaína epidural se asocia con analgesia postoperatoria, y le brinda
bienestar al enfermo. La asociación de morfina, a su vez, debe ofrecer una
mayor calidad analgésica, y evitar la realización de administraciones
recurrentes de bupivacaína (no exentas de efectos adversos) por el catéter
epidural17-22. La analgesia
epidural exclusiva con estos agentes no se asocia a denervación simpática, ni
bloqueo motor, de ahí que produzca de manera selectiva un bloqueo sensitivo.
Otros beneficios que se le atribuyen a este tipo de analgesia es, que con bajas
dosis produce una analgesia postoperatoria prolongada, reduce el uso de
analgésicos suplementarios, una deambulación más precoz y por tanto, una menor
incidencia de fenómenos tromboembólicos, una mejoría en la función
respiratoria, entre otros5.
En el Cardiocentro “Ernesto Che Guevara”
de Santa Clara se han dejado de usar los opiáceos por vía espinal en el tratamiento
del dolor postoperatorio, debido a la alta incidencia de efectos colaterales.
De este modo, nos propusimos iniciar esta investigación con el objetivo de describir el comportamiento
de las náuseas y vómitos postoperatorios con la aplicación de morfina
liofilizada a la anestesia epidural, además de identificar la incidencia de
náuseas y vómitos postoperatorios en los pacientes estudiados; comparar la
metoclopramida y el ondansetrón, según su eficacia antiemética e identificar una
posible relación entre náuseas y vómitos con variables como: medicación
preoperatoria, movilización del paciente y primera ingesta oral.
Método
Diseño: Se realizó un estudio observacional,
prospectivo y a simple ciegas, en el Cardiocentro “Ernesto Che Guevara” de
Santa Clara, en el período comprendido de enero del
Universo de estudio: Todos los pacientes que recibieron anestesia epidural
lumbar con morfina liofilizada para revascularización de extremidades
inferiores en dicha institución, en el período de estudio.
Muestra: Se conformaron aleatoriamente 3 grupos con 20 pacientes cada uno. Su
inclusión en los diferentes grupos se realizó al azar, a partir de un registro
consecutivo de pacientes.
Criterios
de inclusión: Todos los pacientes de ambos sexos, anunciados para cirugía
electiva de revascularización de extremidades inferiores.
Criterios
de exclusión: Contraindicación absoluta para la anestesia epidural,
antecedentes de asma bronquial o atopia manifiesta, alergia conocida a fármacos
empleados y pacientes que se negaron a participar en el estudio.
Criterios
de salida:
Pacientes en los que falló la técnica inicial y hubo que utilizar anestesia
general.
Técnica: Cada grupo se conformó de la siguiente manera: Grupo I (Medicación
preoperatoria con 10 mg de metoclopramida vía intravenosa), Grupo II
(Medicación preoperatoria con 4 mg de ondansetrón vía intravenosa) y Grupo III
(No recibieron medicación preoperatoria).
Se practicó la anestesia epidural con la técnica estándar, se empleó como anestésico local bupivacaína 0,5 % y se añadió
a la solución anestésica, 2 mg de morfina liofilizada. Se monitorizaron de
forma incruenta, la tensión arterial, el electrocardiograma,
las frecuencias cardíaca y respiratoria, la saturación pulsátil de oxígeno de la hemoglobina (SpO2)
y el gasto urinario.
En el período postoperatorio (las primeras 24
horas), el paciente mantuvo una estrecha vigilancia
y la debida monitorización por el médico intensivista, encargado de recoger todos los datos de interés.
Se consideró movilización del paciente: cuando este cambió de
decúbito supino a otra posición y, como primera ingesta oral: el tiempo en
horas desde que el paciente llegó a la sala de recuperación hasta que ingiere
fluidos o alimentos por vía oral.
Análisis estadístico: Se utilizó la t de Student para las pruebas pareadas
independientes, y para las variables cualitativas, la
prueba no paramétrica de Chi Cuadrado. Se utilizó el Software Window 2000 y Statistis
98.
Las pruebas se trabajaron con una
confiabilidad de 95 %. El valor de p se interpretó de la siguiente manera:
No significación estadística (p > 0,05), con
significación estadística (p < 0,05), con
alta significación estadística (p < 0,01) y con muy alta significación estadística (p < 0,001).
Resultados
En el Grupo I la media de edad fue de 56
± 9,6 años, relación masculino/femenino 0,82; en el Grupo II la edad media fue
59,2 ± 7,5 años, y la relación masculino/femenino 0,77; mientras que en el
Grupo III la edad media fue 58,0 ± 11,5 años y la relación masculino/femenino 0,84.
La composición de los grupos de estudio fue además, similar en cuanto al estado
físico e intervenciones quirúrgicas, lo que los hace
homogéneos y por lo tanto, estadísticamente comparables.
La incidencia general de náuseas y
vómitos postoperatorios (tabla 1) fue de 20 %, solo estuvo presente en 12 de
los pacientes estudiados. En el Grupo I afectó al 15,0 %; en el II, al 10,0 %;
mientras que en el III se observó la mayor incidencia (35,0 %).
Tabla 1 Incidencia de náuseas y vómitos
postoperatorios con morfina liofilizada epidural. Cardiocentro “Ernesto Che
Guevara”. 2008-2011.
|
Grupo I (n = 20) |
Grupo II (n = 20) |
Grupo III (n = 20) |
TOTAL (n = 60) |
||||
|
No. |
% |
No. |
% |
No. |
% |
No. |
% |
|
3 |
15,0 |
2 |
10,0 |
7 |
35,0 |
12 |
20,0 |
Fuente: Modelo de recogida de datos.
La relación existente entre
náuseas y vómitos con la premedicación antiemética se muestra en la tabla 2. El
35,0 % de los pacientes que no la recibieron presentaron este efecto adverso,
que contrasta con la presencia de náuseas y vómitos en solo el 15,0 % de
quienes recibieron un antiemético en su medicación preanestésica. Esto
representa una diferencia de muy alta significación estadística (p < 0,001).
Tabla 2 Relación de náuseas y vómitos con la premedicación
antiemética. Cardiocentro “Ernesto Che Guevara”. 2008-2011.
Efecto adverso
|
Sin premedicación antiemética (n = 20) |
Con
premedicación
antiemética (n = 40) |
||
|
No. |
% |
No. |
% |
|
|
Sin náuseas y vómitos |
13 |
65,0 |
34 |
85,0 |
|
Con náuseas y vómitos |
7 |
35,0 |
6 |
15,0 |
Fuente: Modelo de recogida de datos. p < 0,001
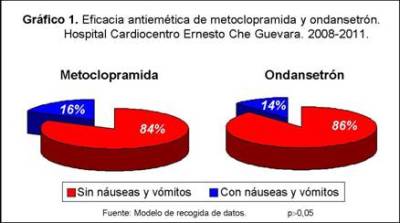
La comparación entre metoclopramida y
ondansetrón, respecto a su eficacia antiemética (Gráfico 1), mostró que en el
84,0 % de los pacientes premedicados con el primer fármaco no hubo náuseas ni
vómitos, los que recibieron el segundo tuvieron una incidencia de 14,0 % de
este efecto adverso, lo que previno su aparición en el 86,0 % restante. Las
diferencias encontradas carecen de significación estadística (p > 0,05).
|
|
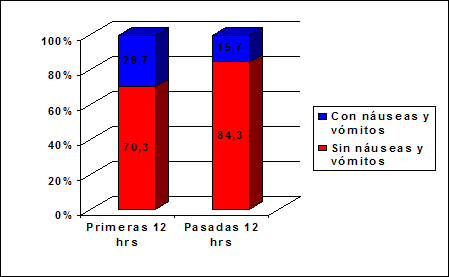
Por otra parte, la relación de la
movilización del paciente con la aparición de las náuseas y vómitos (Gráfico 2),
mostró como los que se movilizaron en las primeras 12 horas presentaron una
incidencia de náuseas y vómitos de 29,7 %, mientras que en aquellos movilizados
después de este tiempo se presentó en 15,7% de los casos, independientemente al
fármaco utilizado. Esto representa una diferencia de muy alta significación
estadística (p < 0,001).
|
Gráfico
2 Relación de náuseas y
vómitos con la movilización del paciente. Cardiocentro
“Ernesto Che Guevara”. 2008-2011. |
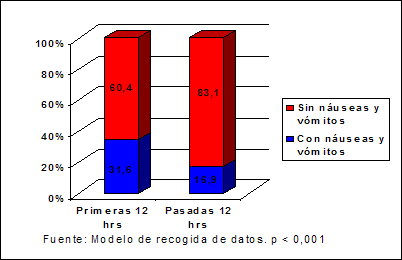
También relacionamos la primera
ingesta oral de los pacientes con la aparición de náuseas y vómitos
postoperatorios (Gráfico 3). Se observó un predominio de este efecto adverso en
los que se les permitió la ingestión oral en las primeras 12 horas del postoperatorio
(31,6 %), respecto a los pacientes en que se hizo después de este período de
tiempo (16,9 %). Las diferencias encontradas son de muy alta significación
estadística (p < 0,001).
Gráfico 3 Relación de náuseas y vómitos con la primera ingestión
oral del paciente.
Cardiocentro
“Ernesto Che Guevara”. 2008-2011. |
Discusión
El
prurito es considerado por muchos el efecto adverso postoperatorio más
frecuente tras la administración epidural de morfina7-10. Bucklin y
colaboradores, publicaron una incidencia de prurito de 28,3 % en las pacientes
obstétricas tratadas con morfina intradural durante el trabajo de parto10,
mientras que Slappendel, según Catterall7,
informa un 51,5 %. Mucho se ha especulado sobre la causa del prurito inducido
por los opiáceos neuroaxiales. La mayoría de los autores plantean que este no
es debido a la liberación de histamina y que se debe a un mecanismo central del
opiáceo en la médula espinal, mediado por receptores ![]()
Las
náuseas y vómitos postoperatorios producidos por la inyección epidural de
opiáceos, se deben a la estimulación directa del fármaco en la zona
quimiorreceptora de “gatillo” o disparo emético bulbar, mediado por receptores![]() . La
administración espinal de meperidina se asocia con la mayor incidencia de
náuseas y vómitos producida por opioides5,11. Ciertas personas nunca
vomitan después de recibir morfina, mientras que otras lo hacen siempre que
reciben el fármaco, por lo que parece haber una predisposición individual aún
no identificada. Se sugiere además un mecanismo vestibular en la génesis de las
náuseas y vómitos por opioides, pues se ha observado que estos son más
frecuentes en pacientes ambulatorios11. En nuestros casos
comprobamos lo anterior, pues este efecto se presentó con mayor frecuencia en
pacientes que se movilizaron en las primeras 12 horas de operados.
. La
administración espinal de meperidina se asocia con la mayor incidencia de
náuseas y vómitos producida por opioides5,11. Ciertas personas nunca
vomitan después de recibir morfina, mientras que otras lo hacen siempre que
reciben el fármaco, por lo que parece haber una predisposición individual aún
no identificada. Se sugiere además un mecanismo vestibular en la génesis de las
náuseas y vómitos por opioides, pues se ha observado que estos son más
frecuentes en pacientes ambulatorios11. En nuestros casos
comprobamos lo anterior, pues este efecto se presentó con mayor frecuencia en
pacientes que se movilizaron en las primeras 12 horas de operados.
La
apertura precoz de la vía oral predispone a la aparición de náuseas y vómitos
después de una anestesia epidural, sobre todo cuando se emplean en ella
opiáceos. Según Mehta14,
Goll y colaboradores informan un mayor por ciento de pacientes
afectados, los cuales iniciaron la ingestión oral antes de las 16 horas, lo que
se asemeja a nuestros resultados.
El
ondansetrón es un fármaco antiserotoninérgico, que inhibe los receptores 5-HT y
es muy efectivo en la prevención y tratamiento de la emésis postoperatoria. Su
uso parece razonable en aquellas cirugías en las que se espera una elevada
incidencia de este efecto adverso, como la abdominal, de oído, de estrabismo15,16.
Según Mulroy16, Fortney y colaboradores han
publicado que, dosis entre 4 y 8 mg es tan efectiva como la del droperidol en
su efecto antiemético durante la cesárea bajo anestesia raquídea con morfina. Los
nuevos antiserotoninérgicos, como el granisetrón y tropisetrón no parecen
ofrecer mayores ventajas que el ondansetrón. Borgeat y colaboradores obtienen
una eficacia antiemética con dosis subhipnóticas de propofol en cirugía
urológica y ortopédica, al utilizar dosis entre 10 y 20 mg IV del fármaco16.
Varios autores plantean también, que la metoclopramida, en dosis de 10 - 20 mg
IV, es muy eficaz en la profilaxis antiemética, por permitir un rápido
vaciamiento gástrico, aumentar el tono del esfínter gastroesofágico y por sus
efectos antidopaminérgicos a nivel del SNC9,15-17. En el presente
trabajo no encontramos diferencias significativas entre la metoclopramida y el ondansetrón,
respecto a su efecto antiemético. El droperidol se usa comúnmente para este fin
a bajas dosis (0,625 -1,25 mg), pero sus efectos hemodinámicos (α
bloqueador), extrapiramidales y sedativos limitan su mayor uso18. Otros
fármacos como la prometazina, la hidroxicina y el dimenhidrinato también se han
empleado como antieméticos. Se ha sugerido que la administración
intraoperatoria de oxígeno disminuye la incidencia de náuseas y vómitos
postoperatorios19.
Se
estima que la incidencia de retención urinaria con la morfina intratecal sea de
10-40 %20. Su relación con los opioides se debe a la acción del
fármaco sobre los receptores, m y d inhibiéndose el reflejo de la micción e incrementándose
el tono del esfínter vesical y la capacidad de la vejiga, para retener orina11,13,23-26.
El
rubor facial se presenta como manifestación periférica de liberación de
histamina, con vasodilatación subsecuente y aumento del flujo sanguíneo a la cara,
con menor frecuencia, a la región cervicotorácica7,23-28.
Con
las dosis de morfina que actualmente se emplean por vía epidural (2-4 mg), ha
disminuido notablemente la incidencia de insuficiencia respiratoria
postoperatoria. En nuestro estudio no tuvimos ningún caso de esta grave
complicación, como tampoco ocurrió en otros trabajos revisados6,9,20.
Wang y Davies encontraron en su estudio una incidencia de 0,36 %, con un pico
de aparición entre 7 y 9 horas27-33.
Conclusiones
Las náuseas y vómitos postoperatorios son un efecto adverso, relativamente
frecuente, cuando se aplica morfina liofilizada a la anestesia epidural. La
metoclopramida fue un antiemético tan efectivo como el ondansetrón. Las náuseas
y vómitos fueron más frecuentes en los pacientes que no recibieron
premedicación antiemética, y en aquellos que se movilizaron e iniciaron la ingestión
oral en las primeras 12 horas del postoperatorio.
Referencias bibliográficas
1. Gurkan Y, Ozdamar D, Toker K, Solak M. Effect of preoperative epidural
morphine administration on desflurane requirements during gynecologic surgery.
Reg Anesth Pain Med. 2006;31(5):428-32.
2. Almeida TF, Fantoni DT, Mastrocinque S, Tatarunas AC, Imagawa VH.
Epidural anesthesia with bupivacaine, bupivacaine and fentanyl, or bupivacaine
and sufentanil during intravenous administration of propofol for
ovariohysterectomy in dogs. J Am Vet Med Assoc. 2007;230(1):45-51.
3. Huang YS, Lin LC, Huh BK, Sheen MJ, Yeh CC, Wong CS, et al. Epidural clonidine for postoperative pain after total knee arthroplasty:
a dose-response study. Anesth Analg. 2007;104(5):1230-5.
4. Meyer H, Starke A, Kehler W, Rehage J. High caudal epidural anaesthesia
with local anaesthetics or alpha(2)-agonists in calves. J Vet Med A Physiol
Pathol Clin Med. 2007;54(7):384-9.
5. Castro DS, Silva MF, Shih AC, Motta PP, Pires MV, Scherer PO. Comparison
between the analgesic effects of morphine and tramadol delivered epidurally in
cats receiving a standardized noxious stimulation. J Feline Med Surg.
2009;11(12):948-53.
6. Congedo E, Sgreccia M, De Cosmo G. New drugs for epidural analgesia. Curr
Drug Targets. 2009;10(8):696-706.
7.
Catterall W, Mackie K. Anestésicos locales. En: Goodman and Gilman. Las
bases farmacológicas de la
terapéutica.12th ed. México: McGraw-Hill Interamericana; 2010. p.
353-71.
8. Sandby-Thomas M, Sullivan G, Hall JE. A national survey into the
peri-operative anaesthetic management of patients presenting for surgical
correction of a fractured neck of femur. Anaesthesia. 2008;63(3):250-8.
9. Fachenda K, Finucane B. Complication of Regional Anesthesia, Incidence
and Prevention. Drug Safety.
2001;24(6):413-42
10. Royse C, Remedios C, Royse A. High thoracic epidural analgesia reduces
the risk of long-term depression in patients undergoing coronary artery bypass
surgery. Ann Thorac Cardiovasc Surg. 2007;13(1):32-5.
11. Stegmann GF. Cardiovascular effects of epidural morphine or ropivacaine
in isoflurane-anaesthetised pigs during surgical devascularisation of the
liver. J S Afr Vet Assoc. 2010;81(3):143-7.
12. Sullivan JT, Grobman WA, Bauchat JR, Scavone BM, Grouper S, McCarthy RJ, et al. A randomized controlled trial of
the effect of combined spinal-epidural analgesia on the success of external
cephalic version for breech presentation. Int J Obstet Anesth.
2009;18(4):328-34.
13. Visser WA, Lee RA, Gielen MJ. Factors affecting the distribution of
neural blockade by local anesthetics in epidural anesthesia and a comparison of
lumbar versus thoracic epidural anesthesia. Anesth Analg. 2008;107(2):708-21.
14. Mehta Y, Arora D, Sharma KK, Mishra Y, Wasir H, Trehan N. Comparison of
continuous thoracic epidural and paravertebral block for postoperative
analgesia after robotic-assisted coronary artery bypass surgery. Ann Card
Anaesth. 2008;11(2):91-6.
15. Mhuircheartaigh RJ, Moore RA, McQuay HJ. Analysis of individual patient
data from clinical trials: epidural morphine for postoperative pain. Br J
Anaesth. 2009;103(6):874-81.
16. Mulroy MF. Epidural hydromorphone: a step closer to the view from the
top. Reg Anesth Pain Med. 2010;35(4):333-4.
17. Leo S, Ocampo CE, Lim Y, Sia AT. A randomized comparison of automated
intermittent mandatory boluses with a basal infusion in combination with
patient-controlled epidural analgesia for labor and delivery. Int J Obstet
Anesth. 2010;19(4):357-64.
18. Kortgen A, Silomon M, Pape-Becker C, Buchinger H, Grundmann U, Bauer M.
Thoracic but not lumbar epidural anaesthesia increases liver blood flow after
major abdominal surgery. Eur J Anaesthesiol. 2009;26(2):111-6.
19. Panousis P, Heller AR, Koch T, Litz RJ. Epidural ropivacaine
concentrations for intraoperative analgesia during major upper abdominal
surgery: a prospective, randomized, double-blinded, placebo-controlled study.
Anesth Analg. 2009;108(6):1971-6.
20. Singh R, Kumar N, Singh P. Randomized controlled trial comparing morphine
or clonidine with bupivacaine for caudal analgesia in children undergoing upper
abdominal surgery. Br J Anaesth. 2011;106(1):96-100.
21. Macarthur A, Imarengiaye C, Tureanu L, Downey K. A randomized,
double-blind, placebo-controlled trial of epidural morphine analgesia after vaginal
delivery. Anesth Analg. 2010 Jan 1;110(1):159-64.
22. Nguyen M, Vandenbroucke F, Roy JD, Beaulieu D, Seal RF, Lapointe R, et al. Evaluation of the addition of
bupivacaine to intrathecal morphine and fentanyl for postoperative pain
management in laparascopic liver resection. Reg Anesth Pain Med.
2010;35(3):261-6.
23. Pekcan Z, Koc B. The post-operative analgesic effects of epidurally
administered morphine and transdermal fentanyl patch after ovariohysterectomy
in dogs. Vet Anaesth Analg. 2010;37(6):557-65.
24. Bonnet MP, Mignon A, Mazoit JX, Ozier Y, Marret E. Analgesic efficacy and
adverse effects of epidural morphine compared to parenteral opioids after
elective caesarean section: a systematic review. Eur J Pain.
2010;14(9):894.e1-9.
25. Skupski DW, Abramovitz S, Samuels J, Pressimone V, Kjaer K. Adverse
effects of combined spinal-epidural versus traditional epidural analgesia
during labor. Int J Gynaecol Obstet. 2009;106(3):242-5.
26. Bignami E, Landoni G, Biondi-Zoccai GG, Boroli F, Messina M, Dedola E, et al. Epidural analgesia improves
outcome in cardiac surgery: a meta-analysis of randomized controlled trials. J
Cardiothorac Vasc Anesth. 2010;24(4):586-97.
27. Dayioğlu H, Baykara ZN, Salbes A, Solak M, Toker K. Effects of
adding magnesium to bupicaine and fentanyl for spinal anesthesia in knee
arthroscopy. J Anesth. 2009;23(1):19-25.
28. Wang X, Zhang X, Cheng Y, Li C, Zhang W, Liu L, et al. Alpha-lipoic acid prevents bupivacaine-induced neuron injury
in vitro through a PI3K/Akt-dependent mechanism. Neurotoxicology.
2010;31(1):101-12.
29. Choi PT, Beattie WS, Bryson GL, Paul JE, Yang H. Effects of neuraxial
blockade may be difficult to study using large randomized controlled trials:
the PeriOperative Epidural Trial (POET) Pilot Study. PLoS One. 2009;4(2):e4644.
30. Davies RG, Myles PS, Graham JM. A comparison of the analgesic efficacy
and side-effects of paravertebral vs epidural blockade for thoracotomy--a
systematic review and meta-analysis of randomized trials. Br J Anaesth.
2006;96(4):418-26.
31. Horstman DJ, Riley ET, Carvalho B. A randomized trial of maximum cephalad
sensory blockade with single-shot spinal compared with combined spinal-epidural
techniques for cesarean delivery. Anesth Analg. 2009;108(1):240-5.
32. Macfarlane AJ, Pryn A, Litchfield KN, Bryden F, Young S, Weir C, et al. Randomised controlled trial of
combined spinal epidural vs. spinal anaesthesia for elective caesarean section:
vasopressor requirements and cardiovascular changes. Eur J Anaesthesiol.
2009;26(1):47-51.
33. Wang F, Shen X, Guo X, Peng Y, Gu X. Epidural analgesia in the latent
phase of labor and the risk of cesarean delivery: a five-year randomized
controlled trial. Anesthesiology. 2009;111(4):871-80.
34. Wang LZ, Chang XY, Liu X, Hu XX, Tang BL. Comparison of bupivacaine,
ropivacaine and levobupivacaine with sufentanil for patient-controlled epidural
analgesia during labor: a randomized clinical trial. Chin Med J (Engl).
2010;123(2):178-83.
Recibido:
02 de junio de 2011
Aceptado para su publicación: 30 de julio de 2011