CorSalud 2011;3(3)
ARTÍCULO ORIGINAL
CONDUCTA ANESTÉSICA EN EL
PACIENTE HIPERTENSO NECESITADO DE CIRUGÍA URGENTE
Por:
MSc. Dra. Miriala González Martínez1, MSc. Dra. Niurys
Sunderland Tallón2 y Dra. Shemanet García Cid3
______________
1.
Especialista de I Grado en Anestesiología y Reanimación.
Diplomada en Cuidados Intensivos de Adultos. Máster en Urgencias Médicas,
Profesora Asistente.
2.
Especialista de I Grado en Anestesiología y Reanimación.
Diplomada en Cuidados Intensivos de Adultos. Máster en Urgencias Médicas,
Profesora Instructora.
3.
Especialista de I Grado en Anestesiología y Reanimación.
Diplomada en Cuidados Intensivos de Adultos.
Resumen
Introducción y objetivos: El incremento
de la hipertensión arterial en los últimos años ha repercutido en el elevado
número de pacientes quirúrgicos hipertensos anunciados para cirugía de
urgencia. El objetivo de esta investigación fue aplicar un protocolo para el
tratamiento y control del paciente hipertenso en este tipo de cirugía. Método:
Se diseñó un estudio comparativo en pacientes hipertensos anunciados para
cirugía de urgencia. Se estudiaron 100, que fueron divididos en dos grupos: el
I, estuvo integrado por aquellos pacientes que recibieron 25 mg de captopril
sublingual, 30 minutos antes del procedimiento quirúrgico, y el II, se conformó
con los que no lo recibieron. Las variables respuestas fueron, presión arterial
sistólica, diastólica y frecuencia cardíaca, a su llegada al quirófano y en el
intraoperatorio. Resultados: Existió mayor estabilidad
hemodinámica perioperatoria en el grupo I. Las complicaciones intraoperatorias
aparecieron en el 30 % de los pacientes del primer grupo y en el 66 %, del
segundo; en el postoperatorio, el 26 % de los pacientes presentó complicaciones
en el grupo I y 52 %, en el II. Estas diferencias resultaron estadísticamente
significativas p < 0,05. Conclusiones: Se
demostraron las ventajas, los beneficios y la estabilidad hemodinámica cuando
el paciente hipertenso, anunciado para cirugía urgente, llega al quirófano con
cifras de presión arterial elevadas, y se le administra captopril sublingual 30
minutos antes de la intervención.
Abstract
Introduction and Objectives: The increase in hypertension in recent years has had an effect on the large number of hypertensive surgical patients scheduled for emergency surgery. The purpose of this research was to implement a protocol for the treatment and control of hypertensive patients in this type of surgery. Method: A comparative study in hypertensive patients scheduled for emergency surgery was designed. 100 patients, divided into two groups were studied. Group I, consisted of patients who received 25 mg of sublingual captopril, 30 minutes before the surgical procedure, and Group II, was formed by those who did not receive it. The response variables were systolic and diastolic blood pressures and heart rate on arrival in the operating room and during surgery. Results: There was a greater perioperative hemodynamic stability in group I. Intraoperative complications appeared in 30 % of patients in the first group and in 66 % in the second group. In the postoperative period, 26 % of patients had complications in group I and 52% in group II. These differences were statistically significant p < 0,05. Conclusions: the advantages, benefits and hemodynamic stability were demonstrated, when hypertensive patients, scheduled for emergency surgery, come to the operating room with high blood pressure, and sublingual captopril is administered 30 minutes before surgery.
|
Palabras clave: ANESTESIA HIPERTENSION CAPTOPRIL CIRUGIA QUIROFANOS |
Key words: ANESTESIA HYPERTENSION CAPTOPRIL SURGERY OPERATING ROOMS |
Introducción
La hipertensión arterial (HTA) se
considera uno de los factores de riesgo más importantes en la predicción de la evolución postoperatoria. Se estima que se
puede disminuir del 2 al 3 % el riesgo de infarto de miocardio por cada
milímetro de mercurio que disminuya la presión diastólica1.
Padecer de HTA implica correr el riesgo de dañar a órganos vitales como: el
corazón, el cerebro y los riñones1,2.
Es interesante destacar que no existen
datos que señalen que el tratamiento antihipertensivo adecuado afecte la
conducción anestésica. Especialmente, los beta-bloqueadores y los inhibidores
de la enzima convertidora de angiotensina (IECA) deben continuarse hasta
momentos antes de la operación, y reiniciarse después de la recuperación
anestésica2. Un grupo importante de los pacientes hipertensos
desconoce su enfermedad, por lo que no recibe tratamiento alguno y de los que
han sido diagnosticados, muchos no lo cumplen de forma adecuada3,4.
Es frecuente que la tensión arterial
(TA) al ingreso en el hospital, sea normal, y habitualmente se mantiene dentro
de valores aceptables durante los días siguientes. Un factor desencadenante suele
presentarse el día anterior de la operación en caso de cirugías electivas, y
otro grupo importante se descompensa al llegar a la sala de preanestesia. Estos
pacientes muestran frecuentemente HTA con las maniobras de laringoscopía e
intubación de la tráquea, y son más propensos que otros a padecer de isquemia
miocárdica1. Si tenemos en cuenta que
El objetivo fundamental del tratamiento
preoperatorio mediato es llevar las cifras de TA hasta valores normales antes
de la operación. Al controlar la presión arterial, se detiene el daño a las
arterias y los síntomas desaparecen o mejoran, las complicaciones son mucho
menos frecuentes y la vida del paciente se prolonga de forma significativa,
pues se disminuye el riesgo de infarto de miocardio, hemorragia cerebral e
insuficiencia cardíaca1,4-6. Los
pacientes con HTA crónica estable que muestran, durante el chequeo
preoperatorio de urgencia, cambios electrocardiográficos (isquemia, arritmias)
insuficiencia cardíaca congestiva, deterioro de la función renal o síntomas de
trastorno neurológico, deben estabilizarse mediante la utilización de
tratamiento adicional para intentar revertir estos cambios en la medida que sea
posible5. Es cierto que
En los últimos años se han desarrollado
varios esquemas de tratamiento para el control de
El uso de los IECA se ha convertido en
una práctica frecuente para el control de
Por la necesidad de llevar al paciente
lo más estable posible desde el punto de vista hemodinámico al quirófano, nos
surge la siguiente interrogante: ¿Cómo mejorar la asistencia a los pacientes
hipertensos quirúrgicos anunciados para cirugía de urgencia?
De ahí que se decida realizar una
investigación con el objetivo de aplicar un protocolo para el tratamiento y
control del paciente hipertenso en la cirugía de urgencia.
Método
Se confeccionó un protocolo para el
tratamiento y control del paciente hipertenso en la cirugía de urgencia; se
evaluó el comportamiento transoperatorio y la conducta anestésica en los
pacientes hipertensos. Se realizó un estudio comparativo, en pacientes con HTA
primaria, que fueron anunciados de urgencia e intervenidos quirúrgicamente, y
recibieron anestesia general orotraqueal en
Muestra
La muestra quedó constituida por 100
pacientes con antecedentes de HTA primaria, anunciados para procedimiento
quirúrgico de urgencia.
Asignación al estudio
Los pacientes fueron seleccionados a su
llegada al quirófano, durante el interrogatorio y llenado de la planilla
anestésica, de acuerdo con los criterios de inclusión, y se conformaron dos
grupos:
Grupo I: Pacientes que
se trataron con 25 mg de captopril sublingual a su llegada al quirófano.
Grupo II: Pacientes que
no se trataron con captopril antes del procedimiento quirúrgico.
En el estudio se decidió incluir a
pacientes con hipertensión primaria, y la utilización de procedimientos
quirúrgicos de especialidades como: ginecología, urología, ortopedia,
máxilo-facial, cirugía general y angiología, en los que se presumía un tiempo
de duración menor o igual a sesenta minutos, y sin sangrado abundante que
comprometiera la hemodinámica.
Criterios de inclusión
-
Pacientes hipertensos con tratamiento previo
-
Anunciados para cirugía de forma urgente
-
Cifras de TA por encima de 170/110 mmHg.
-
Con criterio de anestesia general orotraqueal (AGOT)
-
Estado físico III y IV, según
Criterios de exclusión
Pacientes tratados con politerapia
antihipertensiva, procedimientos quirúrgicos cardíacos y menores de 18 años de
edad.
Criterios de HTA
Se utilizó la clasificación de TA para
adultos vigente en el país cuando se inició la investigación, dada por el
Ministerio de Salud Pública en 199810.
|
Categoría |
Sistólica (mmHg) |
Diastólica (mmHg) |
|
Óptima |
≤ 120 |
≤ 80 |
|
Normal |
≤ 130 |
≤85 |
|
Normal alta |
130-139 |
85-89 |
|
HTA Grado I (Discreta) |
140-159 |
90-99 |
|
HTA Grado II (Moderada) |
160-179 |
100-109 |
|
HTA grado III (Severa) |
180-209 |
110-119 |
Cuando las cifras de tensión arterial
sistólica (TAS) o tensión arterial diastólica (TAD) caen en diferentes
categorías, la más elevada de las presiones es la que se toma para asignar la
categoría de clasificación.
Se consideró como TAS, el inicio de los
ruidos de Korotkoff y como TAD, la desaparición total
de estos ruidos.
Instrumento de recolección de los datos
La recolección de los datos fue manual
y se realizó a través de un cuestionario para cada sujeto, el cual se llenó de
forma gradual, en el preo, intra y postoperatorio. Se
finalizó su llenado antes de dar de alta en la sala de recuperación, y siempre
se ejecutó por personal capacitado y vinculado con el tema.
Técnicas y procedimientos
La variable de respuesta principal fue
el “estado hemodinámico” en cada etapa:
Preoperatorio: Se consideró
desde su llegada al quirófano hasta que se inició la anestesia. En este período
los anestesiólogos realizaron el interrogatorio y la evaluación clínica y
física del paciente en la consulta preoperatoria de urgencia.
Intraoperatorio: Período en que
transcurre la intervención quirúrgica.
Postoperatorio: Desde el
traslado del paciente del quirófano hasta su egreso de la sala de recuperación
anestésica.
La variable de respuesta se concretó en
tres parámetros: TAS, TAD, y frecuencia cardíaca (FC), con esto se garantizó el
monitoreo casi continuo, del estado hemodinámico durante todo el proceso
quirúrgico.
Preoperatorio
Se evaluaron exámenes complementarios
de laboratorio (hemoglobina, grupo y factor), y electrofisiológicos como, el
electrocardiograma (ECG). A todos los pacientes se les realizó un examen físico
general.
Otras variables, con posible influencia
en los resultados o posibles variables de confusión, que se evaluaron por
grupos fueron: edad del paciente en años cumplidos, sexo, color de la piel,
haber tomado captopril, dosis utilizada, presencia de enfermedades asociadas
como: cardiopatía isquémica, insuficiencia cardíaca, diabetes mellitus,
resultados del ECG y tiempo de evolución de
Se realizó una comparación entre los
grupos mediante el análisis de varianza para medidas repetidas en todo el
preoperatorio. Con
Se destaca de forma comparativa cómo se
comportaron
Intraoperatorio
A todos los pacientes se
les midió TA y FC, procedimiento que se repitió antes de la inducción, cinco
minutos después y cada diez minutos hasta finalizar la intervención quirúrgica,
para garantizar la evaluación, casi continua, del estado hemodinámico, durante
el acto quirúrgico. En este período se realizó también la monitorización
cardiovascular y oximetría de pulso con monitor Nihon Khoden modelo Life Scope
BSM-5105.
Se insistió en el cumplimiento de la
hidratación calculada antes del procedimiento anestésico, pues el volumen
sanguíneo de estos pacientes es normal o levemente disminuido, y el estado de
vasoconstricción crónica afecta la distribución de la volemia.
Todos los pacientes recibieron AGOT, la
inducción se realizó con thiopental 4 mg/kg-1 o propofol 2 mg/kg-1.
El mantenimiento, con oxígeno y óxido nitroso, en relación de 40/60 %, fentanyl
7 µg/kg y pavulón 0,08 mg/kg-1. Ventilación controlada con Servo 900
D y volumen minuto calculado a 7 ml/kg. Se administró Solución Salina 0,9
% a razón de 10 ml/kg/h.
Se analizaron
A todos los pacientes hipertensos, que
a pesar de estar medicados, mantuvieron cifras iguales o superiores a 180 mmHg
de TAS y 110 mmHg de TAD, se les administró infusión de nitroglicerina a dosis
de 0,25 mcg/kg/min hasta lograr un descenso de estas cifras y de esta forma
controlar
En
este estudio aparecieron complicaciones descritas en la bibliografía, las
que fueron tratadas de forma convencional.
Estimamos:
·
Hipotensión arterial: Cuando
·
Hipertensión arterial: Cuando
·
Crisis hipertensiva: A la elevación intensa y brusca de
la presión sanguínea, usualmente con presión diastólica superior a 120 mmHg, asociada
a inminentes riesgos para el paciente.
·
Taquicardia sinusal: Al estímulo sinusal que se genera a
una frecuencia entre 100 y 150 latidos por minuto, y la conducción y
propagación del estímulo transcurren por el sistema normal de conducción.
·
Bradicardia sinusal: A la disminución del automatismo
sinusal, reiterándose el estímulo a intervalos de tiempos más prolongados que
el normal, entre 40 y 60 latidos por minuto.
·
Arritmias: A la alteración del ritmo cardíaco fisiológico
normal (60-100 latidos por minuto rítmicos y regulares).
Postoperatorio
En este período del estudio, en la sala
de recuperación anestésica, se completó la recogida de datos,
la medición de TA y FC a su llegada, y al ser egresado definitivamente del
quirófano.
A todos los pacientes se les administró
tramadol 100 mg intramuscular para aliviar el dolor postoperatorio y minimizar
esta causa de HTA en este período.
Se aplicó la prueba de Chi cuadrado
para evaluar la relación entre las complicaciones postoperatorias.
Estimamos:
·
Vómitos: Expulsión de contenido gástrico precedido o no
de náuseas.
·
Ansiedad: Temor anticipado a un peligro futuro, cuyo
origen es desconocido o no se reconoce, los síntomas físicos son: tensión
muscular, sudor en las palmas de las manos, molestias digestivas, respiración
entrecortada, sensación de desmayo inminente, agitación psicomotora y
taquicardia.
·
Dolor: Experiencia sensitiva y emocional
desagradable, asociada con una lesión real o potencial de un tejido.
Procesamiento estadístico
Se empleó el programa SPSS versión 13
para Windows. El análisis descriptivo de los elementos que caracterizaron la
muestra, se implementó a través de media, moda, máximo, mínimo, rango y
desviación típica.
Se realizó una comparación entre los
grupos. Para ello se utilizó el análisis de varianza para medidas repetidas, de
Se aplicó la prueba de Chi cuadrado
para evaluar la relación entre las complicaciones intraoperatorias y postoperatorias,
según los grupos.
Los resultados se representan en tablas
y gráficos.
Parámetros éticos
La ejecución del proyecto fue aprobada
y supervisada hasta su terminación por el comité de ética para la investigación
clínica del referido hospital y se obtuvo, en todos los casos, el
consentimiento informado de los pacientes.
Resultados
Las características de la muestra en
cuanto a edad, sexo y color de la piel se representan en
Tabla 1 Datos demográficos.
|
Variable |
Grupo I |
Grupo II |
|
|
Edad |
Media |
50,1 |
54,8 |
|
Sexo |
Femenino |
32 |
29 |
|
Masculino |
18 |
21 |
|
|
Color de la piel |
Blanca |
22 |
24 |
|
Negra |
19 |
14 |
|
|
Mestiza |
9 |
12 |
|
Fuente: Cuestionario.
En
Tabla 2 Porcentaje del
comportamiento de las enfermedades asociadas a la hipertensión arterial, según
grupos.
|
Enfermedades crónicas |
Grupo I (n = 50) |
Grupo II (n = 50) |
Total (n = 100) |
p* |
||||
|
Nº |
% |
Nº |
% |
Nº |
% |
|||
|
Cardiopatía isquémica |
3 |
6,0 |
2 |
4,0 |
5 |
5,0 |
0.166 |
|
|
Insuficiencia cardíaca |
1 |
2,0 |
1 |
2,0 |
2 |
2,0 |
0.695 |
|
|
Diabetes mellitus |
3 |
6,0 |
2 |
4,0 |
5 |
5,0 |
0.333 |
|
En
Tabla 3 Porcentaje del
comportamiento de alteraciones electrocardiográficas, según grupos.
|
Electrocardiograma |
Grupo I (n = 50) |
Grupo II (n = 50) |
Total (n = 100) |
||||
|
Nº |
% |
Nº |
% |
Nº |
% |
||
|
Cardiopatía isquémica |
1 |
2,0 |
2 |
4,0 |
3 |
3,0 |
|
|
Bloqueo de rama derecha |
1 |
2,0 |
2 |
4,0 |
3 |
3,0 |
|
|
Fibrilación auricular |
1 |
2,0 |
1 |
2,0 |
2 |
2,0 |
|
|
Hipertrofia ventricular izquierda |
6 |
12,0 |
5 |
10,0 |
11 |
11,0 |
|
|
Sin alteraciones |
41 |
82,0 |
40 |
80,0 |
81 |
81,0 |
|
El tiempo de evolución de
Tabla 4 Comportamiento
del tiempo de evolución de la hipertensión arterial, según grupos.
|
Tiempo de evolución |
Grupo I (n = 50) |
Grupo II (n = 50) |
Total (n = 100) |
||||
|
Nº |
% |
Nº |
% |
Nº |
% |
||
|
1 mes a 6 meses |
4 |
8,0 |
2 |
4,0 |
6 |
6,0 |
|
|
7 meses a 11 meses |
3 |
6,0 |
2 |
4,0 |
5 |
5,0 |
|
|
1 año a 5 años |
10 |
20,0 |
10 |
20,0 |
20 |
20,0 |
|
|
6 años a 10 años |
11 |
22,0 |
12 |
24,0 |
23 |
23,0 |
|
|
Más de 10 años |
22 |
44,0 |
24 |
48,0 |
46 |
46,0 |
|
Una vez caracterizado el comportamiento
de las variables generales, se exponen en gráficos
las diferencias entre los grupos, en cuanto a valores y variabilidad de
TA y FC en cada momento. El comportamiento de la media de ambas tensiones
arteriales y FC, a su llegada al quirófano y en el intraoperatorio, con
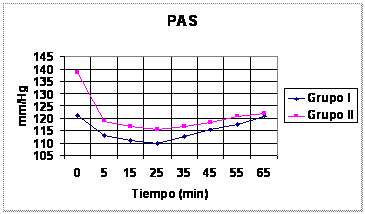
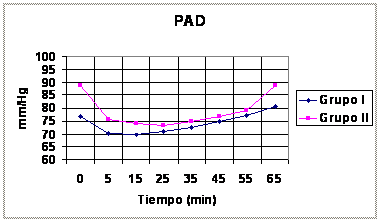
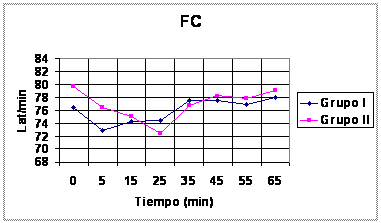
relación al tiempo, según los grupos, se pueden observar en los gráficos 1, 2 y
3.
|
|
|
Gráfico 1 Media de TAS
intraoperatoria. Difieren
significativamente, según prueba de Chi-cuadrado (p < 0,05) |
|
|
|
Gráfico 2 Media de TAD
intraoperatoria. Difieren
significativamente, según prueba de Chi-cuadrado (p < 0,05). |
|
|
|
Gráfico 3 Media de FC
intraoperatoria. Difieren
significativamente, según prueba de Chi-cuadrado (p < 0,05). |
La complicación más frecuente fue
Obsérvese que en el grupo I, el 70 % de
los pacientes no presentó complicaciones a diferencia de sólo 34 % en el grupo
II.
Hay que señalar que en este estudio no
existieron complicaciones con peligro para la vida, pero fueron más frecuentes
en el grupo II que en el I, que fue donde se aplicó el tratamiento. Como se
aprecia en esta Tabla 5, existe diferencia estadística altamente significativa
(p = 0,000), entre los grupos, la que está relacionada con un menor número de
complicaciones en el grupo I.
Tabla 5 Complicaciones
intraoperatorias, según grupos.
|
Complicaciones |
Grupo I (n=50) |
Grupo II (n=50) |
Total (n=100) |
p |
|||||
|
Nº |
% |
Nº |
% |
Nº |
% |
||||
|
Hipotensión |
3 |
6,0 |
10 |
20,0 |
30 |
30,0 |
0.027* |
||
|
Crisis hipertensiva |
0 |
0,0 |
1 |
2,0 |
1 |
1,0 |
0.307 |
||
|
Taquicardia sinusal |
1 |
2,0 |
2 |
4,0 |
3 |
3,0 |
0.40 |
||
|
Hipertensión arterial |
8 |
16,0 |
15 |
30,0 |
23 |
23,0 |
0.000* |
||
|
Arritmias |
1 |
2,0 |
1 |
2,0 |
2 |
2,0 |
0.480 |
||
|
Bradicardia sinusal |
2 |
4,0 |
4 |
8,0 |
6 |
6,0 |
0,488 |
||
|
Ninguna |
35 |
70,0 |
17 |
34,0 |
52 |
52,0 |
0,000* |
||
*Diferencia significativa p < 0.05,
según prueba de Chi cuadrado
En
Tabla 6 Complicaciones
postoperatorias, según grupos.
|
Complicaciones postoperatorias |
Grupo I (n = 50) |
Grupo II (n = 50) |
Total (n = 100) |
p |
|||
|
Nº |
% |
Nº |
% |
Nº |
% |
||
|
Arritmias |
1 |
2,0 |
1 |
2,0 |
2 |
2,0 |
0,48 |
|
Taquicardia sinusal |
1 |
2,0 |
1 |
2,0 |
2 |
2,0 |
0,162 |
|
Hipertensión arterial |
3 |
6,0 |
17 |
34,0 |
20 |
20,0 |
0,000* |
|
Crisis hipertensiva |
0 |
0,0 |
1 |
2,0 |
1 |
1,0 |
0,307 |
|
Dolor |
2 |
4,0 |
2 |
4,0 |
4 |
4,0 |
0,632 |
|
Ansiedad |
2 |
4,0 |
1 |
2,0 |
3 |
3,0 |
0,295 |
|
Vómitos |
4 |
8,0 |
3 |
6,0 |
7 |
7,0 |
0,744 |
|
Ninguna |
37 |
74,0 |
24 |
48,0 |
61 |
61,0 |
0,000* |
*Diferencia
significativa p < 0,05, según prueba de chi
cuadrado
Otras complicaciones aparecidas, con
menor frecuencia fueron, el dolor 4 % en ambos grupos, y la taquicardia y
las arritmias se presentaron en solo 1 paciente (2,0 %), en ambos grupos.
En
Tabla 7 Antihipertensivo de rescate.
|
Antihipertensivo de rescate |
Grupo I (n = 50) |
Grupo II (n=50) |
Total (n=100) |
||||
|
Nº |
% |
Nº |
% |
Nº |
% |
||
|
Sí |
1 |
2,0 |
39 |
78,0 |
40 |
40,0 |
|
|
No |
49 |
98,0 |
11 |
22,0 |
60 |
60,0 |
|
*Diferencia
significativa p < 0.05, según prueba de chi
cuadrado
En
Tabla 8 Resultados de
la aplicación del protocolo.
|
|
Controlado |
No Controlado |
||
|
No. |
% |
No. |
% |
|
|
Bueno |
38 |
76,0 |
23 |
46,0 |
|
Regular |
13 |
26,0 |
25 |
50,0 |
|
Malo |
0 |
0,0 |
1 |
2,0 |
Leyenda:
Bueno: Disminución de
Regular: Disminución de
PA con complicaciones.
Malo: No disminución
de PA con crisis hipertensiva.
Discusión
Se dispone de un creciente número de
agentes para el tratamiento de las crisis hipertensivas. La terapia adecuada
dependerá de la forma de presentación y de la causa de estas crisis 11,12.
Actualmente se utilizan una gran variedad de vías de administración para tratar
a pacientes con hipertensión grave, en los cuales se hace necesario bajar la
presión arterial en un período corto de tiempo. Las tensiones sistólica y
diastólica deberán ser reducidas drásticamente, en aquellos pacientes con crisis
hipertensivas. Sin embargo, el objetivo de la terapia no es normalizar la
presión arterial sino detener el daño vascular y revertir el proceso
patológico. Muchos expertos recomiendan que la tensión arterial media sea
disminuida 15 % durante la primera hora, alcanzando una disminución del 25 % en
las primeras seis horas. Además, en pacientes con hipertensión preexistente
grave, la presión diastólica solo deberá ser reducida a 100-110 mmHg. Estos
pacientes deben ser seguidos con mucho cuidado ya que la disminución de la
presión arterial puede producir isquemia. Existe un gran número de medicamentos
aplicables en esta urgencia médica, en nuestro caso utilizamos el captopril.
Los primeros IECA fueron una serie de
péptidos encontrados en el veneno de una víbora brasileña,
La acción antihipertensiva de los IECA
se ejerce primero por la vasodilatación mediada por la bradicinina que relaja
la musculatura lisa arteriolar. Unos 15 días después comienza a actuar el
medicamento vasodilatador y antiadrenérgico, causado por la inhibición de
La utilización de los IECA resulta
efectiva aún en sujetos hipertensos con hiporrinemia, lo que orientó a los
científicos a investigar sus efectos a nivel celular o hístico, de manera que
existen evidencias en la actualidad de que un sistema local paracrino y
autocrino de renina-angiotensina, desempeña una importante función no solo en
el control de
Los IECA están especialmente indicados
en
Existen algunas variables que, por
constituir factores de riesgo cardiovascular no modificables, hay que tener en
cuenta en todo paciente hipertenso10,20.
En relación con la edad se ha demostrado que del
La edad es un factor de riesgo de HTA,
su comportamiento fue similar en ambos grupos y coincidió con la bibliografía
consultada21-23. La edad media de ambos grupos coincidió con
el grupo de edad de mayor prevalencia en la provincia. Estos resultados están
en concordancia con la literatura especializada, que refleja que a partir de
los 40 años se incrementa el riesgo de padecer de HTA24.
Respecto al sexo,
predominio el femenino, a pesar de que algunos estudios25 plantean una
mayor incidencia en hombres; no obstante, nuestros resultados coinciden con los
descritos por Williams et al.26, que señalan una
prevalencia en Estados Unidos hasta el año 2000, de 27 % en hombres y 30 % en
mujeres. También hay que señalar que estos datos coinciden con la tasa de
prevalencia de HTA en la provincia de Ciego de Ávila, que es mayor para el sexo
femenino (183,3 en mujeres, frente a 153,8 en hombres)24.
La relación entre HTA y el
color de la piel constituye otro elemento con características en cada país. En esta
investigación, en ambos grupos, predominaron los pacientes blancos25,
lo que puede estar en relación con el predominio de personas con este color de
la piel en esta región geográfica.
Respecto a las enfermedades
asociadas, la insuficiencia cardíaca, se comportó en igual número de pacientes
en ambos grupos, es válido destacar que la literatura26,27
plantea que la insuficiencia cardíaca se presenta en pacientes
hipertensos mal tratados, de larga fecha; sin embargo, los pacientes que
integraron la muestra estaban compensados en esos momentos; pero tenían como
secuela este daño preexistente.
La
cardiopatía isquémica coincide con los hallazgos de Luna y Holler28,
seguidos por la diabetes mellitus. Campbell et al.29 señalaron que
La presencia de estas
enfermedades asociadas no contraindica la anestesia, lo importante es conocer
la magnitud del daño y el estado de compensación para prevenir complicaciones,
las enfermedades asociadas que encontramos en nuestros pacientes se
corresponden a las descritas en las guías españolas de hipertensión arterial32.
Se puede observar similitud en cuanto a las alteraciones del ECG. No se encontraron
alteraciones en más del 80 % de los pacientes de ambos grupos, lo que se puede
atribuir al tipo de HTA que se incluyó en la investigación. La presencia de
HVI, fue el principal signo patológico. Consideramos, como han hecho otros
autores31, que la baja incidencia de estas alteraciones se
relaciona con los efectos favorables del tratamiento antihipertensivo.
Otro signo electrocardiográfico
encontrado fue la fibrilación auricular, se coincide que este es un trastorno
frecuente que puede afectar al 4 % de la población mayor de 60 años32,
mucho más cuando tienen antecedentes de HTA. Estos resultados concuerdan con
los encontrados por otros autores32,33.
Por lo general,
los pacientes transcurren muchos años asintomáticos y por tanto, desconocen su
enfermedad34. Se infiere, por esta razón, que esto constituye
un dato que puede diferir de la verdadera realidad. De ahí, la importancia de
profundizar en el interrogatorio y el examen físico, y tener presente que los
medicamentos antihipertensivos de la actualidad producen regresión de los
cambios estructurales a nivel arteriolar y ventricular35. La
magnitud de la regresión es inversamente proporcional a la edad del paciente y
al tiempo de evolución de la enfermedad hipertensiva, y para obtenerla se
necesitan, como mínimo, varios meses de tratamiento36.
Los resultados respecto a las
variaciones de
Por otra parte, se plantea40
que la administración de los IECA, 30 minutos previo al tratamiento quirúrgico,
ofrece ventajas dudosas; sin embargo, en esta investigación los pacientes que
no recibieron el fármaco llegaron hipertensos al quirófano, contra un grupo
significativamente menor de los que sí lo recibieron.
La hipotensión se trató con volumen,
según los protocolos internacionalmente establecidos, y con la adecuada
utilización de los anestésicos parenterales e inhalatorios, y no fue rebelde al
tratamiento como señalaron otros autores41,42.
Los resultados de esta investigación
coinciden con algunas literaturas revisadas42-46. Vaquero y
González43, refirieron que en hipertensos leves a moderados a
los que se les administra captopril sublingual, la respuesta hemodinámica a la
inducción y la laringoscopia parece ser menor que la que se observa en los
pacientes que no recibieron medicación alguna.
En vista de los beneficios
del uso de los IECA para el control de
Se ha estimado que la
incidencia de complicaciones de origen cardíaco en la cirugía no cardíaca
oscila entre 0,5-1,0 %. Anualmente 100 millones de adultos reciben
tratamiento quirúrgico para cirugía no cardíaca y aproximadamente, 500 mil a 1
millón de personas sufren una complicación cardíaca perioperatoria21.
Las complicaciones aparecidas coincidieron
con las publicadas por diferentes autores46,47. La más
frecuente fue
La intensa respuesta neuroendocrina
asociada al trauma quirúrgico y a la administración perioperatoria de agentes
anestésicos, afecta la fisiología del aparato cardiovascular50.
A pesar de los avances de la anestesiología en los últimos años y de contar con
agentes cada vez más seguros y eficaces,
Nuestros resultados respecto a la
utilidad de la aplicación del protocolo coinciden totalmente con la literatura
revisada47-49.
Conclusiones
Predominó el
sexo femenino y el color de la piel blanca en
los dos grupos estudiados. Las enfermedades asociadas a
Quedaron demostrados los beneficios y
la estabilidad hemodinámica cuando el hipertenso anunciado para cirugía de
urgencia llega al quirófano con cifras de TA elevadas, y se le administra
captopril sublingual 30 minutos antes de la intervención.
La importancia teórica y práctica del
presente trabajo radica fundamentalmente, en que contribuye al conocimiento y
valoración del comportamiento transoperatorio del paciente hipertenso anunciado
para cirugía de urgencia; además, se demostró la utilidad del protocolo
propuesto.
Referencias
bibliográficas
1.
Chobanian AV, Bakris GL, Black HR, Cushman WC, Green
LA, Izzo JL, et al. The National
High Blood Pressure Education Program Coordinating Committee. Seventh Report of the Joint National Committee on Prevention,
Detection, Evaluation, and Treatment of High Blood Pressure. Hypertension.
2003;42(6):1206-52.
2.
Ramírez Méndez M, Moreno-Martínez FL, Torres Ruiz D,
Nieto Monteagudo CG, Osorio Gómez CM, Guevara González A, et al.
Detección de hipertrofia ventricular izquierda en adolescentes con hipertensión
arterial esencial. Hipertensión (Madrid). 2006;23(9):277-83.
3. Ogunlewe MO, James O, Ajuluchukwu JN, Ladeinde AL, Adeyemo WL, Gbotolorun OM. Evaluation of haemodynamic changes in hypertensive patients during tooth extraction under local anaesthesia. West Indian Med J. 2011;60(1):91-5.
4. Harrison’s H. Principles of Internal Medicine. 14th ed. New York: Edit Mc Graw-Hill; 1997.
5. Lucky D, Turner B, Hall M, Lefaver S, de Werk A. Blood pressure screenings through community nursing health fairs: motivating individuals to seek health care follow-up. J Community Health Nurs. 2011;28(3):119-29.
6. Culig J, Leppée M, Boskovic J, Eric M. Determining the difference in medication compliance between the general patient population and patients receiving antihypertensive therapy: A case study. Arch Pharm Res. 2011;34(7):1143-52.
7. Wax DB, Porter SB, Lin HM, Hossain S, Reich DL. Association of preanesthesia hypertension with adverse outcomes. J Cardiothorac Vasc Anesth. 2010;24(6):927-30.
8.
Singh R, Choudhury
M, Kapoor PM, Kiran U. A randomized trial of anesthetic induction agents in patients with coronary artery disease and left ventricular dysfunction. Ann Card Anaesth. 2010;13(3):217-23.
9.
Dávila CE. Evaluación preoperatoria del paciente
quirúrgico. En: Dávila CE, Gómez BC, Álvarez B I, Sainz CH, Molina L R M.
Anestesiología Clínica. Rodas: Damuji; 2001. p 61-9.
10.
Comisión Nacional de Hipertensión Arterial. Programa
nacional de prevención, diagnóstico, evaluación y control de la hipertensión
arterial.
11.
Varón J, Polansky M. Crisis
hipertensiva: Diagnóstico y tratamiento [Internet]. 2003 [citado 13 Nov de
2005]. Disponible en : http://www.uam.es/departamentos/medicina/anesnet/revistas/ijae/vol1n1e/articulos/htncrise.htm
12.
Pérez Olea J. Historia de la hipertensión [Internet].
2003 [citado 13 Nov de 2005]. Disponible en: http://www2.udec.cl/~ofem/revista/revista02/revista1.html
13. Ferreira SH. History of the development of inhibitors of angiotensin I conversion. Drugs. 1985;30(Suppl-1):1-5.
14. Unger T, Gohlke P. Converting enzyme inhibitors in cardiovascular therapy: current status and future potential. Cardiovasc Res. 1994;28(2):146-58.
15. Padfield PL, Beeneis DG, Brown JJ. Is low renin hypertension a stage in the development of essential hypertension or a diagnostic entity? Lancet. 1995;1:548-50.
16. Tocci G, Volpe M. Fixed-combination therapy to improve blood pressure control: experience with olmesartan-based therapy. Expert Rev Cardiovasc Ther. 2011;9(7):829-40.
17. Erie AJ, McHugh R, Warner M, Erie JC. Model of anesthesia
care that combines anesthesiologists
and registered nurses during cataract surgery. J Cataract Refract Surg. 2011;37(3):481-5.
18. Rolla A. Resistencia insulínica. Av Diabetol. 1994;8:13-36.
19. Toruncha A, García D.
Interacción de los inhibidores de la enzima conversora de angiotensina con
otros medicamentos. Arch Dom Hipertens.
2001;1:39-40.
20. Coca A, De
21. Dickerson L M, Gibson MV. Management of
hypertension in older person. American Farm Physician J 2005;
71(3):469-476.
22. Arauz P C, Parrott M A, Raskin P. The treatment of
hypertension in adult patients with diabetes (Technical Review). Diabetes
Care. 2002;25:134-47.
23. The American Diabetes Association. Treatment of
Hypertension in Adults with Diabetes. Diabetes Care. 2003;26:S80-S82.
24. Ministerio de Salud Pública de Cuba. Información sobre pacientes
dispensarizados y población de Cuba [Internet]. 2005. [citado 2 Oct
2005]. Disponible en: www.sld.cu/servicios/hta
25. Martín JC, Simal F, Carretero AL, Bellido J, Arzúa M, Mena FJ, et al.
Prevalencia grado de detección, tratamiento y control de la hipertensión
arterial en población general. Estudio Hortega.
Hipertensión. 2003;20(4):148-154.
26. Williams B, Poulter N R,
Brown M J, Davis M, Mc. lnnes G T, Potter J F, et al. Guidelines
for management of
hypertension. J Hypertension. 2004;18:139-85.
27. Comfere T, Sprung
J, Kumar M M, Draper M, Wilson D P, Williams B A, et al. Angiotensin System Inhibitors in a General Surgical population. Anesth Analg. 2005;100(3):636-44.
28. Luna OP, Holler U. Hipertensión Arterial
sistémica. En: Luna Ortiz P. Anestesia en el cardiópata. 2da ed.
México: Mc Graw- Hill Interamericana editores; 2002. p. 117-23
29. Campbell NR, Gilbert RE, Leiter LA, Larochelle P, Tobe
S, Chockalingam A, et al. Hypertension in people with type 2 diabetes: Update
on pharmacologic management. Can Fam Physician. 2011;57(9):997-1002..
30. Putnam
W, Lawson B, Buhariwalla F, Goodfellow M, Goodine RA, Hall J, et al. Hypertension
and type 2 diabetes: What family physicians can do to improve control of blood
pressure - an observational study. BMC Fam Pract. 2011 Aug 11;12:86.
31. Gu W, Pagel PS, Warltier DC, Kersten JR. Modifying cardiovascular risk in diabetes Mellitus. Anesthesiology.
2003;98(3):774-9.
32. Guía española de hipertensión arterial. Tratamiento de la hipertensión
arterial en situaciones especiales. Hipertensión. 2005; 22(Supl.
2):58-69.
33. Grupo de redacción de la organización mundial de la salud y Sociedad
internacional de Hipertensión. Declaración 2003 de
34. Paladino M A, Scheffelaar K. El paciente
hipertenso y la anestesia. Anesth Analg Reanim. 2003;18(1):45-56.
35. Guía española de hipertensión arterial. Capitulo VIII. Tratamiento
Farmacológico. Hipertensión. 2005;22( Supl. 2)
:47-57.
36. Giner GV, Esteban G, Section
G, Redón J. Tratamiento farmacológico combinado
en el manejo de la hipertensión arterial crónica esencial. Hipertensión.
2004;21(3):139-57.
37. Scafati LAJ. El paciente con
hipertensión arterial sistémica y el anestesiólogo. III Congreso
virtual mexicano de anestesiología [Internet]. México: Consejo Mexicano de
Anestesiología; 2005 [citado 24 Nov 2004]. Disponible en: http://www.congresovirtual.com.mx/aula.pht?curid=24
38. Sociedad Española de Hipertensión. Estrés e hipertensión. Hipertensión.
2004; 30:35-45.
39. Borroto GM, González MM,
Veloz GI, De
40. Desborough JP. The stress response to
trauma and surgery. Br J Anaesth. 2000; 85(1):109-117.
41. Dulanto Zabala D.
Antihipertensivos y anestesia: problemas específicos. Rev Mex Anest. 2006;29;(Supl. 1):30-2.
42. Singh A, Antognini JF. Perioperative
hypotension and myocardial ischemia: diagnostic and therapeutic approaches. Ann Card Anaesth. 2011;14(2):127-32.
43. Vaquero LM, González J, Villoria M. Hipotensión
refractaria durante la anestesia a una paciente en tratamiento con antagonistas
de los receptores de la angiotensina. Rev Esp Anestesiol Reanim. 2004;51(6):338-41.
44. Benigni A, Morigi M, Rizzo P, Gagliardini E, Rota C, Abbate M, et
al. Inhibiting Angiotensin-converting enzyme promotes renal repair by limiting progenitor cell proliferation and restoring the
glomerular architecture. Am J Pathol. 2011;179(2):628-38.
45. Ramírez F, Bandersky M, Larurfo
P, Reyes AZ, Villamil A, García D, et al. Consenso
latinoamericano sobre hipertensión arterial. J Hypertension. 2001;6(2):1-28.
46. Eringa
EC. To PRESERVE and protect: targeting the microcirculation in prevention of
diabetes and its complications. J Hypertens. 2011;29(10):1859-60.
47. Chen G, Hemmelgarn B, Alhaider S, Quan H, Campbell N,
Rabi D. Meta-analysis of adverse cardiovascular outcomes associated with antecedent hypertension after myocardial infarction. Am J
Cardiol. 2009;104(1):141-7.
48. Bugedo G. Alteraciones
cardiovasculares y respiratorias frecuentes en el postoperatorio [Internet].
Chile: Facultad de medicina : Pontificia Universidad
católica de Chile; 2002 [citado 23 Nov 2005]. Disponible en: http://escuela.med.puc.cl/paginas/departamentos/intensivo/articles/papers/alt.resp.CV.htm
49. Paix AD, Runciman WB, Horan
BF, Chapman M J, Currie
M. Crisis management during anaesthesia: hypertension.
J Hypertension. 2005;14(3):9-12.
50. Sladen RN. Perioperative
hypertension: What's new and what's
useful? IARS 2002, Review Course
Lectures. Anesthesia &
Analgesia [Internet]. 2002 [citado 15 Nov 2010];(Suppl):[aprox.
4 p.]. Disponible en: http://www.cucrash.com/Handouts09/Sladen%20Perioperative%20HTN%202002.pdf
51. Fornet I, Ortiz-Gómez JR, Palacio FJ, López MA. Uso de la nitroglicerina para facilitar la realización de diferentes
técnicas anestésicas. Rev Esp Anestesiol Reanim. 2008;55(8):520-1.
Recibido: 05 de noviembre de 2010
Aceptado para su publicación: 24 de marzo de 2011
![]()
ANEXO 1. Protocolo para el tratamiento y control
del paciente hipertenso en la cirugía de urgencia.
Atendiendo a los resultados del estudio
realizado, para los pacientes hipertensos que fueron sometidos a cirugía de
urgencia con anestesia general orotraqueal, se propuso el siguiente protocolo:
Situación de los recursos humanos y
materiales
Desde el punto de vista material
requerimos la presencia del seguimiento básico del paciente quirúrgico pautado
por
· Oxímetro de pulso.
·
Capnógrafo, para la
determinación del dióxido de carbono (CO2) espirado.
·
Electrocardiograma.
·
Tensión arterial media (TAM).
· Termómetro central.
Participación de los profesionales y
técnicos de los servicios implicados.
La conducción de la
anestesia se realizó por un especialista con experiencia en el tratamiento de
estos enfermos, un residente y un enfermero especializado en anestesiología y
reanimación.
1ra Etapa.
Preoperatorio: Debe ser
realizado por una enfermera especializada en anestesiología, un residente y
supervisado por el especialista en anestesiología y reanimación. Después de la
llegada del paciente al quirófano y que constatamos que estamos en presencia de
una hipertensión arterial, primeramente analizamos algunos aspectos como: la
presencia de un paciente hipertenso tratado, que fue anunciado de forma
urgente, con criterio de anestesia general orotraqueal (AGOT), con estado
físico III y IV, según
A continuación se le administran 25 mg
de captopril sublingual y se esperan 30 minutos para el comienzo de la
intervención quirúrgica, si constatamos que el paciente muestra ansiedad
excesiva y no presenta ninguna contraindicación, se le puede administrar como
medicación preanestésica midazolam 0,1 mg/kg-1 y atropina 0,01 mg/kg-1,
de no ser así se le administrará la atropina solamente a la misma dosis
señalada.
2da Etapa
Transoperatorio: Debe ser
realizado por un especialista en anestesiología, un residente y ayudado por un
enfermero/a especializado/a en anestesiología. A su llegada al quirófano se
procede a la medición de
Es importante el cálculo minucioso de
la hidratación antes del procedimiento anestésico y mantenerlo durante toda la
intervención quirúrgica, pues el volumen sanguíneo de estos pacientes es normal
o levemente disminuido. Se utilizará Solución Salina 0,9 % a razón de 10
ml /kg/h.
La inducción se realizará con
thiopental 4 mg/kg-1 o propofol 2 mg/kg-1. El
mantenimiento con oxígeno y óxido nitroso en relación de 40/60 %, fentanil 7
µg/kg, pavulón 0.08 mg/kg-1. Ventilación controlada con Servo 900 D
y cálculo del volumen minuto 7 ml /kg.
A los pacientes hipertensos, que a
pesar de estar medicados, mantienen cifras iguales o superiores a 180 mmHg de
sistólica y 110 mmHg de diastólica, se les administrará infusión de
nitroglicerina a dosis de 0,25 mcg x Kg x min, hasta lograr el descenso de
estas cifras y de esta forma controlar
La recuperación anestésica
y extubación en el quirófano, o en la sala de recuperación se realizará si se
cumplen los siguientes requisitos:
·
Buena fuerza muscular.
·
Adecuado nivel de conciencia.
· Estabilidad hemodinámica.
3ra Etapa
Postoperatorio: El
traslado del paciente para la sala de Recuperación Anestésica deberá ser en
compañía del médico anestesiólogo y con buena estabilidad hemodinámica.
A su llegada a esta sala se
continúa con la medición de PA y FC y al ser dado de alta definitiva del
quirófano.
A los pacientes se les administrará
tramadol 100 mg intramuscular para el alivio del dolor postoperatorio, y eliminar
así una causa de HTA postoperatoria. Este período concluye cuando es egresado
de la sala de recuperación.