CorSalud 2011;3(2)
HOSPITAL
CLÍNICO-QUIRÚRGICO DOCENTE
“COMANDANTE MANUEL
FAJARDO RIVERO”
SANTA CLARA, VILLA CLARA
ARTÍCULO ORIGINAL
DISPERSIÓN DEL INTERVALO QT CORREGIDO EN
Por:
Dr.C. Wilfredo de J. Machin Cabrera1, MSc. Juan L. Pérez Chávez2,
MSc. Luis O. Olivera Bacallao3, MSc. Frank Polanco Rodríguez3,
MSc. Juan M. Rodríguez Rueda4 y MSc. Carlos J. Fabelo Mora4
______________
1. Especialista de
II Grado en Cardiología y de I Grado en Medicina General Integral Militar. Doctor
en Ciencias Médicas y Máster en Urgencias Médicas de
2. Especialista de
II Grado en Cuidados Intensivos y de I Grado en Medicina Interna. Máster en
Urgencias Médicas de
3. Especialista de
II Grado en Cuidados Intensivos y de I Grado en Medicina General Integral
Militar. Máster en Urgencias Médicas de
4. Especialista de
II Grado en Cuidados Intensivos y de I Grado en Medicina Interna. Máster en
Urgencias Médicas de
Resumen
Introducción y objetivos: El infarto
agudo de miocardio continúa siendo un gran reto para los sistemas de salud. En
el clásico concepto de la cascada isquémica, el suceso más temprano es la
prolongación del intervalo QT, con anterioridad se había comunicado en
pacientes con angina inestable, e infarto con elevación del ST. Se ha
especulado que la normalización de este intervalo en pacientes sometidos a angioplastia,
es un marcador de reperfusión satisfactoria, por lo que el objetivo de esta
investigación es caracterizar la dispersión del intervalo QT corregido y su
asociación con la evolución adversa en pacientes con síndromes coronarios
agudos. Método: Se analizó la dispersión del intervalo QT
corregido en pacientes ingresados en el Hospital “Comandante Manuel Fajardo
Rivero” con un síndrome coronario agudo, durante el período de enero a
diciembre del año 2009. Los resultados se
analizaron para brindar información inferencial a partir de la valoración
estadística del procesador SPSS versión 15.0. Resultados: La forma clínica
que mayor número de pacientes incluyó fue el síndrome con elevación del
segmento ST, pero la dispersión prolongada predominó en aquellos con un
síndrome no clasificable, una presentación clínica atípica y un
electrocardiograma equívoco, similar comportamiento al de enfermos con un
síndrome sin elevación del ST, pero no en aquellos con elevación del ST. La
mortalidad, reinfarto cardíaco y necesidad de revascularización miocárdica se
asociaron de manera altamente significativa con la dispersión prolongada del intervalo
QT corregido. Conclusiones: La dispersión prolongada de este intervalo pudiese ser un
predictor independiente de un mayor riesgo cardiovascular.
Abstract
Introduction
and Objectives: Acute myocardial infarction remains
a major challenge for health systems. In the classic concept of the ischemic
cascade, the earliest event is the QT interval prolongation, which was previously
reported in patients with unstable angina and ST elevation myocardial
infarction. There has been speculation that the normalization of this interval
in patients undergoing angioplasty, is a marker of successful reperfusion, thus
the objective of this research is to characterize the corrected QT interval
dispersion and its association with adverse outcomes in patients with acute
coronary syndromes. Method: The corrected QT interval dispersion was
analyzed in patients admitted to the Hospital "Comandante Manuel Fajardo
Rivero" with an acute coronary syndrome from January to December 2009. The
results were analyzed to provide inferential information on the basis of the
statistical assessment of the SPSS processor, version 15.0. Results:
The ST-segment elevation syndrome was the clinical form that included the most
patients, but prolonged dispersion prevailed in those with unclassifiable
syndrome, an atypical clinical presentation and a wrong electrocardiogram,
similar behavior to that of the patients with a non-ST segment elevation
syndrome, but not in those with ST segment elevation. Mortality, cardiac
reinfarction, and need for myocardial revascularization were significantly
associated with prolonged dispersion of the corrected QT interval. Conclusions:
The prolonged dispersion of this interval could be an independent predictor of
increased cardiovascular risk.
|
Palabras clave: DISPERSION DEL INTERVALO QT ELECTROCARDIOGRAFIA INFARTO DEL MIOCARDIO |
Key words: QT INTERVAL DISPERSION ELECTROCARDIOGRAPHY MYOCARDIAL INFARCTION |
Introducción
El infarto agudo de miocardio (IAM) es la necrosis
miocárdica, generalmente debida a la oclusión de una o más arterias coronarias,
comienza a desarrollarse entre los 15-30 minutos de ausencia del flujo
anterógrado o colateral, y suele progresar desde el subendocardio hacia el
subepicardio1. El IAM se
había clasificado anatómicamente en transmural y no transmural, en dependencia
de la extensión de la necrosis a todo el espesor miocárdico. Debido a que no siempre
guardaba una estrecha relación con los hallazgos electrocardiográficos, Spodick
y otros2 desde
1983, sugirieron que estos términos no eran adecuados, los correctos serían los
de IAM Q e IAM no Q, que en la actualidad se utilizan para definir dos enfermedades
con diferentes implicaciones clínicas, terapéuticas y pronósticas.
Se ha modificado el clásico concepto de
la cascada isquémica, al demostrarse que el suceso más temprano en la isquemia,
es la prolongación del intervalo QT corregido (iQTc), observado ya con anterioridad
en la angina inestable (AI) y en el IAM con elevación del ST. Además
de que esta variable representó un predictor independiente de muerte
arritmogénica en el post-IAM3,
el estudio ACTION4 demostró que el iQTc mayor de 430 ms resultó ser un predictor
de muerte comparable a la enfermedad de tres vasos en pacientes coronarios
estables.
Se ha observado la normalización de una
prolongación del iQTc en pacientes con AI e IAM tras 48 horas de revascularización
satisfactoria, y se ha sugerido que en pacientes sometidos a angioplastia pudiese
ser un marcador de reperfusión satisfactoria5, estas comunicaciones motivaron el estudio de la
dispersión del iQTc en los pacientes que desarrollaron un síndrome coronario
agudo (SCA), con el objetivo de caracterizar la dispersión del intervalo QT
corregido y su asociación con la evolución adversa de estos pacientes.
Método
Se
realizó un estudio descriptivo, retrospectivo, de corte transversal,
relacionado con el comportamiento de la dispersión del iQTc en 62 pacientes ingresados
a
Se definieron como variables
demográficas los grupos de edad (< 40 años, 41-50, 51-60, 61-70 y > 71
años) y el sexo (masculino, femenino). Se realizó la lectura del iQTc del ECG
al ingreso, que se efectuó además, diariamente durante la hospitalización del
enfermo y al mes del egreso en consulta externa. Los registros fueron en ECG de
12 derivaciones a 25 mm/s y ganancia estándar, tomados con un equipo Cardiocid
(ICID, Cuba). El intervalo QT fue medido desde el comienzo del complejo QRS
hasta el final de la onda T, definido como el punto de regreso de la onda T a
la línea isoeléctrica, o el nadir entre la onda T y la onda U cuando esta
estuviera presente. Para calcular el valor del iQTc se utilizó la fórmula de
Bazzet6 (iQTc = QTm/(R –
R)1/2) y la dispersión, se definió como
la diferencia entre el iQTc máximo y mínimo, al considerarse normal el valor menor
de 50 mseg.
Los resultados obtenidos se
introdujeron en una base de datos a partir del tipo de SCA que padecía el
enfermo: SCACEST, SCASEST o SCA no clasificable.
En el diseño del estudió se
definió como variables clínicas a los antecedentes patológicos personales (cardiopatía
isquémica, hipertensión arterial, diabetes mellitus, obesidad, hábito de fumar,
dislipidemias y síndrome metabólico); la presentación clínica, típica o atípica
del SCA; los signos electrocardiográficos, inequívocos o equívocos y la presencia
de complicaciones, estas últimas evaluadas hasta los 30 días después del egreso
(arritmias ventriculares, muerte de causa cardiaca, IAM no fatal y necesidad de
revascularización percutánea o quirúrgica), variables todas en las que se
analizó su asociación a la dispersión del iQTc.
Los resultados se reflejaron en tablas y gráficos para
brindar una información inferencial, y se realizaron pruebas estadísticas, como:
la determinación de la prevalencia, el análisis de proporciones, la prueba de
asociación estadística y la determinación del OR (índice de probabilidades, por
sus siglas en inglés). Se utilizó el
consentimiento oral informado, se recibió la aprobación del consejo científico
de la institución y se cumplieron los
principios éticos de las investigaciones en humanos7.
Resultados
Los enfermos mayores de 71 años (31
pacientes) representaron el 50 % del total de los investigados, por lo que uno
de cada dos ingresos con un SCA perteneció a este grupo de edad. Según el sexo se
evidenció una mayor prevalencia del masculino con 39 enfermos (63 % del total),
y las féminas resultaron 23 (27 %), de ahí que se ofreciera asistencia médica
para un SCA en la terapia intensiva a 1,69 hombres por cada mujer ingresada con
este diagnóstico (R=1,69), sin asociación estadística significativa (p = 0,657).
El estudió mostró que como grupo la prevalencia fue mayor entre 61 y 70 años en
el sexo femenino, 22 % respecto al 13 % de los hombres; y en mayores de 71, el 52
% para las mujeres respecto al 49 % en los hombres (Tabla 1).
Tabla 1. Grupos de edad y sexo
de pacientes con un SCA.
|
Grupos de edad (años) |
Sexo |
Totales |
||||
|
Masculino |
Femenino |
|||||
|
No. |
% |
No. |
% |
No. |
% |
|
|
<
41 |
2 |
5 |
0 |
0 |
2 |
3 |
|
|
6 |
15 |
2 |
9 |
8 |
13 |
|
|
7 |
18 |
4 |
17 |
11 |
18 |
|
|
5 |
13 |
5 |
22 |
10 |
16 |
|
>
71 |
19 |
49 |
12 |
52 |
31 |
50 |
|
Totales |
39 |
100 |
23 |
100 |
62 |
100 |
p = 0,657
Razón para mayores de
71 años = 2:1
Razón para sexo masculino / femenino
= 1,69:1
La tabla 2 reflejó una asociación
estadística altamente significativa entre el sexo y la presencia de
antecedentes patológicos personales (p = 0,005); para ambos sexos resultó predominante
la presencia combinada de más de un factor de riesgo dentro de los antecedentes
personales del individuo investigado, lo que se presentó en el 37 % del total al
analizarlos de manera independiente para cada sexo, con una proporción como
grupo más elevada, que afectó al de las féminas con 48 % del total de ellas.
Tabla 2. Antecedentes
patológicos personales según el sexo de los pacientes con SCA.
|
Antecedentes patológicos personales |
Sexo |
Totales |
||||||
|
Masculino |
Femenino |
|||||||
|
No |
% |
No |
% |
No |
% |
|||
|
Combinados |
12 |
31 |
11 |
48 |
23 |
37 |
||
|
Tabaquismo |
12 |
31 |
0 |
0 |
12 |
19 |
||
|
HTA |
8 |
20 |
1 |
4 |
9 |
14 |
||
|
Cardiopatía isquémica |
3 |
8 |
3 |
13 |
6 |
10 |
||
|
Obesidad |
1 |
2 |
4 |
18 |
5 |
8 |
||
|
Dislipidemias |
3 |
8 |
1 |
4 |
4 |
7 |
||
|
Ninguno |
0 |
0 |
2 |
9 |
2 |
3 |
||
|
Diabetes Mellitus |
0 |
0 |
1 |
4 |
1 |
2 |
||
|
Totales |
39 |
100 |
23 |
100 |
62 |
100 |
||
p = 0,005
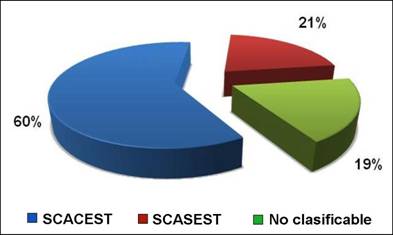
El estudio incluyó a un total de 62
enfermos con un SCA en sus tres variantes clínicas, el 60 % de ellos (37
pacientes) desarrolló un SCACEST, tipo de presentación clínica que prevaleció
sobre el SCASEST, que afectó al 21 % (13 pacientes), y sobre el SCA no clasificable,
que desarrolló el 19 % de los investigados (12 pacientes del total) (Gráfico
1).
|
|
|
Gráfico 1.
Variantes del SCA desarrollado por los enfermos. |
En la tabla 3 se reflejó la
presentación clínica del SCA, según la dispersión del iQTc desarrollada para
cada tipo de SCA, con una asociación estadística altamente significativa (p = 0,000).
Los pacientes con dispersión prolongada presentaron una clínica atípica 4,69
veces superior a la forma típica (OR = 4,69), aunque para el SCACEST predominó
la forma típica (41 %), para el SCASEST y el SCA no clasificable resultó superior
la presencia de casos con forma clínica atípica.
Tabla 3. Dispersión del iQTc
según la presentación clínica y tipo de SCA.
|
Dispersión
del iQTc |
Clínica |
Tipo de SCA |
|
||||||
|
SCACEST |
SCASEST |
No
clasificable |
Total |
||||||
|
No. |
% |
No. |
% |
No. |
% |
No.. |
% |
||
|
Normal (p = 0,000) |
Típica |
20 |
77 |
1 |
4 |
0 |
0 |
21 |
81 |
|
Atípica |
0 |
0 |
3 |
11 |
2 |
8 |
5 |
19 |
|
|
Total |
20 |
77 |
4 |
15 |
2 |
8 |
26 |
100 |
|
|
Prolongada (p = 0,000) |
Típica |
15 |
41 |
1 |
3 |
1 |
3 |
17 |
47 |
|
Atípica |
2 |
6 |
8 |
22 |
9 |
25 |
19* |
53 |
|
|
Total |
17 |
47 |
9 |
25 |
10 |
28 |
36 |
100 |
|
*OR = 4.69
La dispersión del iQTc, según la presentación electrocardiográfica del SCA,
reflejó un predominio del ECG inequívoco, independientemente de que el valor
de la dispersión del iQTc fuera normal o prolongada; sin embargo, en aquellos
enfermos con ECG equívoco la dispersión resultó prolongada, 6,03 veces más
frecuente que la normal (OR = 6,03) (p = 0,000) (Tabla 4).
Tabla 4. Dispersión del iQTc
según la presentación electrocardiográfica
y el tipo de SCA.
|
Dispersión del iQTc |
ECG |
Tipo de SCA |
Total |
||||||
|
SCACEST |
SCASEST |
No
clasificable |
|||||||
|
No. |
% |
No. |
% |
No. |
% |
No. |
% |
||
|
Normal (p = 0,002) |
Inequívoco |
20 |
77 |
4 |
15 |
1 |
4 |
25 |
96 |
|
Equívoco |
0 |
0 |
0 |
0 |
1 |
4 |
1 |
4 |
|
|
Total |
20 |
77 |
4 |
15 |
2 |
8 |
26 |
100 |
|
|
Prolongada (p = 0,000) |
Inequívoco |
17 |
47 |
9 |
25 |
3 |
9 |
29 |
81 |
|
Equívoco |
0 |
0 |
0 |
0 |
7 |
19 |
7* |
19 |
|
|
Total |
17 |
47 |
9 |
25 |
10 |
28 |
36 |
100 |
|
*OR = 6,03
La presencia o
no de complicaciones eléctricas, según la dispersión del iQTc, evidenció, sin
asociación significativa (p = 0,856), que el
86 % de los pacientes presentara dispersión prolongada durante la evolución del
SCA, por solamente el 4 % de los enfermos con dispersión normal (Tabla 5).
Tabla 5. Dispersión del iQTc
según la presencia de complicaciones y el tipo de SCA.
|
Dispersión del iQTc |
Complicaciones |
Tipo de SCA |
||||||||||
|
SCACEST |
SCASEST |
No
clasificable |
Total |
|||||||||
|
No. |
% |
No. |
% |
No. |
% |
No |
% |
|||||
|
Normal (p = 0,856) |
Sí |
1 |
4 |
0 |
0 |
0 |
0 |
1 |
4 |
|||
|
No |
19 |
73 |
4 |
15 |
2 |
8 |
25 |
96 |
||||
|
Total |
20 |
77 |
4 |
15 |
2 |
8 |
26 |
100 |
||||
|
Prolongada (p = 0,825) |
Sí |
14 |
39 |
8 |
22 |
9 |
25 |
31 |
86 |
|||
|
No |
3 |
8 |
1 |
3 |
1 |
3 |
5 |
14 |
||||
|
Total |
17 |
47 |
9 |
25 |
10 |
28 |
36 |
100 |
||||
La correlación entre los tipos de evolución
adversa y la dispersión del iQTc evidenció, que el reinfarto miocárdico
prevaleció con 16 pacientes y en el 86 % del total, cursó con dispersión
prolongada del iQTc, y asociación altamente significativa (p = 0,006). La mortalidad,
con asociación también altamente significativa (p = 0,001), se presentó en 15
enfermos y el 93 % de ellos, desarrolló una dispersión prolongada; por último,
se consideró la necesidad de realizar revascularización miocárdica percutánea o
quirúrgica en 14 enfermos y el 92 % de ellos, cursó con prolongación de la
dispersión del iQTc e igual asociación estadística altamente significativa (p =
0,009) (Tabla 6).
Tabla 6. Tipos de evolución
adversa según la dispersión del iQTc.
|
Eventos |
Dispersión del iQTc |
Valor de p |
|||||
|
Normal (n = 29) |
Prolongada (n = 33) |
Totales (n = 62) |
|||||
|
No. |
% |
No. |
% |
No. |
% |
||
|
Reinfarto |
2 |
13 |
14 |
86 |
16 |
100 |
0,006 |
|
Fallecido |
1 |
7 |
14 |
93 |
15 |
100 |
0,001 |
|
Revascularizado |
1 |
8 |
11 |
92 |
12 |
100 |
0,009 |
Discusión
La investigación coincidió con el
comportamiento conocido de la enfermedad coronaria, en cuanto a la edad y el
sexo. En edades más tempranas de la vida es mayor la prevalencia de esta enfermedad en hombres que en mujeres,
pero cuando estas arriban al climaterio declina la función hormonal estrogénica
de sus ovarios, función a la que se le ha conferido propiedad protectiva para el
desarrollo de enfermedad arterial coronaria. Es a partir de entonces en que se
asemeja la prevalencia para ambos sexos8.
Como se detectó en el estudio, los factores
de riesgo más reconocibles actúan en plausible sinergia a través de un proceso
patológico común, lo que resalta la necesidad de una estrategia integral para
el control del riesgo, tanto en los individuos como en las poblaciones, incluso
existe el criterio de que lo más importante es considerarlos no como suma o
multiplicación de ellos entre sí, sino su presencia e interacciones durante el
proceso salud-enfermedad del individuo; sin embargo, como se ha señalado, el
enfoque individual y poblacional tienen su contrapartida en la prevención. En
el primero, la estrategia preventiva pretende identificar a los individuos de
alto riesgo y ofrecerles algún tipo de protección individual. En cambio, la
estrategia poblacional pretende controlar los elementos que determinan la
incidencia en la población, en su conjunto9,10.
Mientras tanto, la enfermedad
cardiovascular se ha venido convirtiendo en una enfermedad progresivamente más
predecible, con el colesterol sérico, la presión arterial, el tabaquismo y la
diabetes mellitus, como principales factores de riesgo modificables11.
La mayor proporción de pacientes con un
SCASEST y un SCA no clasificable con clínica atípica, presentaron un iQTc
prolongado, de ahí que se reconozca en la literatura que las anomalías de las arterias coronarias muestran varios síntomas clínicos,
entre los que se incluyen: disnea, dolor en el pecho típico o atípico, parada
cardiorrespiratoria y muerte súbita. Por tanto, se puede expresar como
conclusión que la dispersión del iQTc es un indicador de la muerte cardíaca
repentina, y la dispersión del iQTc más elevada correspondió a aquellos pacientes
con origen anómalo de la arteria coronaria, respecto a los sujetos control12.
La mayor
proporción de enfermos con presentación inequívoca del ECG, tanto para aquellos
con dispersión prolongada como normal, pudiese poner en duda la utilidad de
este indicador, pero precisamente, en los SCA no clasificables, que agrupa
aquellos enfermos con mayor dificultad diagnóstica, es donde resultó de mayor
utilidad al predominar la dispersión prolongada en aquellos con un ECG equívoco.
La literatura consultada aportó diversos criterios sobre determinar la
dispersión del iQTc en los SCA, algunos autores han demostrado que la dispersión del iQTc prolongada
disminuye en pacientes con SCACEST sometidos a trombólisis y reperfusión
eficaz, por lo que sugieren utilizarla como predictor de reperfusión coronaria13; otros comunican que la naturaleza dinámica de
la dispersión del iQTc y la falta de un valor normal aceptable, indican
dificultades para considerarlo como predictor de reestenosis coronarias postangioplastia
transluminal percutánea (ACTP); mientras que algunos sugieren reconsiderar el
uso de la dispersión total del intervalo QT como un predictor, tras obtener
indicios favorables al evaluar la reestenosis coronaria post-ACTP con dicho
indicador14.
La dispersión prolongada se asoció, de
manera significativa, a la presencia de complicaciones, estos resultados
coincidieron con lo registrado en la literatura consultada, donde se refiere
que la dispersión del iQTc es considerada como un índice
indirecto del incremento de la heterogeneidad en la repolarización ventricular;
se sugiere considerarlo como un indicador independiente de complicaciones
cardiovasculares importantes, y utilizarlo en la estratificación de riesgo15, 16, aunque la
medición
del iQTc en diferentes momentos ha estado en relación con la isquemia celular y
la influencia de la particularidad clínica del enfermo17, 18.
Otras investigaciones19 confirman la evolución
desfavorable de los enfermos con SCA inclasificable (pacientes con bloqueo
completo de rama izquierda, síndrome de Wolff-Parkinson-White o con ECG de
marcapasos), y señalan que son pacientes que sistemáticamente han sido
excluidos de los estudios controlados, lo que representa un grupo de riesgo muy
elevado, con mortalidad intrahospitalaria de casi 9 % y 16 % a los 6 meses; y
concluyen que es indudable que estos pacientes requieren estrategias concretas
de identificación y tratamiento.
Se ha evidenciado
además, la elevada asociación entre la dispersión prolongada y el desarrollo de
complicaciones o evolución adversa en los pacientes20. La isquemia miocárdica ha sido bien reconocida como responsable de
alteraciones en el citoesqueleto celular, en los canales iónicos, de la
reducción de la velocidad máxima de despolarización y el desacoplamiento
intercelular, procesos que conducen a la reducción de la velocidad de
conducción cardíaca y a un potencial de acción más corto, fenómenos
electrofisiológicos que en su conjunto constituyen un sustrato arritmogénico
también reconocido20.
Conclusiones
La mortalidad, el reinfarto cardíaco y la necesidad de
revascularización miocárdica se asociaron, de manera altamente significativa,
con la dispersión prolongada del intervalo QT corregido, por lo que este puede considerarse como un predictor independiente de
mayor riesgo cardiovascular.
Referencias bibliográficas
1. Van de Werf F,
Bax J, Betriu A, Carina Blomstrom-Lundqvist, Filippo Crea, Volkmar Falk, et al. Guías de Práctica Clínica de
2. Spodick
ER. Q-wave infarction versus ST infarction: Non specific of
electrocardiographic criteria for differentiating transmural and non-transmural
lesions. Am J Cardiol. 1983;51(5):913.
3. Sezgin
AT, Barutcu I, Ozdemir R, Gullu H, Topal E, Esen AM, et al. Effect of slow coronary flow on electrocardiographic
parameters Reflecting ventricular heterogeneity. Angiology. 2007;58(3):289-94.
4. Clayton
TC, Lubsen J, Pocock SJ, Vokó Z, Kirwan BA, Fox K, et al. Risk score for predicting death, and stroke in patients with
stable angina, based on a large randomised trial cohort of patients. BMJ.
2005;331(7521):869-74.
5. Atmaca
Y, Ozdol C, Ertas F, Altin T, Gülec S, Oral D. Effect of direct implantation on
QTc dispersion. Angiology. 2005;56(2):143-9.
6.
Mirvis MD, Goldberger LA. Electrocardiografía. En:
Braunwald E. Tratado de Cardiología. 7ma ed. Madrid: Elsevier; 2006. p.107-49.
7.
Asociación Médica Mundial. Declaración de Helsinski [Internet] [citado 3 Mayo 2010]. 2006 [citado 20 de noviembre 2006]. Disponible en: http://www.uchile.cl/bioetica/doc/helsinkrev.htm
8.
Martínez-Sellés SM. ¿Qué tienen las mujeres en el corazón? Rev
Esp Cardiol. 2007;60(11):1118-21.
9. Kristiansson
K. Genetics of cardiovascular disease: a candidate gene study of USFI.
Publications of the National Public Health Institute [Internet] [citado 5 Mayo
2010]. 2008. Disponible en: http://www.ktl.fi/attachments/suomi/julkaisut/julkaisusarja_a/2008/2008a08.pdf
10. Dzau
VJ, Antman EM, Black HR, Hayes DL, Manson JE, et al. The cardiovascular disease continuum validated:
clinical evidence of improved patient outcomes: Part I: Pathophysiology and
clinical trial evidence (risk factors through stable coronary artery disease).
Circulation. 2006;114:2850-70.
11.
Romero T, Romero CX. Prevención cardiovascular estancada:
tendencias alarmantes y barreras socioeconómicas persistentes. Rev Esp Cardiol.
2010;63(11):1340-8.
12. Kargin
R, Pala S, Akçakoyun M, Esen O, Demirkiran A, Karapinar H, et al. QT duration and dispersion in patients with anomalous
origins of coronary arteries. Pacin Clin Electrophysiol. 2009;32(9):1163-7.
13. Lopes
MN, Grupi C, Dina HC, Gois FA, Hajjar AL, Ayub RB, et al. QT interval dispersion analysis in acute myocardial
infarction patients: coronary reperfusion effect. Arq Bras Cardiol.
2006;87(2):91-8.
14. Acampa
M, Lazzerini PE, Guideri F, Rechichi S, Capecchi PL, Maccherini M, et al. Homocysteine and P wave dispersion in patients with heart
transplantation. Clin Trasplant. 2011;25(1):119-25.
15. Cuddy
ET, Halli PS, Tate RB. Dispersion and heart rate predict the risk of sudden
unexpected cardiac death in men: The Manitoba Follow-up Study. Prev Cardiol.
2009;12(1):27-33.
16. Dimopoulos
S, Nicosia F, Turini D, Zulli R.
Prognostic evaluation of QT-dispersion in elderly hypertensive and normotensive
patients. Pacing Clin Electrophysiol. 2009 Nov;32(11):1381-7
17. Takase
B, Masaki N, Hattori H, Ishihara M, Kurita A. Usefulness of automatic QT
dispersion measurement for detecting exercise-induced myocardial ischemia.
Anadolu Kardiyol Derg. 2009;9(2):189-95.
18. Orhan
O, Ozbala B, Sari I, Davutoglu V, Maden E, Baltaci Y, et al. Acute sleep deprivation is associated with
increased QT dispersion in healthy young adults. Pacing Clin Electrophysiol.
2008;31(8):979-84.
19. Lai
CC, Hsiao HC, Hsiao SH, Huang WC, Chiou CW, Yeh TC, et al. Role of shortened QTc dispersion in in-hospital cardiac
events in patients undergoing percutaneous coronary intervention for acute
coronary syndrome. J Chin Med Assoc. 2006;69(7):297-303.
20.
Schwartz PJ. Crotti L. Long and
short QT syndrome. In: Zipes DP, Jalife J, eds.
Cardiac electrophysiology: from cell to bedside. 5th ed. Philadelphia,
Pa: Elsevier/Saunders. 2009. p. 731-44.
Recibido: 21 de abril de 2011
Aceptado para su publicación: 30 de mayo de 2011