CorSalud 2011;3(1)
HOSPITAL GENERAL
DOCENTE “ROBERTO FERNÁNDEZ RODRÍGUEZ”
MORÓN, CIEGO DE ÁVILA, CUBA
CASO CLÍNICO
OBESIDAD MÓRBIDA E
HIPERTENSIÓN ARTERIAL EN ANESTESIA
Por:
MSc. Dra. Miriala González Martínez1,
MSc. Dra. Niurys Sunderland Tallón2 y Dra. Shemanet García Cid3
______________
1. Especialista de I Grado en
Anestesiología y Reanimación. Diplomada en Cuidados Intensivos de Adultos.
Máster en Urgencias Médicas. Asistente.
2. Especialista de I Grado en
Anestesiología y Reanimación. Diplomada en Cuidados Intensivos de Adultos.
Máster en Urgencias Médicas. Instructor.
3. Especialista de I Grado en
Anestesiología y Reanimación. Diplomada en Cuidados Intensivos de Adultos.
Resumen
La obesidad constituye actualmente
uno de los problemas de salud pública de mayor relevancia en el mundo
desarrollado. Debido a la alta prevalencia registrada en las últimas décadas y
la necesidad de ser intervenidos quirúrgicamente, en muchas ocasiones, por
enfermedades que comprometen su vida, el anestesiólogo enfrenta un número cada
vez mayor de pacientes obesos en su práctica diaria. Por esto, es importante
entender claramente los cambios fisiológicos y las repercusiones de la obesidad
durante cualquier acto anestésico. En este trabajo presentamos el caso de una
mujer hipertensa y obesa con un índice de masa corporal de 50 kg/m2,
a la que fue necesario realizar una histerectomía total abdominal debido a una
hiperplasia endometrial que producía anemia severa. Con este trabajo
pretendemos llamar a la reflexión al personal médico que atiende a pacientes
con estas características pues la conducta a seguir siempre va a ser un reto en
la práctica anestesiológica.
Abstract
Obesity is now one of public health issues of
greatest relevance in the developed world. Due to the high prevalence seen in
recent decades and the need, in many cases, to undergo surgery due to
life-compromising diseases, the anesthesiologist faces a growing number of
obese patients in his/her daily practice. Therefore, it is important to clearly
understand the physiological changes and the impact of obesity during any
anesthetic procedure. We present the case of a hypertensive and obese women
with a BMI of 50 kg/m2, to whom it was necessary to perform a total
abdominal hysterectomy due to endometrial hyperplasia, which produced severe
anemia. With this work we intend to put on a reflection on the medical staff
that treats patients with these characteristics as the action to take is always
going to be a challenge for anesthesiology.
|
Palabras clave: OBESIDAD MORBIDA HIPERTENSION ANESTESIA |
Key words: OBESITY,
MORBID HYPERTENSION ANESTHESIA |
Introducción
La
incidencia de la obesidad sigue incrementándose de manera alarmante en todo el
mundo, tanto en los países desarrollados como en los subdesarrollados, de modo
que representa actualmente
uno de los problemas de salud pública de mayor importancia. Los factores
ambientales, la disponibilidad de alimentos ricos en calorías y una vida cada
vez más sedentaria, caracterizada fundamentalmente por una disminución de la
actividad física, son los mayores contribuyentes a la “epidemia” de la obesidad
a la que se ha sumado, en los últimos años, la obesidad mórbida (OM)1,2.
Desafortunadamente
en los países latinoamericanos no hay estadísticas específicas sobre el
porcentaje de la población con este problema, pero en los Estados Unidos la OM
representa del 3 al 5 % de la población general, y en Europa del 15 al 20 % de
la población se considera obesa.
Existe
controversia en cuanto a los factores que originan la OM. Algunos autores consideran
como primarios a los ambientales y sociales, y como secundarios, a las
alteraciones psicopatológicas, que conducen a una ingestión calórica excesiva e
insuficiente actividad física. Se especula acerca de los factores genéticos,
tal vez algún defecto metabólico hereditario, y se conoce que existen
disfunciones orgánicas que ocasionan obesidad, como: los trastornos
hipotalámicos, la diabetes mellitus, el síndrome de Cushing, el hipotiroidismo,
el hipogonadismo y el síndrome de hipopituitarismo.
Según
las estadísticas sobre obesidad, de cada cuatro obesos, tres son mujeres, y de
los pacientes con obesidad mórbida que acuden, por necesidad o voluntad propia,
a un quirófano, en la mayoría de las series encontramos que predomina el sexo
femenino3.
La
anestesia regional por su parte, ha incrementado su uso en los últimos años, pues
presenta varias ventajas en el tratamiento de los pacientes obesos, ya que
incluye la mínima manipulación de la vía aérea, una menor repercusión
cardiopulmonar, un aumento de la analgesia postoperatoria, una disminución en
el consumo de opioides, de las náuseas y vómitos postoperatorios, un menor
tiempo de estancia en la sala de recuperación anestésica, en la de ingreso y una
menor estancia hospitalaria. A pesar de estas ventajas, la anestesia regional
puede ser técnicamente difícil en las personas obesas debido a la dificultad en
la adecuada colocación
del paciente, la identificación de los músculos y las prominencias óseas, y la
profundidad de la penetración de la aguja.
Por estas razones el paciente obeso
representa un verdadero reto aún para el anestesiólogo más experimentado4-6.
Por la
repercusión que la OM puede tener en la evolución perioperatoria se decide
presentar un caso en el que se destaca el tratamiento anestésico de una
paciente hipertensa, que mostraba una anemia intensa por hiperplasia
endometrial, donde se hizo necesario intervenir quirúrgicamente, en un tiempo
más o menos breve, ya que en ella la química sanguínea se mantenía en valores
normales por cortos períodos de tiempo.
Caso clínico
Paciente
del sexo femenino, de 38 años de edad, blanca, con OM, que acude al servicio de
anestesiología con el diagnóstico de hiperplasia de endometrio y anemia intensa
(60 g/l de hemoglobina), con la indicación de histerectomía total abdominal,
por lo que fue necesario su
hospitalización una semana previa a la intervención quirúrgica
para transfundirle concentrados de glóbulos rojos y llevarla en condiciones
óptimas al quirófano.
Además
de la OM presentaba hipertensión arterial, diabetes mellitus (no
insulinodependiente) y síndrome de Cushing, de causa medicamentosa, para lo
cual llevaba tratamiento estable con enalapril 20 mg/día y 25 mg de
espironolactona, 20 mg de furosemida y 850 mg de metformina cada 12 horas.
Examen
físico:
-
Peso: 157 kg (345 lb)
-
Talla: 176 cm
-
Índice de masa corporal: 50,6 kg/m2
-
Mucosas: húmedas e hipocoloreadas
-
Tejido celular subcutáneo no infiltrado
-
Cuello corto, de movimientos difíciles.
-
Tejido adiposo aumentado en regiones
supraclaviculares, en el dorso del cuello (giba de búfalo) y en las mejillas;
tórax pequeño, mamas muy aumentadas de volumen, en correspondencia con una
obesidad de tipo androide.
-
Abdomen péndulo, globuloso, no doloroso a la
palpación superficial ni profunda.
-
Vergeturas en el abdomen, muslos y parte alta de
los brazos.
-
Aparato respiratorio: murmullo vesicular normal,
no estertores, 14 respiraciones por minuto.
-
Aparato cardiovascular: ruidos cardíacos
rítmicos, no soplos, tensión arterial (TA) de 140/90 mmHg y 72 latidos por minuto.
-
Sistema nervioso: consciente, orientada en
tiempo, espacio y persona, no signos de focalización neurológica.
-
Índices predictivos de vía aérea difícil:
Mallampati III.
Evaluación
de la paciente:
1. Estado
físico: 2 según clasificación de la Asociación Americana de Anestesiología
(ASA)7.
2. Riesgo
quirúrgico: elevado7.
Complementarios:
-
Hemoglobina postransfusional 110 g/l
-
Serología: no reactiva
-
Glicemia 6,5 mmol/l
-
Tiempo de coagulación 10 minutos
-
Tiempo de sangramiento 3 minutos
-
Creatinina 140 μmol/l
-
Acido úrico 6,9 mmol/l
-
Electrocardiograma: signos de hipertrofia
ventricular izquierda.
Selección
de la técnica anestésica:
Se
decide aplicar anestesia subaracnoidea, teniendo en cuenta que esta puede
alcanzar los niveles anestésicos deseados, así como la relajación necesaria
para permitir un acto quirúrgico exitoso y evitar la anestesia general
orotraqueal, con sus desventajas significativas en el obeso, además se
garantiza una adecuada analgesia postoperatoria, con el mínimo uso de opioides
u otros analgésicos sistémicos.
Preoperatorio:
Se
realizó canalización de la vena periférica en el antebrazo izquierdo, con
bránula calibre 16, para comenzar con hidratación preoperatoria con solución
salina 0,9 % a razón de 10 ml/kg durante los primeros 30 minutos; se le colocó
además, una sonda vesical para medir la diuresis horaria y se midieron sus signos
vitales con técnicas incruentas, que estaban dentro de los límites normales. Se
realizó sedación preoperatoria con midazolam 10 mg y atropina 0,5 mg, diluida
en 10 ml de solución salina al 0,9 %, administrado lentamente por vía
endovenosa, con el objetivo de disminuir la descarga de catecolaminas y que la
paciente cooperara con los procedimientos que se le realizarían.
Intraoperatorio:
Se continuó
con la hidratación con solución salina 0,9 % a razón de 10 ml/kg, se verificó
la diuresis y se aplicó anestesia subaracnoidea, con la paciente sentada.
Después de realizadas las maniobras de asepsia y antisepsia en la región
lumbosacra, y de aplicado el anestésico local (2 ml de lidocaína al 2 %), se
puncionó entre la tercera y la cuarta vértebra lumbar (L3 y L4) con un trocar
largo, número 22, y se administraron 0,2 mg de morfina liofilizada, 100 mg de
lidocaína hiperbárica y 10 mg de bupivacaína, luego se colocó a la paciente en
decúbito supino y se obtuvo el nivel anestésico deseado (D7).
Conjuntamente
se preparó el instrumental de intubación difícil, por la posibilidad de
realización de este procedimiento en una paciente con Mallampati III.
Durante
el transoperatorio se mantuvo el apoyo de oxígeno al 100 % por máscara facial y
la monitorización cardiovascular (FC, TA, FR y SpO2) con un equipo
Doctus IV. La paciente mantuvo estabilidad hemodinámica, únicamente se
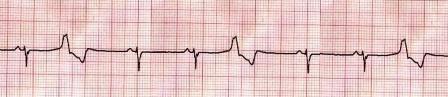
presentaron extrasístoles ventriculares (Figura) que desaparecieron
espontáneamente, y se realizó la intervención sin complicaciones quirúrgicas ni
anestésicas.
|
|
|
Figura Derivación
DII donde se observa la presencia de extrasístoles ventriculares frecuentes. |
Postoperatorio
Se
recuperó satisfactoriamente, con una saturación de oxigeno en niveles óptimos,
comprobados a través de la monitorización continua. Mantuvo buen nivel de
analgesia las primeras 24 horas de operada, evaluada por la escala análoga
visual. Cuando se recuperó del bloqueo motor de la anestesia regional, la
paciente fue trasladada a la sala de ginecología donde se mantuvo vigilancia
estrecha y seguimiento cada 4 horas por el anestesiólogo. No aparecieron
complicaciones inmediatas, mediatas o tardías relacionadas con la técnica
anestésica empleada.
Este
caso nos resultó de gran interés por las implicaciones anestésicas presentes en
el paciente obeso y la satisfacción de haber realizado una técnica
subaracnoidea exitosa, con un nivel anestésico óptimo, estabilidad hemodinámica
y ausencia de complicaciones.
Discusión
Si
bien el límite entre normalidad y obesidad es arbitrario, se puede decir que un
sujeto se considera obeso cuando su cantidad de grasa corporal está sobre el
límite compatible con la salud física y mental, y compromete su expectativa de
vida normal8.
Puede
definirse como obesidad mórbida al aumento de 100 libras por encima de peso
corporal ideal (PCI) o el doble de PCI, el cual se puede obtener por medio del
índice de Broca: talla (cm) – 100 =peso ideal para varones y talla (cm) – 105 =peso
ideal para mujeres; pero en la práctica, el método más aceptado es el basado en
el cálculo del índice de masa corporal (IMC), que correlaciona la talla y el
peso de los individuos adultos: IMC=peso (kg) / [talla (m)]2(8,9).
Se
define entonces como OM a aquellos sujetos con un IMC > 40 kg/m2
o > 35 kg/m2 con enfermedades asociadas.
Cambios
fisiológicos10,11
A
nivel respiratorio se plantea que la energía que el paciente con OM gasta para
moverse de conjunto con la actividad metabólica de la grasa, ocasionan un
incremento en el índice del metabolismo basal, un consumo de oxígeno (O2)
y un aumento en la producción de dióxido de carbono. La grasa sobrecarga la
pared del cuerpo, reduce la adaptabilidad respiratoria, así como los volúmenes
estáticos del pulmón, en especial el volumen de reserva espiratoria (VRE) y la
capacidad residual funcional (CRF). Esta última puede caer dentro de la
capacidad de cierre durante la respiración normal, lo que provoca un desajuste
de la ventilación/perfusión (V/Q), que se acentúa en posición supina, en la que
hay un aumento del consumo de O2 (11 %), del gasto cardíaco (35 %), del
índice cardíaco (35 %), de la diferencia arteriovenosa de O2 (17 %),
la presión media de arteria pulmonar (31 %), la presión pulmonar en cuña (44 %), las resistencias
periféricas (21 %) y la frecuencia cardíaca (6 %); todo esto produce hipoxemia
alveolar y arterial.
A
nivel cardiovascular el gasto cardíaco (GC), el volumen latido y el volumen
sanguíneo circulante aumentan en proporción con el consumo de oxígeno y el
aumento de peso. Cada kg adicional de tejido adiposo se acompaña de un aumento
del GC de 100 ml/min.
En el
aparato digestivo, la gran masa hística en los pacientes obesos aumenta las
presiones intraabdominal e intragástrica. Son usuales las hernias hiatales y el
reflujo gastroesofágico. Varios estudios demuestran que a pesar de un ayuno de
8 horas, del 85-90 % de los pacientes con OM, tienen un volumen gástrico mayor
a 25 ml y un pH en ese nivel menor de 2,5, lo que aumenta el riesgo de
aspiración pulmonar.
Las
anormalidades en la función hepática son relativamente comunes y hasta en un
90% de los pacientes obesos se encuentran alteraciones histológicas. De estas,
una tercera parte corresponde a cambios grasos del hepatocito. El 7 % de los
pacientes con obesidad mórbida, tienen evidencia histológica de esteatosis
hepática y de estos, el 20 % la presentan en forma grave y difusa. Se evidencia
un aumento de alanino- aminotransferasa y aspartato-aminotransferasa, y sólo
entre el 8-14 % presentan mejoría con la reducción del peso. Las reacciones de
la fase I (oxidación-reducción e hidrólisis) son sustrato-dependientes;
mientras que las reacciones de la fase II suelen estar aumentadas.
La
depuración renal está elevada en la persona obesa, por incremento del flujo
sanguíneo renal y el índice de filtración glomerular, por lo que se puede
observar proteinuria hasta en un 40 % de los casos.
Existen
mutaciones en el metabolismo de la glucosa hasta en un 10 % de los pacientes obesos,
por lo que existe mayor incidencia de intolerancia a la glucosa y diabetes
secundaria debido a la insulinorresistencia periférica por el aumento en el
tejido adiposo.
Los
pacientes obesos presentan un mayor riesgo de broncoaspiración, debido a la presencia
de reflujo gastroesofágico por aumento del volumen y de la presión gástrica.
La
obesidad es un factor de riesgo aislado de embolismo pulmonar, por disminución
en la movilidad, estasis venosa, y disminución en los niveles de antitrombina
III y de la actividad fibrinolítica.
El
valor del IMC muestra una relación directa con el riesgo de morbilidad
asociada, especialmente cardiovascular. Existe poca evidencia de que el
sobrepeso moderado aumente el riesgo en adultos jóvenes; sin embargo, la
morbilidad y mortalidad se incrementan al aumentar el IMC por encima de 30,
sobre todo al asociarse al hábito de fumar.
La
obesidad por sí misma puede causar enfermedad o agravar otras. De hecho, los
pacientes quirúrgicos con IMC>35 tienen un riesgo de morbilidad y mortalidad
que es dos veces mayor que el de la población general. La obesidad de tipo
androide (índice cintura/cadera > 0,8 en mujeres y > 1,0 en hombres) se
asocia a tejido adiposo metabólicamente más activo y se ha relacionado a su vez
con mayor morbilidad, especialmente con una elevada incidencia de diabetes,
hipertensión, enfermedades cardiovasculares y un consumo elevado de oxígeno, en
comparación con pacientes con obesidad ginecoide (tejido graso localizado con
predominio en cadera y glúteos), que muestran una elevada incidencia de riesgo
cardiovascular y disfunción del ventrículo izquierdo.
Evaluación
preoperatoria
La
visita preanestésica constituye un eslabón insustituible. Una adecuada
explicación de los procedimientos a los que será sometido el paciente tiene
para él una gran importancia en lo referido al control no farmacológico de la
ansiedad. Como en todo paciente que será sometido a una intervención quirúrgica,
se debe realizar una historia médica completa, enfocada a las principales
enfermedades asociadas, en especial, problemas cardiovasculares y
respiratorios. En el examen físico se debe consignar peso, talla e IMC, y se
debe evaluar acuciosamente la vía aérea, buscar signos de insuficiencia
cardíaca descompensada, tolerancia al decúbito y accesos venosos. Especial
importancia tendrá la evaluación de la capacidad funcional, la presencia o no
de apnea obstructiva del sueño y cualquier otro tipo de signos y síntomas respiratorios,
o derivados de la descompensación cardiovascular12.
El
paciente obeso tiene una mortalidad significativamente aumentada, durante el
período perioperatorio. La OM se asocia a una alta incidencia de enfermedades
coexistentes, como: hipertensión arterial, hipertrofia ventricular izquierda,
reflujo gastroesofágico, diabetes mellitus, hipertensión pulmonar y apnea
obstructiva del sueño, las cuales pueden ser exacerbadas por la obesidad12,13.
El
objetivo de la valoración preoperatoria, es identificar los factores de riesgo
que pueden modificar el curso perioperatorio y tener mayor preparación en el
momento quirúrgico, como monitorización cruenta, instrumental de intubación
difícil o cuidados intensivos postoperatorios, entre otros12,13.
Los
estudios complementarios deben incluir el perfil hemático para descartar
alteraciones como: anemia, poliglobulia por hipoxia crónica, anormalidades en
el metabolismo de la glucosa, las pruebas de función hepática y de coagulación,
debido al riesgo de esteatosis grasa e insuficiencia hepática asociadas.
Además, radiografía de tórax en la cual es necesario evaluar la presencia de
signos de hipertensión pulmonar, hipertrofia ventricular izquierda o
insuficiencia cardíaca congestiva. El electrocardiograma puede evidenciar
signos de hipertensión pulmonar, hipertrofia ventricular izquierda o enfermedad
coronaria12,13.
El
paciente con OM que requiere cirugía de riesgo moderado o alto, se beneficia con
la utilización de pruebas incruentas, tales como: ecocardiograma de estrés o
prueba de esfuerzo, por el alto riesgo de enfermedad coronaria, hipertensión
pulmonar, insuficiencia cardíaca e hipertrofia ventricular izquierda, con el
fin de valorar el riesgo real de una complicación coronaria aguda14.
Vía
aérea en el paciente obeso
El
paciente obeso presenta muchas características en la vía aérea que podrían
corresponder a un paciente de intubación difícil, tal es el caso de apertura
bucal menor de 4 cm, cuello corto y mala extensión cervical, debido al depósito
de grasa a este nivel. La probabilidad de vía aérea difícil es del 35 %, cuando
la circunferencia cervical es mayor de 60 cm. Si ésta es menor, la probabilidad
es de 5 %15.
También
es necesario identificar a aquellos pacientes que, por su estructura anatómica,
tienen mayor riesgo de desaturación e imposibilidad de ventilación con máscara,
lo que haría necesaria la intubación con fibrobroncoscopio, como es el caso de
los obesos con apnea obstructiva del sueño (AOS)16.
Apnea
obstructiva del sueño
Los
pacientes obesos tienen mayor riesgo de AOS17,18.
El 24 % de los hombres y el 9% de las mujeres con obesidad tienen riesgo de padecer
esta enfermedad, y del 60 al 90 % de los pacientes con AOS, son obesos19.
La AOS
se define como el obstáculo al flujo aéreo por más de 10 segundos, a pesar de
un adecuado esfuerzo respiratorio, por 5 o más veces durante 4 horas de sueño,
usualmente asociado a desaturación arterial de más de 4 %17-19. Las
características físicas asociadas a AOS, como: obstrucción nasal, úvula grande,
hipertrofia amigdalina, lengua grande, micrognatia o hipoplasia maxilar, hacen
que estos pacientes deban ser considerados con vía aérea difícil16,17. La AOS es un factor de riesgo independiente para
el desarrollo de hipertensión arterial y además, un 10 % de estos pacientes
desarrollan insuficiencia cardíaca20,21.
Consideraciones
intraoperatorias
La conducta anestésica con el
paciente obeso debe ser integral, debido al mayor riesgo de
complicaciones intraoperatorias, tanto por los cambios fisiológicos, como por
las dificultades que se pueden presentar en el abordaje quirúrgico o
anestésico, en el acceso venoso, en la obtención incruenta de la tensión
arterial y el mayor riesgo de neuroapraxias. Las mesas de cirugía regulares
tienen un límite de peso máximo de aproximadamente 205 kg. Hay que tener
especial cuidado con los sitios de presión en el nervio cubital, ciático y
plexo braquial, que pueden causar neuroapraxias con más facilidad debido al
peso, a la dificultad de movilización intraoperatoria o por excesiva rotación
de la cadera o el brazo22.
Monitoreo
La
determinación de la tensión arterial intraoperatoria en pacientes con OM debe
ser mediante la canalización de una vía arterial, debido a que la forma
incruenta puede dar valores falsamente aumentados, por el mayor diámetro de la
extremidad. La medición de la presión venosa central está indicada en pacientes
con OM o cardiopatía. Cuando el acceso venoso periférico es difícil, debe
recurrirse a una vena central. Hay que considerar la colocación de catéter en
la arteria pulmonar en los pacientes con OM e hipertensión pulmonar o
cardiopatía grave, cuando requieran cirugía prolongada o que implique alta
pérdida sanguínea. La capnografía es una medición obligatoria en el quirófano, condicionado
por el riesgo de complicaciones cardiopulmonares en estos pacientes. El control
de la temperatura se debe hacer en aquellas cirugías con una duración mayor de
3 horas, como en todo paciente, independiente de su peso22.
Anestesia
regional
En los
pacientes obesos el uso de anestesia regional es, en general, técnicamente más
difícil, por la dificultad a la hora de identificar los puntos de referencia
habituales. Requiere de un operador experimentado y muchas veces, de un equipo
especializado, como por ejemplo trócares y agujas largas. En cuanto a las
técnicas neuroaxiales, es recomendable la posición de sentada para realizar una
anestesia espinal o peridural, puesto que resulta más fácil identificar la
línea media. Un elemento coadyuvante, utilizado cada vez más en este tipo de
situaciones, es la ubicación de las estructuras mediante imágenes radiológicas
o de ultrasonografía23,24.
Respecto
a la dosificación de los fármacos, se observa un menor requerimiento de
anestésicos locales (entre 20-25 %), explicado probablemente por factores
anatómicos como son, un espacio peridural y saco dural comprimidos por tejidos
blandos adyacentes, por ingurgitación venosa de los plexos peridurales por
aumento de presión intraabdominal o por infiltración grasa peridural23,24.
Las
ventajas teóricas del uso de anestesia/analgesia regional en el paciente obeso
tienen relación con el menor uso de agentes depresores como opiáceos, la
posibilidad de extubación precoz, al ser usada en combinación con anestesia
general, analgesia más efectiva (sólo demostrado para el control del dolor tipo
dinámico), menor incidencia de trombosis venosa profunda y recuperación precoz
de la motilidad intestinal. La decisión de utilizar o no estas técnicas debe
ser cuidadosamente evaluada, sopesando los riesgos y beneficios derivados de
ella.
La
anestesia general orotraqueal tiene el inconveniente de una vía aérea difícil,
así como problemas con la posición que debe adoptar el paciente durante la fase
de preoxigenación, que puede tener influencia en la eficacia de esta maniobra,
con un mayor riesgo de hipoxemia. La monitorización cardiovascular con técnicas
incruentas es limitada, y a veces imposible por el aumento del tejido celular
subcutáneo23,24.
El
control de los líquidos en el intraoperatorio es crucial, debido a que estos
pacientes presentan mayor riesgo de padecer complicaciones pulmonares,
retención de líquidos y edema pulmonar; sin embargo, siempre se debe proteger
contra la necrosis tubular renal. Se ha observado una disminución del agua
corporal total, en forma inversa con el índice de masa corporal, pues usualmente
son pacientes hipovolémicos que requieren aproximadamente 4 - 5 litros de
cristaloides, para procedimientos de dos horas de duración sin mayor pérdida
sanguínea23,24.
Conducta
postoperatoria
Es
importante determinar previamente la necesidad de cuidados intensivos,
posterior al procedimiento quirúrgico. El riesgo de obstrucción de la vía aérea
en el paciente obeso en el postoperatorio, puede llegar hasta el 5 %, de
acuerdo con el índice de masa corporal y la utilización de sedante como el
midazolam, en dependencia de su dosis en el transoperatorio25,26. Es necesario mantener un adecuado control del
dolor; la analgesia postoperatoria es parte importante de la conducta anestésica
de estos pacientes pues, además de ser necesaria desde el punto de vista
humanitario, cuando es óptima reduce significativamente la respuesta metabólica
y endocrina al dolor, ocasionada por el estrés quirúrgico que atenúa su
repercusión a nivel de la función pulmonar y cardiovascular; preserva la
función cognitiva, la rápida recuperación de la función gastrointestinal, así
como la movilización y rehabilitación tempranas, con menor incidencia de
complicaciones tromboembólicas; además, se reducen la estancia
intrahospitalaria y los costos. El uso de opiodes por vía espinal y epidural es
una alternativa eficaz, pues la administración intramuscular o intravenosa,
determina un potencial de depresión respiratoria secundaria mayor27,28.
Conclusiones
La
indicación de una histerectomía total abdominal en una paciente con anemia intensa
y OM constituye una situación de riesgo elevado. Dadas las características de
la paciente, consideramos de elección la anestesia subaracnoidea, pues
proporciona un bloqueo sensitivo y motor adecuado, y evita los riesgos
inherentes a la anestesia general como los problemas con la posición que debe adoptar
la paciente durante la fase de preoxigenación, con un mayor riesgo de
hipoxemia, intubación difícil e incremento de la morbilidad y mortalidad
quirúrgicas.
Referencias bibliográficas
1. Buchwald H, Avidor Y, Braunwald E, Jensen MD,
Pories W, Fahrbach K, et al. Bariatric surgery: a systematic review and
meta-analysis. JAMA. 2004;292:1724-37.
2. Brodsky JB, Lemmens HJ, Brock-Utne JG, Vierra M,
Saidman LJ. Morbid obesity and tracheal intubation. Anesth Analg.
2002;94:732-6.
3. Garrison RJ, Castelli WP. Weight and thirty-year
mortality of men in the Framingham Study. Ann Intern Med. 1985;103:1006-9.
4. Nielsen KC, Guller U, Steele S, Klein SM,
Greengrass RA, Pietrobon R. Influence of obesity on surgical regional
anesthesia in the ambulatory setting: An analisys of 9,038 Blocks.
Anesthesiology. 2005;102:181-7.
5. Leykin Y, Pellis T, Del Mestro E, Marzano B,
Fanti G, Brodsky JB. Anesthetic management of morbidly obese and super-morbidly
obese patients undergoing bariatric operations: hospital course and outcomes.
Obes Surg. 2006;16(12):1563-9.
6.
Vallejo
MC. Anesthetic management of the morbidly obese parturient. Curr Opin
Anaesthesiol. 2007;20(3):175-80.
7.
Dávila Cabo de Villa E. Evaluación preoperatoria
del paciente quirúrgico. En: Dávila Cabo de Villa E, Gómez Brito C, Álvarez Bárzaga M, Sainz Cabrera H, Molina Lois
RM. Anestesiología Clínica. Rodas: Damují; 2001. p.
61-70.
8.
Dávila Cabo de Villa E, Sainz Cabrera H.
Anestesia y enfermedades asociadas. En: Dávila Cabo de Villa E, Gómez Brito C,
Álvarez Bárzaga M, Sainz Cabrera H, Molina Lois RM. Anestesiología Clínica. Rodas: Damují;
2001. p. 71- 99.
9. Joris JL, Sottiaux TM, Chiche JD, Desaive CJ,
Lamy ML. Effect of bi-level positive airway pressure (BiPAP) nasal ventilation
on the postoperative pulmonary restrictive syndrome in obese patients
undergoing gastroplasty. Chest. 1997;111:665-70.
10. Kuchta KF. Pathophysiologic changes of obesity.
Anesthesiol Clin North America. 2005;23(3):421-9.
11. Kenchaiah S, Evans JC, Levy D, Wilson PW,
Benjamin EJ, Larson MG, et al. Obesity and the risk of heart failure. N Engl J
Med. 2002;347:305-13.
12. Markik P, Varon J. The Obese patient in the ICU.
Chest. 1998;113(2):492-8.
13. Hampel H, Abraham NS, El-Serag HB.
Meta-Analysis: Obesity on the risk for gastroesophageal reflux disease and its
complications. Ann Intern Med. 2005;143(3):199-221.
14. Fashad A, Bell R. Assessment and management of
the obese patient. Crit Care Med. 2004;32(4 Suppl):S87-S91.
15. Evans SE, Scanlon PD. Current practice in
pulmonary function testing. Mayo Clin Proc. 2003;78(6):758-63.
16. Coelho J. Surgical treatment of morbid obesity.
Curr Op Clin Nutr Metab. 2001;4(3):201-6.
17. Brodsky JB, Lemmens HJ, Brock-Utne JG, Vierra M,
Saidman LJ. Morbid obesity and tracheal intubation. Anesth Analg.
2002;94(3):732-6.
18. Juvin P, Lavaut E, Dupont H, Lefevre P,
Demetriou M, Dumoulin JL, et al. Difficult tracheal intubation is more common in obese than in lean
patients. Anesth Analg. 2003;97(2):595-600.
19. Langeron O, Masso E, Huraux C, Guggiari M,
Bianchi A, Coriat P, Riou B. Prediction of difficult mask ventilation.
Anesthesiology. 2000;92(5):1229-36.
20. Silverberg DS, Oksenberg A. Essential
hypertension and abnormal upper aiway resistance during sleep. Sleep.
1997;20(9):794-806.
21. den Herder C, Schmeck J, Appelboom DJ, de Vries
N. BMJ. 2004;23;329(7472):955-9.
22. Adams JP, Murphy PG. Obesity in anaesthesia and
intensive care. Br J Anaesth. 2000;85(1):91-8.
23. Martínez Navas A, Echevarría Moreno M, Gómez
Reja P, Merino Grande S, Caba Barrientos F, Rodríguez Rodríguez R. Estudio
multivariable de factores de riesgo de hipotensión arterial en gestantes a
término intervenidas de cesárea bajo anestesia subaracnoidea. Rev Esp
Anestesiol Reanim. 2000;47:189-93.
24. Eichenberger A, Proietti S, Wicky S, Frascarolo
P, Suter M, Spahn DR, et al. Morbid obesity and postoperative pulmonary atelectasis:
an underestimated problem. Anesth Analg. 2002;95(6):1788-92.
25. El-Solh AA. Clinical approach to the critically
ill, morbidly obese patient. Am J Respir Crit Care Med. 2004;169(5):557-61.
26. El-Solh AA, Sikka P, Bozkanat E, Bozkanat E,
Jaafar W, Davies J. Morbid obesity in the medical ICU. Chest
2001;120(6):1989-97.
27. Choi YK, Brolin RE, Wagner BK, Chou S, Etesham
S, Pollak P. Efficacy and safety of patient-controlled analgesia for morbidly
obese patients following gastric bypass surgery. Obes Surg. 2000(2);10:154-9.
28. Charghi R, Backman S, Christou N, Rouah F,
Schricker T. Patient controlled i.v. analgesia is an acceptable pain management
strategy in morbidly obese patients undergoing gastric bypass surgery. A
retrospective comparison with epidural analgesia. Can J Anaesth.
2003;50(7):672-8.
Recibido: 05 de noviembre de 2010
Aceptado para su publicación: 14 de
diciembre de 2010