CorSalud 2010;2(4)
CARDIOCENTRO "ERNESTO CHE GUEVARA"
SANTA
CLARA, VILLA CLARA, CUBA
ARTÍCULO ORIGINAL
VARIABLES
PREOPERATORIAS PRESENTES EN PACIENTES CON CIRUGÍA CORONARIA SIN CIRCULACIÓN
EXTRACORPÓREA Y SU RELACIÓN CON
Por:
Dr.
Yanier Coll Muñoz1, Dr.CM. Francisco Javier Vázquez Roque2,
Dr. Dayan García Cuesta3 y Dra. Daysi Rivero Valerón4
______________
1.
Especialista de I Grado en Cardiología. Hospital “Gustavo
Aldereguía Lima”. Cienfuegos.
2.
Doctor en Ciencias Médicas. Especialista de II Grado en
Cirugía Cardiovascular. Profesor Titular. UCM-VC.
3.
Especialista de I Grado en Cardiología. Hospital “Gustavo
Aldereguía Lima”. Cienfuegos.
4.
Especialista de II Grado en Medicina General Integral y
en Pediatría. Profesora Auxiliar UCM-VC.
Resumen
Introducción y objetivos: El
conocimiento de los factores predictores de mortalidad y de complicaciones graves
es de gran importancia, ya que permite realizar una evaluación preoperatoria
objetiva de los pacientes. El objetivo de este estudio fue determinar los
factores de riesgo predictores de mortalidad y de complicaciones graves en los
pacientes revascularizados, sin el uso de la circulación extracorpórea, y
analizar el comportamiento de dos modelos de estratificación de riesgo preoperatorio
en la cirugía cardíaca. Método: Se realizó una
investigación no experimental, de seguimiento prospectivo, donde se estudiaron
175 pacientes que recibieron cirugía de revascularización miocárdica sin el uso
de la circulación extracorpórea, en el servicio de Cirugía cardíaca del
Cardiocentro “Ernesto Che Guevara” de Villa Clara durante los años 2007-2009.
Para determinar las variables predictoras se realizaron dos estudios
bivariados, donde las variables dependientes fueron la mortalidad y la presencia
de complicaciones graves. Para el análisis y validación de las escalas
aplicadas a los pacientes operados se utilizaron las curvas de rendimiento
diagnóstico. Resultados: Los pacientes
estudiados presentaron una media de edad de 58,7, predominó el sexo
masculino, y la hipertensión arterial, la angina estable, la dislipidemia y la
diabetes mellitus fueron los factores de riesgo más encontrados. En su
totalidad, fueron operados de forma electiva, con clase funcional III y hubo un
predominio de la enfermedad de tres vasos coronarios principales. Las variables
que modificaron significativamente el riesgo de morir y de sufrir
complicaciones graves fueron: la enfermedad del tronco y tres vasos, el
antecedente de enfermedad vascular periférica, la angina inestable y la
enfermedad pulmonar obstructiva crónica. Conclusiones: Las escalas de
riesgo utilizadas poseen un buen poder predictivo de mortalidad y complicaciones graves.
Abstract
Introduction and objectives:
The knowledge of predictive factors for mortality and severe complications is
of great importance, since it allows an objective preoperative assessment of
patients. The aim of this study was to determine risk factors predictive for
mortality and severe complications in revascularized patients without the use
of extracorporeal circulation, and to
analyze the behavior of two models of preoperative risk stratification in
cardiac surgery. Method: A non-experimental, prospective follow-up
investigation was conducted in which 175 patients who received coronary artery
bypass grafting without the use of extracorporeal circulation, in the Cardiac
Surgery Department of "Ernesto Che Guevara" Cardiology Hospital of
Villa Clara, in the years 2007-2009, were studied. In order to determine the
predictive variables two bivariate studies were performed in which the
dependent variables were mortality and the presence of serious complications.
For analysis and validation of the scales applied to operated patients the
diagnostic performance curves were used. Results: The studied patients
had a mean age of 58,7 years, predominantly male, and hypertension, stable
angina, dyslipidemia and diabetes mellitus were the most common risk factors.
These patients were all electively operated on, with functional class III and
there was a predominance of the three vessel coronary disease. The variables
that significantly affected the risk of death and serious complications were:
trunk disease and three vessel disease, a history of peripheral vascular
disease, unstable angina and chronic obstructive pulmonary disease. Conclusions:
The risk scores used have good predictive power of mortality and serious
complications.
|
Palabras clave: CIRUGIA CORONARIA SIN CIRCULACION EXTRACORPOREA VARIABLES PREDICTORAS |
Key words: OFF-PUMP CORONARY ARTERY BYPASS GRAFT PREDICTIVE VARIABLE |
Introducción
Las
enfermedades cardiovasculares continúan teniendo un lugar preponderante dentro
de la morbilidad y mortalidad a nivel mundial1. Estas son
en la actualidad, la primera causa de muerte en nuestro país, al igual que en
el resto de los países europeos y occidentales. La aterosclerosis coronaria es
la responsable en la mayoría de los pacientes2.
Los modelos predictores de mortalidad en cirugía cardíaca
han sido elaborados a partir de determinados grupos poblacionales, en un
período de tiempo definido, en el que se tienen en cuenta determinadas
variables que fueron seleccionadas previamente. De ahí que resulta entonces
importante preguntarse si los resultados de estos estudios podrían aplicarse a
grupos poblacionales distintos, en otro momento en el tiempo, y a pacientes que
fueron intervenidos quirúrgicamente sin el uso de la circulación extracorpórea
y de la parada cardíaca cardiopléjica.
Si se tiene en cuenta que la cardiopatía
isquémica continúa siendo la principal causa de muerte a nivel mundial, el
análisis de los resultados en cirugía coronaria ha cobrado gran importancia,
debido al volumen de casos que representa este tipo de intervención dentro de
la cirugía cardíaca y los costos por paciente. Los componentes con mayor
influencia en los costos hospitalarios son la mortalidad y la morbilidad
perioperatoria no fatal. Esto prolonga la estadía y aumenta el consumo de
recursos3.
El conocimiento de los factores predictores
de mortalidad y de complicaciones graves es fundamental, ya que permitirá realizar
una evaluación preoperatoria objetiva de los pacientes. El objetivo de esta
investigación es conocer cuáles son los factores predictores de mortalidad y
complicaciones graves en los pacientes que fueron revascularizados con el
corazón latiendo. Esto nos permitirá tomar un grupo de medidas para llevar al
paciente en condiciones favorables a la cirugía coronaria, lo que contribuirá a
mejorar la supervivencia y la calidad de vida de los que sean intervenidos con
esta técnica quirúrgica.
Método
Esta es una investigación que fue realizada en el
servicio de cirugía cardíaca del Cardiocentro “Ernesto Che Guevara” de Santa
Clara, Villa Clara. Es un estudio no experimental, de seguimiento prospectivo,
en el que fueron incluidos 175 pacientes, de ellos, 19 fallecidos y 51 con
complicaciones graves, a los que se les realizó cirugía coronaria con el corazón
latiendo, en el período 2007-2009. En esta serie de pacientes fueron estudiados
los factores preoperatorios predictores de mortalidad y de complicaciones graves;
también, el comportamiento de las siguientes escalas de riesgo: Parsonnet 97 y
Euroscore. Los datos fueron introducidos en una base de datos en el sistema
estadístico SPSS versión 11, con el cual se efectuó el procesamiento
estadístico.
Las factores de riego preoperatorios fueron los
estudiados por Grover 4.
Las variables posquirúrgicas que se analizaron fueron: la
muerte y las complicaciones graves.
Mortalidad: Son
las muertes que ocurren durante la hospitalización a causa de la operación (sin
tener en cuenta la longitud de la estadía), o dentro de los 30 días posteriores
a la intervención quirúrgica.
Complicaciones graves: Se consideraron el bajo gasto
cardíaco con globo de contrapulsación intraórtica o ventilación mecánica; las
arritmias graves (fibrilación ventricular y bloqueo auriculoventricular
completo); las complicaciones respiratorias, que requieren ventilación mecánica
por más de 48 horas; las lesiones neurológicas focales, confirmadas por la
clínica y por tomografía axial computadorizada o ambas; la encefalopatía difusa
por más de 24 horas, que requiere ventilación mecánica o con estado mental
severamente afectado; la insuficiencia renal, que requiere ultrafiltración o
diálisis; la mediastinitis y la sepsis generalizada. Se incluyen los
fallecidos, aunque no hubiesen presentado ninguna de estas complicaciones.
Análisis estadístico utilizado: Estadística descriptiva
de todas las variables incluidas en el estudio: las cuantitativas se expresaron
como media ± desviación típica y las
cualitativas, como valor absoluto y porcentaje.
Para determinar las variables predictoras se realizaron
dos estudios bivariados, donde las variables dependientes fueron la mortalidad
y la presencia de complicaciones graves. Para las cuantitativas, la comparación
de medias se realizó con la prueba de Mann-Whitney, tras determinar la
normalidad de las variables con la prueba de Kolgomorov-Smirnov. La asociación
de variables cualitativas entre sí, se realizó por medio del estadístico c2. A partir de
estos estudios bivariados se identificaron las variables predictoras de
mortalidad y de complicaciones graves. Para el análisis y la validación de las
escalas aplicadas a los pacientes operados se utilizaron las curvas características
operativas del receptor (ROC, por sus siglas en inglés).
Resultados
Características
generales
La edad media de los pacientes
estudiados fue de 58,7 ± 7,6, con un
rango de
En cuanto a las variables relacionadas
con la intervención quirúrgica, la totalidad de los enfermos fueron
intervenidos de forma electiva (100 %) y
la enfermedad de tres vasos fue la indicación quirúrgica que con más frecuencia
se objetivó (48,1 %), seguida de la enfermedad de dos vasos (18,3 %).
Fallecieron 19 de los 175 pacientes estudiados, lo que representa una
mortalidad de
10,9 % y presentaron complicaciones graves,
51 pacientes, para un 29,1 %.
Estudio de la mortalidad
En el análisis bivariado, las variables cuantitativas no
resultaron estadísticamente significativas entre los vivos y los fallecidos, la
edad fue la que mayor significación presentó (p=0,12) con una media en los
fallecidos ligeramente superior (64,1 años) con relación a los vivos (58,6 años),
la media del diámetro diastólico final del ventrículo izquierdo fue similar
entre los vivos (
Tabla 1 Análisis
bivariado de las variables cuantitativas
a partir de las diferencias entre los pacientes vivos y los fallecidos.
Cirugía coronaria. Cardiocentro “Ernesto
Che Guevara” de Villa Clara. Año 2007-2009.
|
Variables |
Muerte |
p |
|||||
|
Sí |
No |
||||||
|
n |
Media |
D.T |
n |
Media |
D.T |
||
|
DD final del
VI |
19 |
53,8 |
4,74 |
139 |
50,78 |
5,79 |
0,12 |
|
Fracción de
eyección |
19 |
53,9 |
9,19 |
150 |
56,09 |
7,53 |
0,26 |
|
Edad |
19 |
64,1 |
5,51 |
156 |
58,6 |
7,66 |
0,12 |
Las variables cualitativas que en el análisis bivariado
se asociaron significativamente con el hecho de morir fueron: la enfermedad
pulmonar obstructiva crónica y la enfermedad vascular periférica, con un valor
de p = 0,000, la angina inestable previa (p = 0,02) y la enfermedad del tronco de la arteria
coronaria izquierda asociada a lesiones significativas en los tres vasos
coronarios principales (p = 0,016) (Tabla 2). No se asociaron con la
mortalidad: el sexo, el tipo de vaso afectado, la dislipidemia, el tabaquismo, la
creatinina elevada preoperatoria, los antecedentes de fibrilación auricular, el
bloqueo aurículo-ventricular completo, el marcapaso permanente, la endocarditis
infecciosa, los antecedentes de infarto de miocardio o angina y la revascularización
percutánea o quirúrgica.
Tabla 2
Variables cualitativas que resultaron significativas del análisis bivariado a
partir de las diferencias entre pacientes vivos y fallecidos.
|
Variables |
OR |
IC 95 % |
p |
|
|
Inferior |
Superior |
|||
|
Angina inestable previa |
4,3 |
1,59 |
11,60 |
0,002 |
|
Enfermedad pulmonar obstructiva
crónica |
11,9 |
3,83 |
36,86 |
0,000 |
|
Enfermedad vascular periférica |
7,69 |
2,52 |
23,5 |
0,000 |
|
Enfermedad de tronco y de los tres vasos principales |
3,37 |
1,20 |
9,5 |
0,016 |
Estudio de las complicaciones graves
En el análisis bivariado, las variables cuantitativas no
resultaron estadísticamente significativas entre los pacientes que sufrieron
complicaciones graves y los que no la tuvieron, aunque la media de la edad fue
superior en los que presentaron complicaciones graves e igualmente, la media de
la fracción de eyección fue menor (Tabla 3).
Tabla 3
Análisis bivariado de las variables cualitativas a partir de las diferencias
entre los pacientes con complicaciones graves y sin ellas.
|
Variables |
Complicaciones
graves |
p |
|||||
|
Sí |
No |
||||||
|
n |
Media |
D.T |
n |
Media |
D.T |
||
|
Edad |
51 |
61,2 |
6,54 |
124 |
57,7 |
7,9 |
0,19 |
|
Fracción de eyección |
48 |
53,2 |
8,6 |
121 |
56,9 |
7,3 |
0,07 |
Las variables cualitativas que en el análisis bivariado
se asociaron significativamente con el hecho de presentar complicaciones graves
fueron: la enfermedad de tronco y tres vasos (OR =3,1 y p = 0,006), el
antecedente de infarto de miocardio (OR: 2,2 y
p = 0,019), la enfermedad pulmonar obstructiva crónica
con la mayor significación estadística (OR: 56,2 y p = 0,000), la enfermedad
vascular periférica (OR: 6,05 y p = 0,000), la angina inestable previa (OR = 3,74
y p = 0,000) y la hipertensión arterial (OR=3,6 y p = 0,017) (Tabla 4).
Tabla 4
Variables cualitativas que resultaron significativas al análisis bivariado a
partir de las diferencias entre los pacientes con o sin complicaciones graves.
|
Antecedentes |
OR |
IC
95 % |
p |
|
|
Inferior |
Superior |
|||
|
Enfermedad de
TCI y tres vasos |
3,1 |
1,35 |
6,8 |
0,006 |
|
Hipertensión
arterial |
3,6 |
1,92 |
10,8 |
0,017 |
|
Enfermedad
vascular periférica |
6,05 |
2,12 |
17,2 |
0.000 |
|
Antecedentes
de infarto de miocardio |
2,2 |
1,13 |
4,26 |
0,019 |
|
Angina
inestable previa |
3,74 |
1,74 |
8,03 |
0,000 |
|
EPOC |
56,23 |
7,2 |
438 |
0,000 |
Estudio de las diferentes escalas de riesgo
Para predecir mortalidad: Al analizar la estadística
descriptiva de las escalas de riesgo utilizadas para el Parsonnet 97, se
observa que la media en los pacientes estudiados fue de 5,7 ± 3,9, y para el Euroscore fue de
2,4 ± 2,45. En ambas escalas analizadas los fallecidos presentaron
valores más elevados que los vivos, Parsonnet 97 (10,6 vs 5,1), Euroscore (6,8 vs
1,8), de ahí que estas diferencias sean estadísticamente significativas (p = 0,000)
(Tabla 5). La capacidad diagnóstica para predecir mortalidad de ambas escalas
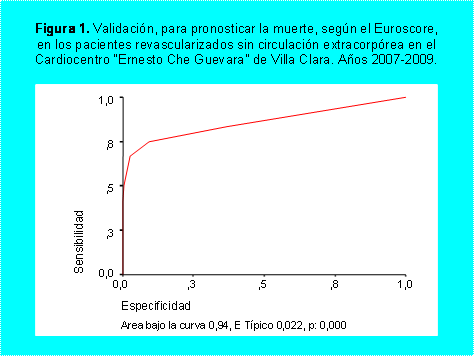
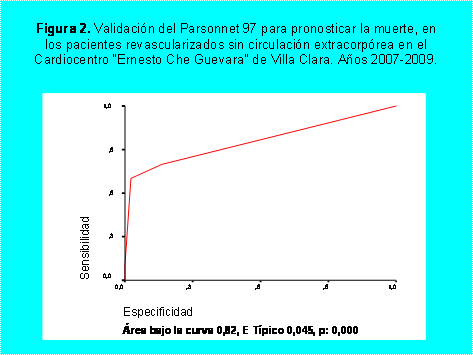
se muestra en las figuras 1 y 2. La escala que mejor predijo la mortalidad en
nuestra serie fue el Euroscore, con un área bajo la curva de 0,94 (Fig 1),
seguido del Parsonnet 97, con 0,82 (Fig 2). Cuando se plantea que el
Euroscore tiene un área bajo la curva de
0,94 para predecir mortalidad, se quiere decir que si se selecciona
aleatoriamente pacientes vivos y muertos, y se les aplica la escala, el 94 % de
los que fallecen presentan un valor de la escala más elevado.
Tabla 5
Diferencias entre pacientes vivos y fallecidos, según las escalas de riesgo
estudiadas.
|
Escala |
Fallecidos |
Vivos |
p |
||||
|
n |
Media |
D.T |
n |
Media |
D.T |
||
|
EuroScore |
19 |
7,3 |
1,9 |
156 |
2,3 |
2,1 |
0,000 |
|
Parsonnet 97 |
19 |
10,1 |
2,5 |
156 |
5,9 |
3,4 |
0,000 |
|
|
|
|
Para predecir complicaciones graves
Como sucedió para predecir la mortalidad, nos percatamos
que ambas escalas presentaron una puntuación mayor ante la presencia de
complicaciones graves que en su ausencia, para el Parsonnet (8,7 vs 4,5) y para el Euroscore (4,2 vs 1,6); diferencias que fueron estadísticamente
significativas (p = 0,000) (Tabla 6).
Tabla 6
Diferencias entre la presencia o no complicaciones graves, según las escalas de
riesgo estudiadas.
|
Escala |
Complicaciones
graves |
p |
|||||
|
Presentes |
Ausentes |
||||||
|
n |
Media |
D.T |
n |
Media |
D.T |
||
|
EuroScore |
51 |
4,2 |
2,8 |
124 |
1,6 |
3,5 |
0,000 |
|
Parsonnet 97 |
51 |
8,9 |
3,3 |
124 |
4,5 |
3,45 |
0,000 |
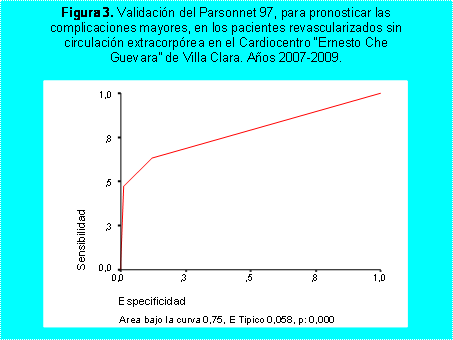
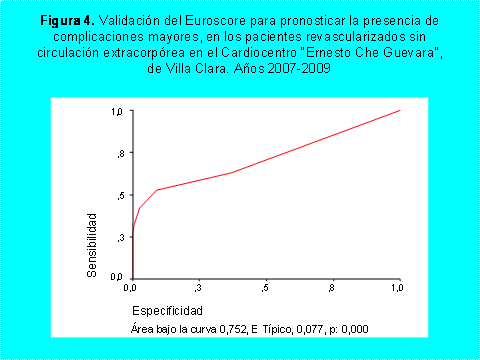
La capacidad diagnóstica para predecir la presencia de
complicaciones graves se muestra en las figuras 3 y 4. Ambas escalas
presentaron similar capacidad para pronosticar la presencia de estas complicaciones,
en el caso de Parsonnet 97, con un área bajo la curva de 0,746 y significación
de 0,000 (Fig 3), y el Euroscore, con un área bajo la curva de 0,748 y una significación
de 0,002
|
|
Discusión
La
revascularización miocárdica sin circulación extracorpórea (CEC) es un
procedimiento que ha incrementado su aplicación en los últimos años por diferentes
razones. Lo fundamental es evitar la respuesta inflamatoria sistémica que se
observa con el uso de
Factores predictores de mortalidad
La cirugía coronaria sin CEC es una técnica novedosa, con
la cual numerosos grupos han obtenido muy buenos resultados, su utilización ha
mostrado bajos porcentajes de mortalidad: 3,5 %5, 3 %7,
incluso se han realizado numerosos estudios
donde se ha demostrado una reducción significativa de esta técnica con
relación al uso de
En la selección de las variables que se estudiaron en
nuestros enfermos para conocer los factores de riesgo preoperatorio predictores
de mortalidad, se seleccionó como base un estudio cooperativo, en el cual
intervinieron varios estados norteamericanos, y se identificaron las variables preoperatorias
necesarias para ajustar el riesgo de muerte en cirugía coronaria4.
Se realizó un análisis bivariado y se tuvo en cuenta la
posibilidad de morir. Las variables que se encontraron en este trabajo
asociadas significativamente a la mortalidad, fueron introducidas en un modelo de regresión logística. Como resultado
de este estudio, se evidenció que las que modificaron significativamente el
riesgo de morir fueron el antecedente de enfermedad pulmonar obstructiva
coronaria (EPOC) y de diabetes mellitus. Al consultar algunos estudios
elaborados sobre la base de pacientes intervenidos quirúrgicamente, sin el uso
de
En nuestro estudio la única variable que alcanzó significación
estadística fue la angina inestable, no así la edad, el sexo, la inestabilidad
hemodinámica previa y la insuficiencia renal, lo que coincide con los
anteriores estudios bivariados analizados. Esto está en relación con el tipo de
paciente que se opera en nuestro centro, donde pocos fueron los que
sobrepasaron los 70 años. En ningún caso existió deterioro hemodinámico previo
con necesidad de apoyo inotrópico, y los pacientes con valores de creatinina
elevadas, no se encontraban en un estadio de insuficiencia renal crónica que
necesitaran de procedimientos dialíticos.
Los estudios de factores predictores de mortalidad
elaborados sobre la base de modelos de regresión logística son más precisos, al
tener como base estudios multivariados, en los cuales las variables que
resultaron significativas en el estudio bivariado entran en el modelo de
regresión, para ver cómo cada una de ellas, al interactuar con las demás,
tienen un efecto independiente en la posibilidad de fallecer.
En un estudio realizado por Mack et al13, sobre la base de 1915 pacientes intervenidos
quirúrgicamente sin el uso de CEC, las variables que resultaron significativas
en el análisis de regresión logística con respecto a la muerte fueron: la edad,
el sexo femenino y la insuficiencia renal preoperatoria, lo que no coincide con
nuestros resultados.
El conocimiento de tales factores permitirá identificar
los enfermos con un mayor riesgo cuando
se diferencien las acciones médicas en
estos, así como para tomar las medidas adicionales que sean necesarias, tanto
en el orden organizativo como de recursos, con el objetivo final de reducir la
presencia de sucesos adversos. Además, el conocimiento de nuestros propios
factores preoperatorios predictores de mortalidad nos permitirá eliminar las
limitaciones que resulten de la utilización de factores predictores elaborados
a partir de estudios realizados en otros grupos poblacionales, donde existen
diferencias demográficas, en la efectividad del tratamiento, en la calidad de
la asistencia y en los recursos disponibles5,6,9. Se necesitará de
estudios en nuestro medio que incluyan una mayor cantidad de pacientes para
validar adecuadamente estos resultados.
Factores predictores de complicaciones graves
Las principales complicaciones graves presentadas por
nuestros pacientes fueron: la ventilación mecánica prolongada por enfermedades
respiratorias, el infarto peri- y postoperatorio, el bajo gasto con ventilación
prolongada y la fibrilación ventricular; y con menor frecuencia, la sepsis
generalizada y las complicaciones neurológicas, fueron las que mayor incidencia
presentaron.
Para el análisis bivariado, como variable dependiente se
consideraron las complicaciones graves. De ellas, 5 alcanzaron una significación
estadística. Estas fueron objeto de un análisis multivariado de regresión
logística, en donde
En el estudio realizado por Vázquez et al14 se encontró una significación estadística para
la resucitación cardiopulmonar previa; la inestabilidad hemodinámica
preoperatoria, que requiere apoyo inotrópico y globo de contrapulsación
intraórtico, o ambos; el accidente cerebrovascular previo con secuelas; la
arteriopatía periférica; la insuficiencia renal preoperatoria; la fracción de
eyección y la enfermedad del tronco más los tres vasos coronarios con lesiones
significativas. Esta última variable coincide con nuestro estudio, no así la
fracción de eyección, la inestabilidad hemodinámica previa y la insuficiencia
renal, que puede estar determinado por la selección de los pacientes para la
cirugía.
Se ha demostrado la influencia de otras variables de
manera significativa con la morbilidad y mortalidad de la cirugía coronaria con
el uso de
Los estudios de morbilidad y mortalidad son más útiles
que los que solo incluyen como variable dependiente la posibilidad de morir o
no, pues nos permiten identificar a aquellos pacientes con riesgo de presentar
complicaciones graves que prolongan la estadía e incrementan el consumo de
recursos. Esto permitirá realizar un análisis más profundo y realista del
proceso asistencial, y realizar acciones necesarias que contribuyan a mejorar
los resultados. De esta manera los cambios pudieran ser: el logro de una mayor
estabilidad clínica y hemodinámica de los pacientes inestables antes de ser
intervenidos; la realización de un mejor uso del globo
de contrapulsación intraórtica y la identificación de aquellos cirujanos
con mejores resultados, según el tipo particular de intervención3,5,6.
Predicción de la mortalidad mediante el uso de diferentes
escalas de riesgo
Para obtener el poder discriminante de un modelo de
riesgo se pueden confeccionar las curvas ROC, las cuales son técnicas gráficas
que se usan para medir la precisión de los sistemas diagnósticos. Los valores
cercanos o mayores a 0,75 identifican sistemas con muy buena capacidad de
discriminación del modelo9.
Al analizar la media de las escalas en los vivos y los fallecidos,
se encontraron valores mucho más elevados en los segundos, que por lo general
presentan más factores de riesgo. Esta diferencia de las medias de las escalas
entre los vivos y los fallecidos se comportan de forma similar para ambas
escalas estudiadas, con alta significación estadística.
En nuestro trabajo, ambas escalas de riesgo presentaron
curvas ROC con áreas bajo la curva, superiores o iguales a 0,80, lo que
demuestra su excelente capacidad discriminatoria y, por tanto, la eficacia del
modelo como predictor de mortalidad en nuestra serie. Estos resultados son
superiores a los de otros autores que utilizan algunas de estas escalas para
obtener áreas bajo la curva que indican buena capacidad de los modelos, pero
inferiores en valor a la nuestra8. Por otra parte, otros autores9,14,15
han encontrado resultados similares a los nuestros.
Como conclusión podemos decir que las escalas Parsonnet
97 y Euroscore, a pesar de ser elaboradas sobre la base de pacientes
intervenidos quirúrgicamente con el uso de CEC, son factibles de aplicar para
estimar el riesgo quirúrgico en aquellos que necesiten cirugía de
revascularización miocárdica sin el uso de CEC, y el Euroscore es el de más
utilidad, al mostrar resultados más cercanos a la realidad y presentar un
elevado poder discriminatorio.
Predicción de las complicaciones graves mediante el uso
de las escalas de riesgo.
En un estudio comparativo de consenso se definieron las
variables útiles para crear una base de datos de cirugía cardíaca y además, se
estableció su prioridad. Fueron clasificadas en variables principales, las de
nivel uno y dos. Entre las variables de nivel central se hallan: la edad, el
sexo, la historia de intervención previa, la fracción de eyección previa, el
por ciento de estenosis de tronco de la arteria coronaria izquierda y el estatus
de la intervención (electiva, urgente y emergente)16.
Algunas investigaciones consultadas coinciden en señalar
que los estudios predictores de mortalidad, morbilidad o ambos, deben incluir
al menos estas variables centrales16. Como era de esperar, la mayoría
de ellas están incluidas en las dos escalas de riesgo utilizadas en nuestro
trabajo, al resultar significativas en los modelos de regresión a partir de los
cuales se construyeron estas escalas.
Vázquez14, en su trabajo informa que la
mayoría de las escalas de riesgo en cirugía cardíaca están diseñadas y tienen
en cuenta, como variable dependiente, la mortalidad; lo que coincide con los
estudios realizados por Kennedy, Parsonnet, Grover, Euroscore. Otros modelos de
riesgo han sido confeccionados y utilizan como variable dependiente, la mortalidad
y la morbilidad. Además, estas escalas fueron elaboradas a partir de aquellos enfermos
intervenidos quirúrgicamente con el uso de CEC, y se necesitaba conocer si
podían ser aplicadas a los nuestros revascularizados sin CEC.
Al analizar las características descriptivas de las
diferentes escalas de riesgo, se observó que la media siempre fue superior en
los pacientes con complicaciones graves con respecto a los que no las
presentaron, lo cual indica que en este grupo de pacientes existe un mayor
número de factores de riesgo, con mayor influencia en la escala. Ambas escalas
tuvieron un comportamiento similar.
La capacidad discriminatoria de los modelos de riesgo se
cuantifica por medio de las curvas ROC. En nuestro estudio las escalas
Parsonnet 97 y el Euroscore presentaron
una buena capacidad discriminatoria, al tener áreas bajo la curva de 0,74. Como
se tuvo en cuenta que estas escalas son de mortalidad, se demostró que pueden
ser validadas en muestras donde la variable dependiente sea la morbilidad y la mortalidad.
Otros autores también han demostrado el valor de estas escalas de riesgo para
predecir morbilidad, la duración de la estadía hospitalaria y los costos, al
mostrar áreas bajo la curva para predecir estos sucesos por encima de 0,7015,16.
Conclusiones
A partir de los resultados obtenidos en nuestro trabajo se
puede decir que las escalas de mortalidad y morbilidad, pueden ser usadas para
predecir el riesgo de sufrir complicaciones graves en aquellos pacientes a
quienes se les va a realizar cirugía de revascularización miocárdica sin el uso
de CEC. Esta es una técnica novedosa que carece aún de escalas de riesgo
basadas en las características preoperatorias de sus propios pacientes, por lo
que habrá que esperar por centros con experiencia en el uso de esta técnica,
para que propongan sus propias escalas de riesgo y luego sean validadas en
estos mismos grupos poblacionales.
Referencias
bibliográfícas
1. Feit
F, Brooks MM, Sopko G, Keller NM, Rosen A, Krone R, et al. Long-term clinical outcome in the
Bypass Angioplasty Revascularization Investigation Registry: comparison with
the randomized trial. BARI Investigators. Circulation. 2000;101:2795-802.
2. Delcan
JL. Cardiopatía Isquémica. Servicio de Cardiología. Hospital Universitario
Gregorio Marañón: Madrid; 1999.
3. Mack M, Bachand D, Acuff T, Edgerton J, Prince S,
Dewey T, et al. Improved outcomes in
coronary artery bypass grafting with beating heart techniques. J Thorac
Cardiovasc Surg. 2002;124:598-607.
4. Grover
FL, Hammermeister KE, Burchfiel C. Cardiac surgeons of the department of
veterans’ affairs. Initial report of the veteran’s administration preoperative
risk assessment study for cardiac surgery. Ann Thorac Surg. 1990;50:12-28.
5.
García-Garro J, Cuenca J,
Vázquez F. Adrio B, Estévez F, Herrera M. J, et al. Resultados precoces de la cirugía coronaria arterial sin
circulación extracorpórea en los
primeros 1000 pacientes consecutivos. Cir Cardiov. 2004;XI Supl 1:30.11:07.
6.
Cuenca J, Bonome C. Procedimiento quirúrgico coronaria
sin circulación extracorpórea y otras técnicas mínimamente invasivas. Rev Esp
Cardiol. 2005; 58:1335-48.
7. Mujanovic
E, Bergsland J, Softi M, Azabagi M, Kari A, Avdagi A, et al. Beating Heart surgery in the treatment of stenosis of the
main branch of the left coronary artery. Med Arch. 2004;59(2 Suppl 1):25-6.
8.
Linde J, Møller C, Hughes P, Steinbrüchel D. Off-pump versus on-pump
CABG in high-risk patients:shorts-and mid-term outcome. Scand Cardiovasc J. 2006;40(4):209-13.
9. Vrancic JM, Piccinini F, Vaccarino G, Thierer J, Navia DO. Predictores
de riesgo en cirugía coronaria sin circulación extracorpórea: análisis de 1.000
pacientes. Rev Argent Cardiol. 2006;74:357-66.
10. Abu-Assi E, García-Acuña JM, Peña-Gil C,
González-Juanatey JR. Validación de una cohorte contemporánea de pacientes con
síndrome coronario agudo del score
GRACE predictor de mortalidad a los 6 meses de seguimiento. Rev Esp Cardiol.
2010;63(6):640-8.
11. Moshkovitz
Y, Lusky A, Mohr R. Coronary artery bypass without cardiopulmonary bypass: Analysis
of short-term and mid-term outcome in 220 patients. J Thorac Cardiovasc Surg.
1995; 110(
12. Riha
M, Danzmayr M, Nagele G, Mueller L, Hoefer D, Ott H, et al. Off pump coronary artery by pass grafting in Euroscore high
and low risk patients. Eur J Cardiothorac Surg. 2002;21:193-8.
13. Mack
M, Baschand D, Acuff T, Edgerton J, Prince S, Dewey T, Magce M. Improved
outcomes in coronary artery bypass grafting with beating-heart techniques.
J.Thorac and Cardiovascular Surg. 2002;124:598-607.
14. Vázquez FJ,
Fernández RF, Pita S, Pita S, Cuenca JJ,
Herrera MJ, et al. Evaluación preoperatoria del riesgo en la cirugía coronaria
sin circulación extracorpórea. Rev Esp Cardiol. 2005;58(11):1302-9.
15. Toumpoulis
IK, Anagnostopoulos CE, Swistel DG, DeRose JJ. Does EuroSCORE predict length of
stay and specific postoperative complications after cardiac surgery? Eur J
Cardiothorac Surg. 2005;27(1):128-33.
16. Jones
RH, Hannan EL, Hammermeister KE, De Long E, O`Connor GT, Luepker RV, et al. Identification of preoperative
variables needed for risk adjustment of short-term mortality after coronary
artery by-pass graft surgery. For the working group panel on the cooperative
CABG database project. J AM Coll Cardiol. 1996;28:1478-87.
Recibido: 30 de septiembre de 2010
Aceptado para
su publicación: 23 de noviembre de 2010