CorSalud 2010;2(1)
INSTITUTO DE CARDIOLOGÍA Y CIRUGÍA
CARDIOVASCULAR
CIUDAD DE
CASO CLÍNICO
MUERTE SÚBITA EXTRAHOSPITALARIA POR
INFARTO AGUDO
DE MIOCARDIO
Por:
Dr.CM. Julio
César Echarte Martínez1,
______________
1.
Doctor
en Ciencias Médicas. Especialista de I y II Grados en Cardiología. Profesor
Titular del Instituto de Cardiología y Cirugía Cardiovascular de Ciudad de
2.
Especialista
de I Grado en Cardiología.
3.
Especialista
de I Grado en MGI.
4.
Doctor
en Ciencias Médicas. Especialista de I y II Grados en Cardiología.
Resumen
Los resultados de la reanimación cardiopulmonar en el paro
cardíaco extrahospitalario son poco satisfactorios en los mejores centros asistenciales
del mundo, con un porcentaje de supervivientes muy bajo. El tema constituye en
la actualidad un desafío para los médicos de asistencia; para otros, una
asignatura pendiente. En este artículo presentamos el caso de una paciente con muerte
súbita, producida por un infarto agudo de miocardio anterior extenso, asistida
y recuperada por su médico de familia y por especialistas del Instituto de
Cardiología y Cirugía Cardiovascular.
Abstract
The results
of cardiopulmonary resuscitation in cases of out-of-hospital cardiac arrest are
not very satisfactory in the best health care centers of the world, with a very
low percentage of survival. Currently, this topic represents a challenge for
practicing doctors; while it is an unresolved subject for others. The case of a
patient with sudden death, caused by an extensive acute anterior myocardial
infarction, who was assisted and recovered by the family doctor and specialists
from the Cardiology and Cardiovascular Surgery Institute, is presented in this
article.
|
Palabras
clave: MUERTE SUBITA INFARTO AGUDO DE MIOCARDIO PARO CARDIORRESPIRATORIO |
Key words: SUDDEN
DEATH ACUTE
MYOCARDIAL INFARCTION CARDIAC
ARREST |
Introducción
La cardiopatía isquémica constituye la principal causa de
muerte en los países desarrollados y en vías de desarrollo1. Uno de sus principales exponentes, el infarto agudo
de miocardio, es causa importante de parada cardiorrespiratoria principalmente,
debido a la aparición de arritmias ventriculares malignas. Cuando el paro
cardíaco se produce antes de la llegada del paciente a un centro asistencial
tiene una elevadísima letalidad2,3.
Los resultados de la reanimación cardiopulmonar en paradas
cardíacas extrahospitalarias son poco satisfactorios, incluso en los mejores
centros hospitalarios del mundo, con un porcentaje de supervivientes muy bajo.
El tema constituye en la actualidad un desafío para los médicos de asistencia;
para otros, una asignatura pendiente3.
Caso clínico
Paciente DO (HC-640613) femenina, mestiza, de 45 años de
edad, con antecedentes de ser fumadora inveterada por más de 20 años y ausencia
de enfermedad coronaria isquémica.
En horas de la mañana del 23 de septiembre de 2009, en su
domicilio, comenzó a presentar síntomas inespecíficos consistentes en
fatigabilidad extrema que la obligó a acostarse y seguidamente, manifestó una
sensación de opresión retrosternal. Se incorporó para pedir ayuda a sus
familiares y cayó bruscamente al suelo.
Al llamado de auxilio de su mamá fue asistida rápidamente,
en aproximadamente 3 minutos, por la doctora de su área de salud, quien
constató una parada cardiorrespiratoria y de inmediato, inició las maniobras
básicas de reanimación cardiopulmonar (RCP), las cuales en ningún momento
fueron interrumpidas durante el traslado hasta el sitio de atención médica más
cercano, en este caso, el Instituto de Cardiología y Cirugía Cardiovascular
(ICCCV). El tiempo total transcurrido desde la parada cardiorrespiratoria y el
inicio de la reanimación extrahospitalaria hasta la llegada al hospital, fue de
13 minutos.
A su llegada al cuerpo de guardia fue atendida de forma
inmediata por el personal médico y de enfermería, quienes inicialmente,
optimizaron las maniobras básicas de RCP, por tratarse de un paro cardiorrespiratorio
extrahospitalario.
Conjuntamente con las medidas generales se logró constatar
en el monitor una fibrilación ventricular gruesa, de ahí que se procedió a desfibrilar de inmediato con terapia eléctrica (corriente
bifásica 300 WATT) y seguidamente, se continuó con RCP y se iniciaron maniobras
de RCP avanzada, que incluyeron intubación orotraqueal,
administración de epinefrina (2 miligramos en total) y uso alternado con la
terapia eléctrica y el resto de las medidas de reanimación cardiopulmocerebral.
Otros medicamentos que se le suministraron fueron: amiodarona
(dosis de 300 mg EV), lidocaína
(100 mg EV), bicarbonato de sodio (8 ámpulas al 8 %) y tratamiento antiedema
cerebral con manitol y betametasona.
A pesar de todas las medidas anteriormente mencionadas la paciente continuaba
muy inestable desde el punto de vista electrocardiográfico con reaparición de
la fibrilación ventricular y ausencia de pulso.
Ante estas circunstancias y al comprobar, en más de una
ocasión, la presencia de supradesnivel del segmento ST en las derivaciones del
electrocardiograma que exploran la cara anterior, se decidió (sin dejar las
medidas de reanimación cardiopulmonar y cerebral) su traslado inmediato al Salón
de Hemodinámica con el diagnóstico de infarto agudo de miocardio anterior extenso.
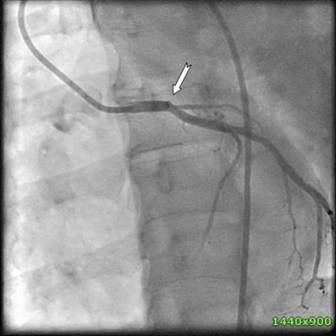
Durante la coronariografía urgente se demostró la presencia de una oclusión
trombótica de la arteria descendente anterior a nivel del ostium (Fig 1). Se le
realizó una angioplastia coronaria transluminal percutánea (ACTP) primaria, con
implantación de un stent directo de
|
|
|
Fig 1
Proyección en vista frontal. Se aprecia oclusión trombótica de la arteria
descendente anterior en su origen (flecha). |
|
|
|
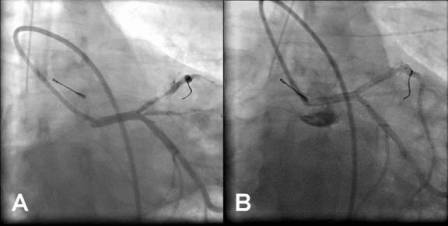
Fig 2 Proyección en vista ántero-posterior
con angulación caudal. A. Se observa apertura del
vaso tras el paso de la guía, lo que permite ver una lesión significativa en
la arteria descendente anterior proximal. B. Stent Apolo de 3.0x18 mm, implantado de forma directa, con buen resultado angiográfico final. |
|
|
|
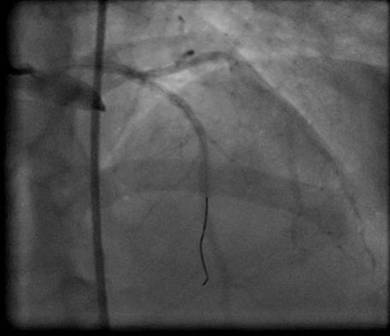
Fig 3 Proyección
en vista ántero-posterior con angulación
craneal. Expansión total del stent y flujo TIMI III. |
Después fue trasladada a
Durante su evolución en
Fue egresada de
A las 10 semanas del alta hospitalaria la paciente asistió a
consulta externa, no refirió síntomas cardiovasculares y mantenía indemnidad
neurológica.
Comentario
La muerte
súbita, entendida como aquella forma de muerte natural, casi siempre por causa
cardíaca, inesperada en el tiempo y en su forma de presentación, que viene
precedida por la pérdida brusca de conciencia y que sucede en un intervalo
corto de tiempo desde el inicio de los síntomas, si estos existen4, se manifiesta, casi
siempre, en forma de parada cardíaca brusca que generalmente, sucede fuera del
entorno asistencial, como se deduce de su propia definición.
De manera
general, los resultados de
En el trabajo
de Escorial et al 7, el 30 % de los 110
pacientes ingresados fue egresado sin secuelas neurológicas graves y un 70 %
falleció (67 pacientes) o fue dado de alta con secuelas neurológicas graves (10
pacientes). En un estudio franco-belga8,
sólo un 6,2 % de los que llegaron a ingresar en la unidad de cuidados
intensivos salió sin secuelas neurológicas, aunque sus pacientes tenían mayor
edad que los de la serie de Escorial et
al 7, la proporción
de casos con fibrilación ventricular era menor, hubo menos intentos de hacer
maniobras de RCP básicas que, además, se iniciaron tardíamente y el retraso en
la llegada de los equipos de emergencia fue mayor.
Las principales
variables predictoras en relación con las
posibilidades de supervivencia tras ser asistido por una parada cardíaca ya han
sido definidas. Estas posibilidades se
incrementan cuando el paro es presenciado, el tiempo que se tarda en iniciar
las maniobras de RCP es inferior a 3 minutos, se realizan maniobras básicas de
RCP antes de las avanzadas, el ritmo inicial monitorizado es una fibrilación
ventricular o taquicardia ventricular sin pulso y se realiza desfibrilación eléctrica precoz9. De las medidas empleadas en las maniobras de RCP solo
la desfibrilación eléctrica, la práctica de maniobras
básicas de RCP y la intubación orotraqueal han
demostrado su eficacia en relación con la supervivencia, aunque recientemente
la administración de amiodarona en bolo a pacientes
con fibrilación ventricular refractaria ha permitido que un mayor número de enfermos
llegaran vivos al hospital10.
Es necesario señalar que todas estas características se encontraban en nuestra
paciente.
Desde finales de los años 80, la fibrinólisis es la terapia de reperfusión
más ampliamente aplicada a los pacientes con infarto agudo de miocardio con
elevación del segmento ST. Sin embargo, durante la última década, el
intervencionismo coronario percutáneo (ICP) primario
se ha convertido en la estrategia de reperfusión
preferida porque se asocia con tasas significativamente menores de reinfarto
(el 3 contra el 7 %), de mortalidad a los 30 días (el 5 contra el 7 %) e ictus
hemorrágico (el 0,5 contra el 1%) en relación con la fibrinólisis11,12.
Nadie duda de que el ICP primario
sea la mejor terapia de reperfusión que existe,
siempre que la haga un hemodinamista experimentado
con prontitud tras el inicio de los síntomas. Las guías de práctica clínica
americanas y europeas recomiendan que el ICP primario se haga antes de los 90
minutos desde que el paciente se presenta en urgencias13,14. Los retrasos en la
administración del fibrinolítico y en la realización del ICP primario se
asocian con un aumento de la mortalidad. Cada 30 minutos de retraso en la
realización del ICP primario supone un aumento porcentual de la mortalidad al
año de un 7,5 %.
La muerte súbita constituye en la actualidad un desafío para
los médicos de asistencia; para otros, una asignatura pendiente3.
Referencias bibliográficas
1.
Moreno-Martínez
FL, Escobar A, Díaz F, Alegret F, López-Bernal OJ,
Aladro I, et al. Factores de riesgo
coronario y riesgo cardiovascular en personas adultas de un área de salud de
Rancho Veloz (Cuba). Clin Invest
Arterioscl. 2008;20(4):151-61.
2. Van de Werf F, Bax J, Betriu A, Blomstrom-Lundqvist C, Crea Filippo, et
al. Guía de práctica clínica de
3. Abadal AC. Parada cardíaca extrahospitalaria, nuestra
asignatura pendiente Rev Esp
Cardiol. 2001;54:827-30.
4. Marrugat J, Elosua R, Gil M.
Epidemiología de la muerte súbita cardíaca en España. Rev
Esp Cardiol. 1999;52:717-25.
5. Weaver WD, Cobb L, Hallstrom AP, Copass MK, Ray R, Emery M, et al. Considerations for improving surviving from out-of hospital cardiac arrest. Ann Emerg Med. 1986;15:1181-6.
6. Lombardi G, Gallager EJ, Gennis P. Outcome of out-of-hospital cardiac arrest in New York city:
the Pre-hospital Arrest Survival Evaluation (PHASE) study. JAMA .1994;271:678-83.
7. Escorial
V, Meizoso T, Alday E,
López de Sa E, Guerrero JE, López-Sendón
JL. Pronóstico de los pacientes ingresados en
8.
Gueugniaud P, Mols P, Goldstein P, Pham E, Dubien P, Deweert C, et al. A comparison of
repeated high doses and repeated
standard doses of epinephrine for cardiac arrest
outside the hospital. N Engl
J Med. 1998;339:1595-601.
9.
Cummins RO, Hazinski MF. Guidelines 2000 for cardiopulmonary resuscitation and emergency cardiovascular care: an international consensus on science.
Circulation. 2000;102 (Supl
I):1-776.
10.
Kudenchuk P, Cobb L, Copass M, Cummins R, Doherty A, Fahrembruch C, et al. Amiodarone for resuscitation after out-of-hospital cardiac arrest due to ventricular fibrillation. N Engl J Med. 1999;341:871-8.
11.
Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial
infarction: a quantitative review of 23 randomised
trials. Lancet. 2003;361:13-20.
12.
Boersma E. Does time matter? A pooled analysis of randomized
clinical trials comparing primary percutaneous coronary intervention and in-hospital fibrinolysis in acute myocardial infarction patients. Eur Heart
J. 2006;27:779-88.
13.
Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA,
Hand M, et al. ACC/AHA guidelines for the management of patients
with ST-elevation myocardial infarction: a report of the American
College of Cardiology/American Heart Association Task Force on
Practice Guidelines (Committee to Revise the 1999 Guidelines for the Management of Patients
with Acute Myocardial Infarction). Circulation. 2004;110:e82-e292.
14. Van de Werf F, Ardissino D, Betriu A, Cokkinos DV, Falk E, Fox KA, et
al. Management of acute myocardial infarction in patients presenting with ST-segment elevation: the Task Force on
the Management of Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J. 2003;24:28-66.
Recibido:
22 de diciembre de 2009
Aceptado
para su publicación: 14 de enero de 2010