CorSalud 2010;2(1)
MISIÓN
MÉDICA CUBANA
REPÚBLICA
BOLIVARIANA DE VENEZUELA
ARTÍCULO BREVE
CARACTERIZACIÓN DEL INFARTO AGUDO DE MIOCARDIO EN VENEZUELA DURANTE
EL AÑO 2008
Por:
Dr. David Rafael Abreu Reyes
______________
Residente de Cardiología. Especialista de I Grado
en Medicina General Integral. Máster en Urgencias Médicas en Atención Primaria
de Salud. Hospital Universitario “Dr. Celestino Hernández Robau”.Instructor. UCM-VC.
e-mail david@capiro.vcl.sld.cu
Resumen
Se realizó un estudio observacional, descriptivo y
transversal, para caracterizar el infarto agudo de miocardio en las Unidades de
Terapia Intensiva de los primeros Centros de Diagnóstico Integral inaugurados
por
Abstract
A
cross-sectional, descriptive and observational study was carried out in order
to characterize the acute myocardial infarction in the Intensive Care Units of
the first Integral Diagnosis Centers inaugurated by the Barrio Adentro Mission
in the Bolivarian Republic of Venezuela, since the implementation of the first Integral
Medical Centers in
|
Palabras clave: SINDROME
CORONARIO AGUDO INFARTO
AGUDO DE MIOCARDIO TROMBOLISIS ESTREPTOQUINASA |
Key
words: ACUTE
CORONARY SYNDROME ACUTE
MYOCARDIAL INFARCTION THROMBOLYSIS STREPTOKINASE |
Introducción
En
países del primer mundo, las enfermedades cardiovasculares son la principal
causa de muerte, y la cardiopatía isquémica es su representante principal, de
ahí que sea considerada un problema grave de salud pública a nivel mundial; en
Europa y Estados Unidos genera 400.000 y 500.000 muertes por año
respectivamente1-3.
Las
ocasionadas por la cardiopatía isquémica, una de las más bajas de los países
industrializados, están aumentando desde los años setenta1-2. El control de los factores de riesgo cardiovascular
es fundamental para prevenirlas. Dentro de los principales factores de riesgo
coronario con carácter independiente, gradual y con valor predictivo positivo se
encuentran las dislipidemias, el consumo de cigarrillos y la hipertensión
arterial. Las enfermedades del corazón representan entre el 40 y 50 % de todas
las causas de muerte en la mayoría de los países. En Estados Unidos mueren
500.000 personas por esta causa y en Ucrania 180.000, pero lo que más preocupa
es que el 40 % de esas muertes ocurren después de los 50 años de edad3.
El síndrome coronario agudo (SCA) constituye una enfermedad
que engloba al infarto agudo de miocardio
Durante la fase aguda el objetivo del tratamiento
es evitar la evolución al infarto o muerte, y controlar la isquemia miocárdica
expresada por los episodios de angor
o sus equivalentes3-9. El
tratamiento de la cardiopatía isquémica ha evolucionado vertiginosamente y de
forma recíproca al conocimiento de las bases fisiopatológicas de la enfermedad,
y como en todos los padecimientos, a la evolución tecnológica y descubrimientos
científicos en función de la medicina. En los principios del siglo XX se
concebía la atención de urgencia con solo lo que portaba un médico en su
maletín, actualmente esta cobertura solo es posible con la necesaria
integración coordinada de diferentes sistemas, medicamentos y procedimientos,
desde la comunidad, hasta los centros más especializados10-12.
Nuestro
estudio tiene como objetivo caracterizar el infarto agudo de miocardio en
pacientes ingresados en las Unidades de Terapia Intensiva de los Centros de Diagnóstico
Integral (CDI) de
Método
Se realizó un estudio observacional, descriptivo
y transversal, con todos los pacientes que tenían diagnóstico de IAM en las Unidades
de Terapia Intensiva de los primeros Centros de Diagnóstico Integral
inaugurados por
Los criterios de inclusión estuvieron limitados a
aquellos pacientes con diagnóstico de IAM con o sin supradesnivel de ST, pero
con movimiento enzimático, utilizando, para este fin, las determinaciones de
CK-MB (fosfocreatinquinasa isoenzima MB) y troponinas.
Se
utilizaron las siguientes variables:
-
Edad: fue discriminada por grupos desde los 20 hasta más de 90 años.
-
Sexo:
Masculino y femenino.
-
Color
de la piel: (incluye los mestizos, los de procedencia indígena y los asiáticos
o descendientes directos de ellos)
-
Topografía
del IAM: anterior, inferior, combinado y no precisado.
-
Supervivencia:
con o sin tratamiento trombolítico.
-
Estadía en el CDI: menos de 24 horas hasta más de 7 días.
-
Factores de riesgo cardiovascular: antecedentes
familiares o personales de cardiopatía isquémica, y antecedentes personales de enfermedad
cerebrovascular, hipertensión arterial y diabetes mellitus. Además dislipidemia, sedentarismo,
obesidad, alcohol y tabaquismo13,14.
Se resumieron todos los datos obtenidos de las
historias clínicas, registros de Unidad de Cuidados Intensivos (UCI) y
fotocopias de los ECG, con la ayuda y consentimiento de las Comisiones Médicas
de los Estados con CDI inaugurados en el período estudiado. Todo el proceso de
recogida de la información fue supervisado por el autor.
Los datos recolectados se incluyeron en bases de datos
informatizadas con la utilización y aplicación de herramientas de Microsoft
Excel para el procesamiento de la distribución de frecuencias, frecuencias
absolutas (número de pacientes) y relativas (porcentajes), con la finalidad de
demostrar relaciones entre variables.
El procesamiento estadístico se realizó mediante la
aplicación del paquete estadístico SPSS 15. Desde el punto de vista inferencial,
se aplicó la prueba de Chi cuadrado para la independencia entre variables y la
de bondad de ajuste, para conocer si la variable analizada se distribuyó de
forma equitativa.
El estudio se realizó con el consentimiento del
personal administrativo de las instituciones sólo con fines investigativos, y
se sustentó en los principios de la ética médica. El investigador contó con la
autorización y el apoyo de
Resultados
En la tabla 1 se muestra la distribución de
pacientes según sexo y grupos de edad. Fue escasa la presencia de pacientes con
IAM por debajo de los 40 años. De forma general predominó el grupo entre 50 – 59
años (27,9 %), 48 hombres (31,2 %) también pertenecían a ese grupo de edad y,
el 25,6 % de las mujeres (22), tenían entre 70 y 79 años que fue el grupo
predominante en ese sexo.
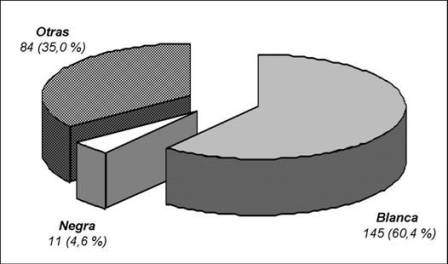
La distribución según el color de la piel aparece
en el grafico 1, donde es evidente el predominio de personas con color de la
piel blanca.
Tabla 1 Distribución de
pacientes con IAM según sexo y grupos de edad.
Misión Médica Cubana,
República Bolivariana de Venezuela, 2008.
|
Grupos de edad (años) |
Femenino
(n = 86) |
Masculino
(n = 154) |
Total
(n
= 240) |
|
||
|
No. |
% |
No. |
% |
No. |
% |
|
|
Menos de 30 |
2 |
2,3 |
1 |
0,6 |
3 |
1,2 |
|
30 – 39 |
2 |
2,3 |
2 |
1,3 |
4 |
1,7 |
|
40 – 49 |
11 |
12,8 |
22 |
14,3 |
33 |
13,8 |
|
50 – 59 |
19 |
22,1 |
48 |
31,2 |
67 |
27,9 |
|
60 – 69 |
17 |
19,8 |
29 |
18,8 |
46 |
19,2 |
|
70 – 79 |
22 |
25,6 |
34 |
22,1 |
56 |
23,3 |
|
80 – 89 |
11 |
12,8 |
17 |
11,1 |
28 |
11,7 |
|
90 y más |
2 |
2,3 |
1 |
0,6 |
3 |
1,2 |
El IAM de cara anterior fue diagnosticado en 154
pacientes (tabla 2), de ellos, solo el 39,6 % (61 pacientes), recibieron tratamiento
trombolítico. Los pacientes con infarto combinado fueron los que más se
beneficiaron con este tipo de tratamiento (66,7 %) y los que tuvieron mayor
supervivencia (100 %), tras la utilización de la estreptoquinasa, en este aspecto
es importante señalar que la mayor supervivencia se logró en aquellos pacientes
en los que se administró el tratamiento trombolítico, independientemente de la
localización del IAM.
Tabla 2 Distribución de
pacientes según topografía del IAM, tratamiento trombolítico y supervivencia.
|
Topografía del IMA |
No. de pacientes |
Tto SK-R |
% Tto SK-R |
Fallecidos |
Supervivencia % |
||||
|
No |
Si |
No SK-R |
SK-R |
No SK-R |
SK-R |
Difer. |
|||
|
Anterior |
154 |
93 |
61 |
39,6 |
16 |
5 |
82,8 |
91,8 |
9,0 |
|
Inferior |
72 |
37 |
35 |
48,6 |
6 |
2 |
83,8 |
94,3 |
10,5 |
|
Combinado |
12 |
4 |
8 |
66,7 |
1 |
0 |
75,0 |
100,0 |
25,0 |
|
No precisado |
2 |
1 |
1 |
50,0 |
0 |
1 |
100,0 |
0,0 |
-100,0 |
|
Total |
240 |
135 |
105 |
43,8 |
23 |
8 |
83,0 |
92,4 |
9,4 |
|
|
|
Gráfico 1 Distribución de
pacientes con IAM según color de la piel. |
La estadía en salas de Terapia Intensiva (tabla 3) fue
directamente proporcional a la supervivencia. Los pacientes que tuvieron menos
de 24 horas de estadía y recibieron tratamiento trombolítico, presentaron una
supervivencia de 62,5 %, mientras que en aquellos que estuvieron más de 7 días
y también recibieron este tratamiento, la supervivencia fue de 94,1 %.
Tabla 3 Distribución de pacientes con IAM según su estadía en Terapia
Intensiva,
tratamiento trombolítico y
supervivencia.
|
Estadía (días) |
No. de pacientes |
Tto SK-R |
% Tto SK-R |
Fallecidos |
Supervivencia % |
||||
|
No |
Si |
No. SK-R |
SK-R |
No. SK-R |
SK-R |
Diferencia |
|||
|
< 1 |
18 |
10 |
8 |
44,4 |
8 |
3 |
20,0 |
62,5 |
42,5 |
|
1-3 |
33 |
23 |
10 |
30,3 |
8 |
2 |
65,2 |
80,0 |
14,8 |
|
4-5 |
58 |
33 |
25 |
43,1 |
4 |
1 |
87,9 |
96,0 |
8,1 |
|
6-7 |
61 |
33 |
28 |
45,9 |
1 |
0 |
97,0 |
100,0 |
3,0 |
|
>
7 |
70 |
36 |
34 |
48,6 |
2 |
2 |
94,4 |
94,1 |
- 0,3 |
|
|
Promedio |
83,0 |
92,4 |
9,4 |
|||||
Al analizar los factores de riesgo (tabla 4), la
mayoría de los pacientes presentaba uno o varios factores de riesgo coronario,
aunque es importante señalar que la dislipidemia (encontrada en 230 enfermos),
el sedentarismo (130) y la hipertensión arterial (129), fueron las alteraciones
más frecuentes.
Tabla 4 Distribución de
pacientes con IAM según la presencia de factores de riesgo cardiovascular,
tratamiento trombolítico y
supervivencia.
|
Factores de Riesgo |
No. de pacientes |
Trombolizados |
Fallecidos |
Supervivencia % |
|||||
|
No |
Si |
No. SK-R |
% |
SK-R |
% |
No SK-R |
SK-R |
||
|
APF
de CI |
52 |
34 |
18 |
8 |
23,5 |
2 |
11,1 |
76,5 |
88,9 |
|
APP de CI |
65 |
37 |
28 |
9 |
24,3 |
5 |
17,9 |
75,7 |
82,1 |
|
APP de ECV |
17 |
8 |
9 |
2 |
25,0 |
0 |
0,0 |
75,0 |
100,0 |
|
APP de HTA |
129 |
71 |
58 |
11 |
15,5 |
5 |
8,6 |
84,5 |
91,4 |
|
APP de DM |
36 |
16 |
20 |
3 |
18,8 |
0 |
0,0 |
81,3 |
100,0 |
|
Dislipidemia |
230 |
130 |
100 |
23 |
17,7 |
8 |
8,0 |
82,3 |
92,0 |
|
Sedentarismo |
130 |
72 |
58 |
12 |
16,7 |
3 |
5,2 |
83,3 |
94,8 |
|
Obesidad |
50 |
33 |
17 |
5 |
15,2 |
0 |
0,0 |
84,8 |
100,0 |
|
Alcohol |
67 |
40 |
27 |
9 |
22,5 |
1 |
3,7 |
77,5 |
96,3 |
|
Tabaquismo |
77 |
39 |
38 |
9 |
23,1 |
1 |
2,6 |
76,9 |
97,4 |
|
Ninguno |
9 |
5 |
4 |
0 |
0,0 |
0 |
0,0 |
100,0 |
100,0 |
APF: antecedentes
patológicos familiares, APP: antecedentes patológicos personales, ECV:
enfermedad cerebrovascular, HTA: hipertensión arterial, CI: cardiopatía isquémica,
DM: diabetes mellitus.
Discusión
La mayor incidencia de pacientes ingresados en las UCI
de los CDI correspondió al grupo de edad entre 50 y 59 años, seguidos por el
grupo de 70-79 años, y la menor supervivencia fue para los de edades más
avanzadas (80-89 años y ≥ 90 años), con cifras para los no trombolizados
de 55,6 y 33,3 %, no así para los que recibieron tratamiento trombolítico, como
se aprecia en este trabajo donde se ve una gran diferencia entre estos dos
grupos etáreos, con supervivencias de 70 % (80-89 años) versus 100 % (≥ 90
años). En cuanto a la edad, al igual que en otros trabajos del resto del
mundo15-19, aumentó el
riesgo de muerte en casos de mayores edades y más aún, según la posibilidad de
recibir o no terapia trombolítica. En nuestro estudio nos encontramos con
similar comportamiento respecto al mayor impacto sobre la supervivencia, manifestado
en el grupo de casos trombolizados. Al comparar los pacientes por edad y sexo,
predominó, en casi el doble, el grupo de hombres con IAM ingresados en nuestros
CDI, lógicamente la proporción se mantiene respecto a los que reciben
beneficios de la terapia anteriormente referida20; y por ende, fallecen más mujeres (43,8 %) que hombres
para igual grupo de casos4-5,20.
En los que no recibieron trombolisis, la relación se mantiene con menos
de 2 % de diferencia. El comportamiento estadístico para los grupos de edades
con más ingresos en CDI por IAM, se presentó similar a los totales, exceptuando
la letalidad entre los trombolizados de 50 - 59 y ≥ 90 años que predominó
en los hombres6-10,21-23.
Tal como refieren otros estudios23-27, el sexo masculino
predominó hasta la edad de 55 años. El varón sufre manifestaciones clínicas de
isquemia miocárdica con una frecuencia de
En las estadísticas de nuestra investigación
encontramos un mayor número de ingreso en los pacientes de piel blanca, lo que no
coincide con la distribución racial de la población general y puede
relacionarse a una mayor demanda de ayuda especializada por los de este color
de piel, razonamiento que se hace a partir de la mejor educación sanitaria que
recibió este grupo poblacional en una sociedad históricamente marcada por la
segregación racial. En todos los casos se resalta una mejor supervivencia para
los pacientes beneficiados con la terapia trombolítica, independientemente del
color de su piel25,30-32.
Las estadísticas, según la topografía del IAM, advierten
que siempre hay mayor letalidad en los casos no trombolizados, y la
supervivencia global es mayor en los tratados con estreptoquinasa recombinante (SK-R)
cubana, que en los no tratados, sobre todo si se trata de IAM grandes que
afectan ambos territorios arteriales.
En el análisis de pacientes con IAM, según su estadía
en
Al relacionar los pacientes infartados, según los factores
de riesgo cardiovasculares, distinguimos que los observados con más frecuencia,
son las dislipidemias, seguidas por sedentarismo e hipertensión arterial, dato que
se corresponde con los resultados de otros estudios31,32, y en todos los casos la letalidad alcanza el
doble y hasta el triple en los pacientes no trombolizados, por lo que se
evidencia la gran diferencia de supervivencia a favor de todos aquellos que
recibieron dicho tratamiento. Los infartados sin factores de riesgo coronario
tienen igual supervivencia con o sin SK-R.
Conclusiones
Predominaron los pacientes blancos, del sexo
masculino y con edades comprendidas entre 50 y 59 años. Los infartos anteriores
fueron más frecuentes, y dentro de los factores de riesgo coronario se destacaron
la dislipidemia, el sedentarismo y la hipertensión arterial. La mayor
supervivencia estuvo directamente relacionada con la aplicación del tratamiento
trombolítico.
Referencias bibliográficas
1.
Braunwald E. Unstable angina. A
classification. Circulation. 1989;80:410-4.
2.
Gurfinque G, Santos A. Hacia el diagnóstico
de angina inestable. Rev Esp Cardiol. 2005;(53):1159-63.
3.
Bazzino O, Díaz R, Tajer C, Paviotti
C, Mele E, Trivi M, et al. Clinical predictors of in-hospital prognosis in
unstable angina: ECLA 3. The ECLA Collaborative Group. Am Heart J.
1999;137(2):322-31.
4.
Cuba, Ministerio de Salud Pública.
Dirección Nacional de Estadística. Informe Anual Estadísticas Vitales. Ciudad
de
5.
Theroux P, Waters D, Qiu S, McCans
J, de Guise P, Juneau M. Aspirin versus heparin to prevent myocardial
infarction during the acute phase of unstable angina. Circulation. 1993;88:2045-48.
6.
Cohen M, Adams PC, Hawkins L, Bach
M, Fuster V. Usefulness of antithombotic therapy in resting angina or no Q ware
myocardial infarction therapy, Antithrombotic Therapy in acute coronary
syndrome study group. Am J Cardiol. 1990;66(19):1287-92.
7.
Servoss SJ, Wan Y, Snapinn SM,
DiBattiste PM, Zhao XQ, Theroux P, et al. rison of Tirofiban therapy for
patients with acute coronary syndromes and prior coronary artery bypass
grafting in the PRISM-PLUS trial. Am J Cardiol. 2004;93(7):843-7.
8.
A comparison of aspirin plus
tirofiban with aspirin plus heparin for unstable angina. Platelet Receptor
Inhibition in Ischemic Syndrome Management (PRISM) Study Investigators. N Engl
J Med.
1998;338(21):1498-505.
9.
Newby LK, Harrington RA, Bhapkar MV,
Van de Werf F, Hochman JS, Granger CB, et al. An automated strategy for bedside
aPTT determination and unfractionated heparin infusion adjustment in acute
coronary syndromes: insights from PARAGON A. J Thromb Thrombolysis.
2002;14(1):33-42.
10.
Chang WC, Harrington RA, Simoons ML,
Califf RM, Lincoff AM, Armstrong PW. Does eptifibatide confer a greater benefit
to patients with unstable angina than with non-ST segment elevation myocardial
infarction? Insights from the PURSUIT Trial. Eur Heart J. 2002;23(14):1102-11.
11.
James S, Armstrong P, Califf R,
Simoons ML, Venge P, Wallentin L, et al. Troponin T levels and risk of 30-day
outcomes in patients with the acute coronary syndrome: prospective verification
in the GUSTO-IV trial. Am J Med. 2003;115(3):178-84.
12.
Topol EJ, Moliterno DJ, Herrmann HC,
Powers ER, Grines CL, Cohen DJ, et al. Comparison of two platelet glycoprotein
IIb/IIIa inhibitors, tirofiban and abciximab, for the prevention of ischemic
events with percutaneous coronary revascularization. N Engl J Med.
2001;344(25):1888-94.
13.
Collaborative overview of randomised
trials of antiplatelet therapy--I: Prevention of death, myocardial infarction,
and stroke by prolonged antiplatelet therapy in various categories of patients.
Antiplatelet Trialists' Collaboration. BMJ. 1994;308(6921):81-106.
14.
Yusuf S, Zhao F, Mehta SR,
Chrolavicius S, Tognoni G, Fox KK, et al. Effects of clopidogrel in addition to
aspirin in patients with acute coronary syndromes without ST-segment elevation.
N Engl J Med. 2001;345(7):494-502.
15.
Cairns JA, Théroux P, Lewis HD Jr,
Ezekowitz M, Meade TW. Antithrombotic agents in coronary artery disease. Chest
2001;120(4):1427.
16.
Sabatine MS, Cannon CP, Gibson CM,
López-Sendón JL, Montalescot G, Theroux P, et al. Addition of clopidogrel to
aspirin and fibrinolytic therapy for myocardial infarction with ST-segment
elevation. N Engl J Med. 2005;352(12):1179-89.
17.
Stone GW, Grines CL, Cox DA, García
E, Tcheng JE, Griffin JJ, et al. Comparison of Angioplasty with Stenting, with
or without Abciximab, in Acute Myocardial Infarction. N Engl J Med. 2002;346(13):
957-66.
18.
Antoniucci D, Rodriguez A, Hempel A,
Valenti R, Migliorini A, Vigo F, et al. A ramdomized trial comparing primary
infarct artery stenting with or without abciximab in acute myocardial infarction.
J Am Coll Cardiol. 2003;42(11):1879-85.
19.
Simoons ML, The Gusto IV-ACS
investigators. Effect of glycoprotein IIb/IIIa receptor blocker abciximab on
outcome in patients with acute coronary syndromes without early coronary
revascularisation: the GUSTO IV-ACS randomised trial. Lancet. 2001; 357(9272):1915-24.
20.
Klein W, Buchwald A, Hillis ES,
Monrad S, Sanz G, Graham AG, et al. Comparison of low-molecular-weight heparin
with unfractionated heparin acutely and with placebo for 6 weeks in the
management of unstable coronary artery disease. Fragmin in unstable coronary
artery disease study (FRIC). Circulation. 1997;96(1):61-8.
21.
Efficacy and safety of tenecteplase
in combination with enoxaparin, abciximab, or unfractionated heparin: the
ASSENT-3 randomised trial in acute myocardial infarction. Lancet.
2001;358(9282):605-13.
22.
López-Sendón J, Swedberg K, McMurray
J, Tamargo J, Maggioni AP, Dargie H, et al. Expert consensus document on
beta-adrenergic receptor blockers. Eur Heart J. 2004;25(15):1341-62.
23.
Kernis SJ, Harjai KJ, Stone GW,
Grines LL, Boura JA, O'Neill WW, et al. Does beta-bloquer therapy improve
clinical outcomes of acute myocardial infarction after successful primary
angioplasty? J Am Coll Cardiol. 2004;43(10):1773-9.
24.
Bertrand ME, Simoons ML, Fox KA,
Wallentin LC, Hamm CW, McFadden E, et al. Management of acute coronary
syndromes in patients presenting without persistent ST-segment elevation. Eur
Heart J. 2003;24(12):1174-5.
25.
Van de Werf F, Ardissino D, Betriu
A, Cokkinos DV, Falk E, Fox KA, et al. Task Management of acute myocardial
infarction in patients presenting with ST-segment elevation. The Task Force on
the Management of Acute Myocardial Infarction of the European Society of
Cardiology. Eur Heart J. 2003;24(1):28-66.
26.
Ridker PM, Cannon CP, Morrow D,
Rifai N, Rose LM, McCabe CH, et al C-reactive protein levels and
outcomes after statin therapy. N Engl J Med. 2005;352(1):20-8.
27.
De Lemos JA, Blazing MA, Wiviott SD,
Lewis EF, Fox KA, White HD, et al. Early intensive vs a delayed conservative
simvastatin strategy in patients with acute coronary syndromes: phase Z of the
A to Z trial. JAMA. 2004;292(11):1307-16.
28.
Boersma E, Mercado N, Poldersman D,
Gardien M, Vos J, Simoons ML. Acute myocardial infarction. Lancet.
2003;361(9360):847-58.
29.
Rawlws J. GREAT: 10 year survival of
patients with suspected acute myocardial infarction in a randomised comparison
of prehospital and hospital thrombolysis. Heart 2003;89(5): 563-4.
30.
Abildstrom SZ, Rasmussen S, Rosen M,
Madsen M. Trends in incidence and case fatality rates of acute myocardial
infarction in Denmark and Sweden. Heart. 2003 ;89(5):507-11.
31.
Braunwald E, Antman EM, Beasley JW,
Califf RM, Cheitlin MD, Hochman JS, et al. ACC/AHA 2002 guideline update for
the management of patients with unstable angina and non-ST-segment elevation
myocardial infarction--summary article: a report of the American College of
Cardiology/American Heart Association task force on practice guidelines
(Committee on the Management of Patients With Unstable Angina). J Am Coll
Cardiol. 2002;40(7):1366-74.
32.
Brian W, Cannon CP, Blomkalns AL,
Char DM, Drew BJ, Hollander JE, et al. Practical implementation of the
guidelines for unstable angina/non-ST-segment elevation myocardial infarction
in the emergency department: a scientific statement from the American Heart
Association Council on Clinical Cardiology (Subcommittee on Acute Cardiac
Care), Council on Cardiovascular Nursing, and Quality of Care and Outcomes
Research Interdisciplinary Working Group, in Collaboration With the Society of
Chest Pain Centers. Circulation. 2005;111(20): 2699-710.
Recibido: 05 de noviembre de
2009
Aceptado para su publicación:
03 de diciembre de 2009