CorSalud 2009;1(3)
HOSPITAL UNIVERSITARIO
"DR. CELESTINO HERNÁNDEZ ROBAU"
SANTA CLARA, VILLA CLARA
CASO CLÍNICO
HIPERTENSIÓN PULMONAR Y LUPUS ERITEMATOSO SISTÉMICO
EN EL EMBARAZO
Por:
Dr. MSc. Guillermo Alberto Pérez Fernández
______________
Especialista de I Grado en Medicina General Integral y Cardiología. Máster en Urgencias Médicas. Hospital Universitario “Dr. Celestino Hernández Robau”. Santa Clara, Villa Clara. e-mail: gpf@capiro.vcl.sld.cu
Resumen
Las consecuencias negativas de la hipertensión pulmonar están bien establecidas, esta enfermedad va creando progresivamente daños en el organismo que se manifiestan de variadas formas. Presentamos el caso de una paciente blanca, de 32 años de edad y embarazo de 33,5 semanas con antecedentes patológicos personales de lupus eritematoso sistémico. Es preciso destacar que el diagnóstico de hipertensión pulmonar relacionada con lupus eritematoso sistémico puede, en la mayoría de las ocasiones, pasar desapercibido, debido a que la comunidad médica está más documentada con las manifestaciones renales, reumatológicas y cutáneas del lupus. Por su inusual evolución y consecuencias clínicas llamativas consideramos el presente caso de una importante relevancia.
Abstract
The negative consequences of pulmonary hypertension are well established. This illness causes a progressive damage to the organism which is manifested in a variety of forms. The case of a 32-year old female white patient with 33.5 weeks of pregnancy and personal pathological antecedents of systemic lupus erythematosus is presented. It is worth noting that the diagnosis of pulmonary hypertension linked to systemic lupus erythematosus may not be noticed in most of the cases due to the fact that the medical community is more informed about the renal, rheumatologic and cutaneous manifestations of lupus. This case has great relevance in view of it unusual evolution and interesting clinical consequences.
Descriptores DeCS: HIPERTENSIÓN PULMONAR LUPUS ERITEMATOSO SISTÉMICO Embarazo |
Subject headings: PULMONARY HIPERTENSIÓN SYSTEMIC ERYTHEMATOSUS LUPUS PREGNANCY |
Introducción
La hipertensión pulmonar (HTP), definida como la elevación de la presión media de la arteria pulmonar (AP) por encima de 25 mmHg, en el contexto de un gasto cardíaco normal o moderadamente reducido y una presión en cuña de la AP normal; es una rara, progresiva, y potencial complicación del lupus eritematoso sistémico (LES).
Hasta el año 2006 se habían informado solo 110 casos en la literatura mundial de esta peligrosa combinación 1. Artículos más recientes 2, 3 ofrecen una prevalencia que varía desde el 0.14 % hasta 5 % de los casos, lo que le ofrece una preponderancia a las féminas en casi el 80 % de los casos, con un promedio de edad de alrededor de 30 a 33 años según todas las series revisadas4.
Varios mecanismos se han propuesto para explicar la incidencia de HTP en el LES como son: la respuesta inflamatoria (vasculitis) y los trastornos de la coagulación. Del mismo modo se ha señalado que la disfunción endotelial presenta además, un papel rector en este contexto.
Tanaseanu et al 5, han encontrado niveles elevados de el factor vascular de crecimiento endotelial, la fosfolipasa A2, selectina P y lipoproteínas de baja densidad en pacientes afectados por LES complicado con HTP. Igualmente se han detectado en este tipo de pacientes concentraciones séricas significativamente superiores de anticuerpos antifosfolipídicos comparados con aquellos afectados de LES sin HTP 6. La aparición en cantidades elevadas de los anteriores marcadores constituye un poderoso agravante en el pronóstico de estos pacientes con HTP y LES, donde la mortalidad luego del diagnóstico de HTP puede llegar hasta el 50 % a los dos años 7; por lo que la gravedad de la misma es una de las mayores determinantes del ominoso pronóstico del paciente con LES1,4, 7.
Están bien establecidas las consecuencias negativas de la HTP, la cual progresivamente va creando daños en el organismo que se manifiestan de variadas formas.
En este artículo presentamos el caso de una paciente embarazada, con antecedentes de LES a la .que le diagnosticamos una hipertensión arterial pulmonar moderada.
Caso clínico
Paciente ACR de 32 años de edad, femenina, de piel blanca, sin vínculo laboral, de procedencia rural, con embarazo de 33,5 semanas y antecedentes patológicos personales de lupus eritematoso sistémico e hipotiroidismo, ambos diagnosticados hace alrededor de 17 años, que llevaba tratamiento de forma estable con prednisona 20 mg/día y levotiroxina 2 mg/día. Es remitida del Hospital Provincial Materno “Mariana Grajales” de Santa Clara para la realización de un ecocardiograma luego de presentar un edema pulmonar agudo que estaba ya en período de resolución.
No refería antecedentes recientes de infección viral o fiebre, traumatismo alguno, exposición ocupacional, radiaciones, contactos con visitantes extranjeros o exposición conocida al VIH o cirugía reciente, y su vacunación estaba actualizada. La historia familiar no mostró nada significativo.
Su historia obstétrica revela dos gestaciones (incluyendo la actual), sin partos previos, y una cesárea anterior sin complicaciones hace 7 años. En la actualidad presenta 33,5 semanas de un embarazo considerado de alto riesgo obstétrico por los APP referidos anteriormente, y la presencia de anemia ferripriva en el primer trimestre del embarazo, que mejoró luego de la medicación específica impuesta.
Según refiere la paciente, después de un mes aproximadamente de la captación del embarazo comenzó a notar cansancio al caminar y “palpitaciones”, síntomas que se fueron incrementando paulatinamente, y fueron siempre imputados a la gestación “como causa frecuente de los mismos”.
Pasados exactamente 98 días después de la captación (31-12-2008), es remitida desde su Área de Salud al Hospital Provincial “Antonio Luaces Iraola” en Ciego de Ávila por cuadro clínico de franco edema pulmonar agudo, el cual aparece de forma súbita en la madrugada de ese día. Se indica su ingreso en la Unidad de Cuidados Intensivos (UCI) de ese centro asistencial, donde se le ofrece la medicación indicada y se logra estabilizar el cuadro clínico-hemodinámico. Es significativa la presencia de hipocratismo digital y soplo sistólico 3/6 en región precordial media. Se le realizan varios exámenes complementarios en su estancia en la UCI que no demuestran afectación fetal. Un ecocardiograma de urgencia mostró dilatación de cavidades derechas con reducida función sistólica del ventrículo izquierdo (VI). Ante todo lo anterior y para una mejor confirmación diagnóstica y tratamiento, se decide su remisión al Centro de Cuidados Especiales del Hospital Materno de Santa Clara desde donde es transferida al Cardiocentro “Ernesto Che Guevara”, e ingresa en el Centro Diagnóstico Cardiológico y de Cuidados Progresivos del Hospital Universitario “Celestino Hernández Robau”.
Se realizan varios exámenes complementarios al ingreso (7-Enero-2009), solo se exponen los hallazgos más relevantes:
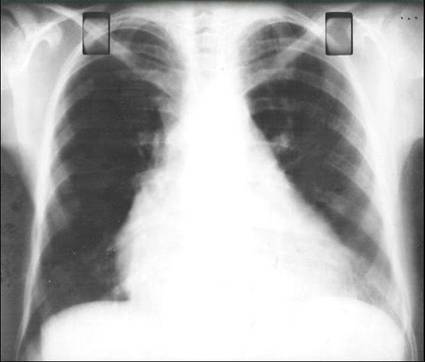
Rx de Tórax (Fig. 1). Presencia de aumento de la silueta cardíaca sobre todo a expensas de cavidades derechas. Reforzamiento de la trama pulmonar hiliar y rectificación de la arteria pulmonar.
|
Fig 1 Presencia de aumento de la silueta cardíaca sobre todo de las cavidades derechas. Reforzamiento de la trama pulmonar hiliar. Rectificación de la arteria pulmonar. |
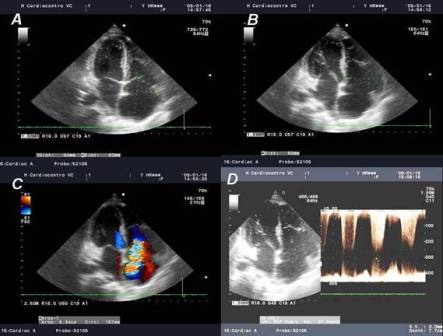
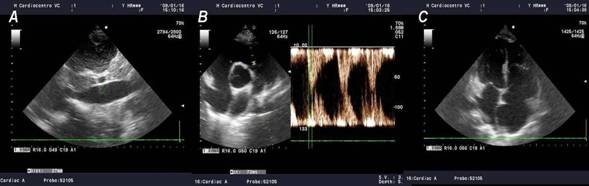
Ecocardiograma (Fig. 2). Dilatación de cavidades derechas (Fig. 2A y 2B). Regurgitación tricuspídea de 9,34 cm2 (fig. 2C). Gradiente de regurgitación tricuspídea de 37,9 mmHg (Fig. 2D). Ausencia de colapso de la vena cava inferior, la cual se presenta dilatada y ectásica (Fig. 3A). Presión sistólica estimada en tronco de la arterial pulmonar de 57,9 mmHg. Curva de flujo pulmonar tipo II con tiempo de aceleración pulmonar de 72 ms (Fig. 3B). Se aprecia aneurisma del septum interauricular hacia el atrio izquierdo (AI) (Fig. 3C) con paso del chorro de regurgitación hacia AI a través del agujero oval (Fig. 2C). Fracción de eyección del ventrículo izquierdo de 50 %. Fracción de eyección del ventrículo derecho de 35-40 %.
|
Fig 2A y B Dilatación de cavidades derechas. C. Regurgitación tricuspídea de 9,34 cm2. D. Gradiente de regurgitación tricuspídea de 37,9 mmHg. |
|
Fig 3A Ausencia de colapso de la vena cava inferior, la cual se presenta dilatada y ectásica. B. Curva de flujo pulmonar tipo II con tiempo de aceleración pulmonar de 72 ms. C. Se aprecia aneurisma del septum interauricular hacia el atrio izquierdo. |
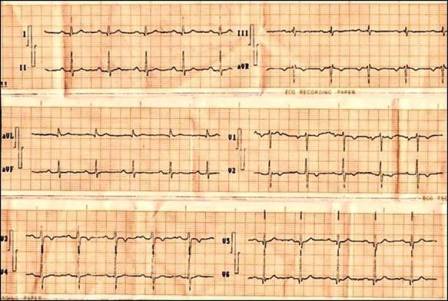
Electrocardiograma. (Fig 4). Presencia de hemibloqueo de rama derecha.
|
Fig 4 Presencia de hemibloqueo de rama derecha. |
Se concluye con la siguiente impresión diagnóstica: Hipertensión arterial pulmonar moderada descompensada, asociada a LES en paciente con 33,5 semanas de gestación.
Tras una semana de hospitalización y con tratamiento cardiológico adecuado (diuréticos de asa y ahorradores de potasio, digital, heparinas fraccionadas), la paciente se encuentra estable desde los puntos de vista clínico y hemodinámico. Luego de concluir la maduración pulmonar fetal adecuada se programó cesárea para las 35 semanas.
Comentario
Dentro de la actual clasificación de HTP de
En el caso clínico que nos ocupa existen varias particularidades que nos gustaría comentar y expresan su relevancia: En primer lugar la combinación de LES con HTP es poco frecuente, por lo que es la esclerodermia la principal EC asociada a HTP hasta en el 25 % de los casos7,8. Del mismo modo, es necesario destacar que el diagnóstico de HTP relacionada con LES, puede en la mayoría de las ocasiones pasar desapercibido, debido a que la comunidad médica está más versada con las manifestaciones renales, reumatológicas y cutáneas del LES, lo que hace que la repercusión respiratoria de esta enfermedad, no sea tenida en cuenta; y refuerza lo anterior el hecho de que de las cinco grandes formas clínicas de afectación respiratoria del LES, sea la vascular una de las más inusuales9.
Nuestra paciente es un ejemplo preciso del desarrollo progresivo de la HTP asociada al LES, lo que le permitió tener un embarazo anterior con parto por cesárea sin complicaciones. Al parecer este segundo embarazo constituyó el “detonante” del deterioro hemodinámico.
A pesar de que hubo algunos signos y síntomas que pudieron hacer pensar en la HTP, como el cansancio progresivo y las “palpitaciones”, es frecuente que a veces cometamos el error de atribuírselas al embarazo. Por tanto, su aparición pudiera sugerirnos que sean tomadas en cuenta otras posibilidades, o al menos descartarlas mediante adecuados exámenes complementarios, máxime cuando tenemos antecedentes personales que justifican este accionar.
Lo inadecuado sería esperar una descompensación cardiovascular aguda para llegar al diagnóstico, como fue el caso. De otro modo, quizás desde el embarazo anterior ya pudieron existir signos de anormalidades cardíacas y evitar una segunda concepción con todo el riesgo que este conllevaría para la madre y el feto. Aunque debido al inusual curso de este caso, y no ha modo de justificación, se hace muy poco frecuente que el LES llegue a producir HTP sin que antes aparezcan otras manifestaciones sistémicas, pero así puede ocurrir desde el 0,5 % hasta el 1 % de los casos10.
En resumen se trata de una paciente embarazada donde confluyen una serie de factores notables, algunos excepcionales, que nos demuestran con gran intensidad la necesidad de nunca subestimar enfermedades preexistentes ni síntomas que pudieran parecer dependientes del embarazo como estado no mórbido, pero si pletórico de situaciones clínicas que muchas veces estimamos como debidas a la gestación per se, pero que pudieran ser los únicos avisos para salvar una vida.
Referencias bibliográficas
1. Carmier D, Marchand-Adam S, Diot P, Diot E. Respiratory involvement in systemic lupus erythematosus. Rev Mal Respir. 2008 Dec;25(10):1289-303.
2. Xing Y, Song HM, Wu XY, He YY, Wei M. Clinical analysis of pulmonary arterial hypertension secondary to connective tissue disease in children. Zhonghua Er Ke Za Zhi. 2008 Nov;46(11):822-6.
3. Minai O. An update in pulmonary hypertension in systemic lupus erythematosus - do we need to know about it? Lupus. 2009;18(1):92.
4. Luo RQ, Lei YX, Zhang X, Liang F.Clinical analysis of patients with systemic lupus erythematosus and concomitant pulmonary hypertension. Nan Fang Yi Ke Da Xue Xue Bao. 2008 Oct;28(10):1860-3.
5. Tanaseanu C, Tudor S, Tamsulea I, Marta D, Manea G, Moldoveanu E. Vascular endothelial growth factor, lipoporotein-associated phospholipase A2, sP-selectin and antiphospholipid antibodies, biological markers with prognostic value in pulmonary hypertension associated with chronic obstructive pulmonary disease and systemic lupus erithematosus. Eur J Med Res. 2007 Apr 26;12(4):145-51.
6. Condliffe R, Kiely DG, Peacock AJ, Corris PA, Gibbs JS, Vrapi F, et al. Connective tissue disease-associated pulmonary arterial hypertension in the modern treatment era. Am J Respir Crit Care Med. 2009 Jan 15;179(2):151-7.
7. Tamborrini G, Distler O. Update in pulmonary hypertension associated with connective tissue diseases - a systematic literature review. Dtsch Med Wochenschr. 2008 Oct;133 Suppl 6:S199-202.
8. McLaughlin V, McGoon M. Pulmonary Arterial Hypertension. Circulation. 2006;114:1417-31.
9. Duman D, Masatlioğlu S, Demirtunç R, Karadağ B. Increased pulmonary artery stiffness and its relation to right ventricular function in patients with systemic lupus erythematosus. Turk Kardiyol Dern Ars. 2008 Mar;36(2):82-9.
10. Rojas-Serrano J, Pedroza J, Regalado J, Robledo J, Reyes E, Sifuentes-Osornio J, et al. High prevalence of infections in patients with systemic lupus erythematosus and pulmonary haemorrhage. Lupus. 2008;17(4):295-9.
Recibido: 23 de julio de 2009
Aceptado para su publicación: 21 de agosto de 2009